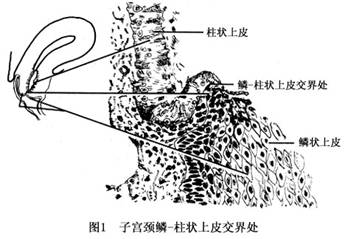
浸润性宫颈癌往往在妇科检查中被发现并通过病理活检组织学检查证实。部分宫颈癌无症状和肉眼异常所见,称为临床前浸润性宫颈癌。在发展中国家有90%~95%的宫颈浸润癌为鳞癌,2%~8%是腺癌。 子宫位于骨盆的中央,外形像一个前后略扁、倒置、梨形的有腔器官。分子宫体和子宫颈两部分。子宫颈位于子宫的最下面,约占整个子宫的1/3,长2.5~3cm,分阴道上段和阴道段,即宫颈管和宫颈阴道部。阴道内的宫颈部分通过窥具检查可以暴露,中间为宫颈外口,其内腔呈梭形。颈管黏膜为高柱状上皮细胞,阴道内的子宫颈表面为复层扁平上皮细胞,鳞、柱状上 皮细胞交界处是肿瘤的易发部位。 发生在这个部位的上皮性...[详细]
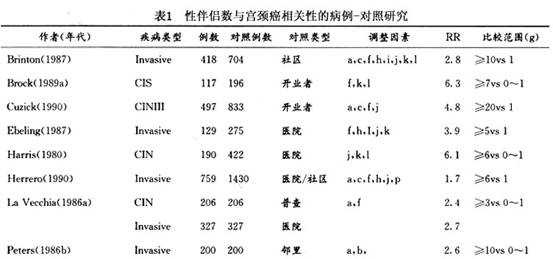
有关宫颈癌的流行因素国内外已进行了大量研究,如婚产因素、宫颈糜烂、包皮垢等。近年来则集中于性行为、性传播疾病以及病毒病因的研究。其病因包括: 1.性行为 初次性交年龄过早、多个性伴侣及男性伴侣的性行为,都被认为和宫颈癌的发生相关。认为这与青春期宫颈处于扁平上皮化生时期,对致癌物较为敏感有关。 50多年前人们就发现在修女中宫颈癌极罕见。继之许多研究指出婚产情况及性混乱,如初次性交过早、多个性伴侣和宫颈癌密切相关。20世纪70年代有报道宫颈癌的死亡率和淋病的发病率之间有关,因而认为宫颈癌大多是由性传播疾病感染所引起的。在这些性因素中和宫颈癌关系最恒定的是性伴侣数(表1),表中...[详细]
1.病理特征 根据肿瘤的组织来源,宫颈浸润癌的主要病理类型为鳞状细胞癌、腺癌和未分化癌。近年来宫颈腺癌和黏液腺癌有上升趋势,原因是在常规染色中增加了黏液染色,发现用黏液染色后的切片中的鳞癌组织实际上是分化差的腺癌或腺鳞癌,因此鳞癌的定义不再仅仅是肿瘤象复层扁平上皮,而应该明确为:鳞癌是指一种癌,该癌具有扁平上皮分化即角化和有细胞间桥,而无腺体分化或黏液分泌。无腺体分化或黏液分泌很重要,根据这两点就可以除外分化差的腺癌和腺鳞癌。这一新的分类不仅纠正了宫颈癌的诊断、组织发生和不同病理类型宫颈癌的比例,更重要的是为临床指出了预后。因为低分化腺癌和腺鳞癌的恶性程度高,预后比鳞癌差,而且多发生在年轻患...[详细]
临床症状的轻与重和病情的早、晚有关。宫颈癌早期可无症状,随着病情的发展及肿瘤的生长方式不同,症状逐渐显现出来。宫颈浸润癌的主要临床症状是不规则阴道出血、阴道分泌物增多和疼痛。这些症状的轻重,与病变的早晚、肿瘤的生长方式、组织病理类型及患者的全身状况有直接关系。 不规则阴道出血是宫颈癌患者的主要临床症状,占80%~85%,尤其是绝经后阴道出血更应引起注意。阴道出血往往是肿瘤血管破裂所致,尤其是菜花型肿瘤出现流血症状较早、量也较多,如果频发出血、失血过多可导致严重的贫血。晚期病例可因阴道大出血导致休克,多见于侵蚀性生长的肿瘤。 阴道分泌物增多亦是宫颈癌患者的主要症状,多发生...[详细]
癌症迅速浸润阴道,晚期侵犯宫体;合并感染。
1.宫颈脱落细胞学检查 目前是国内、外发现早期宫颈癌最有效的检查方法。由于早期癌患者大多数没有症状,临床检查时医生单凭肉眼观察很难辨认有无肿瘤的存在,因此早期癌很少能及时被发现。宫颈暴露于阴道顶端,易于观察和取材,所以目前在临床对凡已婚妇女,妇科检查或人群防癌普查时都常规进行阴道脱落细胞检查,作为筛查手段。由于巴氏涂片法的不足,可有高达25%的假阴性率,1988年Bathesda TBS系统和液基细胞学薄片的应用,使早期宫颈癌的诊断阳性率大大提高,达90%以上。为了提高涂片诊断的准确率,特别注意要从宫颈癌的好发部位即扁平上皮与柱状上皮交界处取材。由于老年妇女扁平、柱状上皮交界区向颈管内上移,...[详细]
1.阴道镜检查 阴道镜是一种内窥镜,在强光源下用双目立体放大镜(6~40倍),一般放大20倍左右直接观察宫颈上皮和血管的细微形态变化。凡阴道(宫颈)脱落细胞学巴氏Ⅱ级以上、ASCUS或宫颈上皮内低度瘤变以及临床可疑癌或癌前病变时均应进行阴道镜检查。目的是协助定位活检,提高取材的阳性率。此外亦可用于宫颈癌术后、放疗后的随诊观察。 2.活体组织检查 宫颈癌在临床所进行的各项检查都是诊断所需的重要环节,但是活体组织检查是诊断子宫颈癌最可靠的依据。进行活体组织检查时应该注意以下几个问题: (1)早期宫颈癌应在阴道镜下可疑或异常上皮和血管部位定位取材,以提高活检的检出率。 ...[详细]
由于特殊的解剖部位、易于暴露、易于检查的特点及长期临床经验和较好的治疗效果,宫颈浸润癌的诊断并不困难,主要依据患者的主诉即临床症状、临床体征、病史询问、全身检查、盆腔检查及辅助检查等。 1.询问病史 每1份病例都要详细记录主诉、现病史、既往史、婚产史、个人嗜好、生活习惯及肿瘤家族史,供临床分析病例,总结经验,积累资料。 2.体格检查 包括全身检查和妇科检查,检查应仔细、认真、全面、准确。 (1)全身检查:观察患者的全身一般情况,有无消瘦、贫血、恶病质,周身浅表淋巴结有无肿大,尤其是锁骨上及腹股沟等部位的淋巴结要仔细检查。上、下腹部是否触及包块、有无腹水征...[详细]

 流行病学研究还发现初次性交年龄为16岁者,其相对危险性为20岁以上的两倍(表2)。有学者指出初婚年龄在18岁以下者,比25岁以上者的患病率高13.3倍。Biswas(1997)报道初次性交年龄在12岁以下和≥18岁者相比,OR值为3.5,且与宫颈癌的关系不依赖其他因素而独立存在。
流行病学研究还发现初次性交年龄为16岁者,其相对危险性为20岁以上的两倍(表2)。有学者指出初婚年龄在18岁以下者,比25岁以上者的患病率高13.3倍。Biswas(1997)报道初次性交年龄在12岁以下和≥18岁者相比,OR值为3.5,且与宫颈癌的关系不依赖其他因素而独立存在。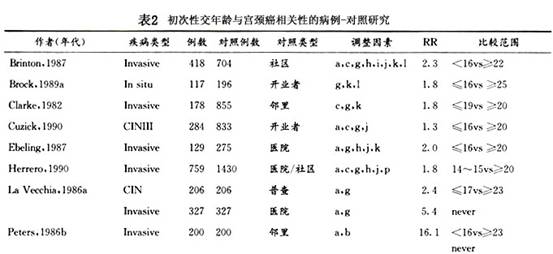
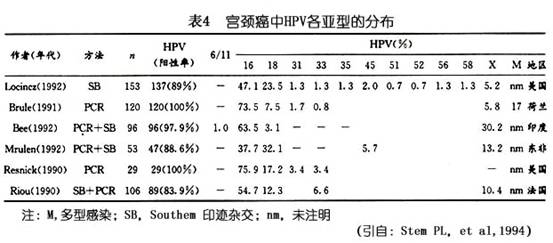
 性关系的特征可能也影响宫颈癌的危险性。一些学者对不同年龄阶段的性伴侣数也进行了分析。Brinton(1987)及Herrero(1990)未发现20岁前的性伴侣数比终生性伴侣具有更多的意义,但Peter(1986)发现终生性伴侣的作用可全部归于20岁前多个性伴侣的作用,他还发现月经初潮及初次性交间隔时间短可提高危险性,较初次性交过早的单独作用还强,但后人未能证实。稳定的性伴侣(时间≥3个月),较不稳定的性伴侣对宫颈癌危险的相关性更大(Brinton,1987;Herrero,1990)。这个现象提示,可能需要更长期地、重复地接触携带性传播疾病的性伴侣,其危险性才增加。Herrero(1990)发现进行肛门性交者患宫颈癌的危险性亦增加,此种相关性是真实的还是仅仅反映了双方性行为的其他方面,还是与性卫生有关还不清楚。 2.人乳头瘤病毒感染 人乳头瘤病毒(human papilloma virus,HPV)感染是宫颈癌的主要危险因素。流行病学调查及临床资料分析显示,在目前发现的80余种HPV型别中约有30余型与性生殖道病变有关。 根据HPV致病力的大小及不同CIN和宫颈癌组织中HPV感染的分布情况,HPV分为高危型和低危型两大类。低危型多导致低度宫颈上皮内瘤变(CIN I)及扁平疣类病变,主要有HPV 6,11,30,39,42,43及44。高危型主要导致CINⅡ~Ⅲ及宫颈癌的发生,主要有HPV 16,18,31,33,35,45,、52,56等。表3中所示与正常宫颈及CIN相比,宫颈浸润癌中HPV 16及18型的阳性率最高,CIN次之。而HPV 6/11型则多见于CIN中。HPV 16、18型在CINⅡ、Ⅲ级中较常见,而HPV 6,11型则在CIN Ⅰ级中多见。HPV各亚型在宫颈浸润癌中的分布如表4,以16型最多见,其次为18型,45,31,33型占2%~5%。另有研究指出,宫颈腺癌中以HPV 18型最常见,而与鳞癌关系最大的是HPV 16型。
性关系的特征可能也影响宫颈癌的危险性。一些学者对不同年龄阶段的性伴侣数也进行了分析。Brinton(1987)及Herrero(1990)未发现20岁前的性伴侣数比终生性伴侣具有更多的意义,但Peter(1986)发现终生性伴侣的作用可全部归于20岁前多个性伴侣的作用,他还发现月经初潮及初次性交间隔时间短可提高危险性,较初次性交过早的单独作用还强,但后人未能证实。稳定的性伴侣(时间≥3个月),较不稳定的性伴侣对宫颈癌危险的相关性更大(Brinton,1987;Herrero,1990)。这个现象提示,可能需要更长期地、重复地接触携带性传播疾病的性伴侣,其危险性才增加。Herrero(1990)发现进行肛门性交者患宫颈癌的危险性亦增加,此种相关性是真实的还是仅仅反映了双方性行为的其他方面,还是与性卫生有关还不清楚。 2.人乳头瘤病毒感染 人乳头瘤病毒(human papilloma virus,HPV)感染是宫颈癌的主要危险因素。流行病学调查及临床资料分析显示,在目前发现的80余种HPV型别中约有30余型与性生殖道病变有关。 根据HPV致病力的大小及不同CIN和宫颈癌组织中HPV感染的分布情况,HPV分为高危型和低危型两大类。低危型多导致低度宫颈上皮内瘤变(CIN I)及扁平疣类病变,主要有HPV 6,11,30,39,42,43及44。高危型主要导致CINⅡ~Ⅲ及宫颈癌的发生,主要有HPV 16,18,31,33,35,45,、52,56等。表3中所示与正常宫颈及CIN相比,宫颈浸润癌中HPV 16及18型的阳性率最高,CIN次之。而HPV 6/11型则多见于CIN中。HPV 16、18型在CINⅡ、Ⅲ级中较常见,而HPV 6,11型则在CIN Ⅰ级中多见。HPV各亚型在宫颈浸润癌中的分布如表4,以16型最多见,其次为18型,45,31,33型占2%~5%。另有研究指出,宫颈腺癌中以HPV 18型最常见,而与鳞癌关系最大的是HPV 16型。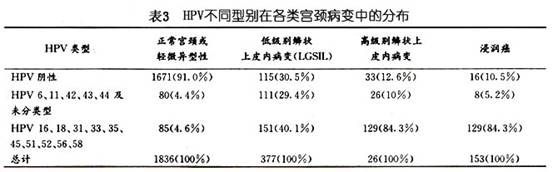
 生殖道HPV感染主要通过性传播,在性行为活跃的年轻女性中最常见,感染高峰年龄范围为18~30岁。作为一种常见的性传播疾病,HPV感染多为短暂性。大多数研究报道宫颈HPV感染的自然清除时间在7~12个月左右,只有少部分为持续感染。许多研究显示,持续性高危型HPV感染是发生宫颈病变的必要条件。有报道称,高危型HPV的持续性感染者患CIN Ⅲ的风险增加100~300倍,而高危型HPV阴性者在随后的2年内发生HGSIL(包括CINⅡ和CINⅢ)的可能性很小,随诊中细胞学结果也由轻度或交界性异常转归为正常。 Dalstein等(2003)报道了一项对781名宫颈细胞学为正常/ASCUS/LSIL的妇女的前瞻性研究。作者对这781名妇女应用第二代杂交捕获法(HCⅡ)进行了高危型HPV (HR-IPV)检测,然后每6个月随访1次,平均随访22个月。结果显示高危型HPV阳性患者平均感染时间为7.5个月(3~42个月),大于50%的感染者在7.5个月内清除。与高危型HPV阴性者相比,HPV短暂感染和持续感染者发生宫颈细胞学ASCUS和SlL的可能性大,其相对危险度(RR)分别为2.38和9.13,所有进展到CIN2/3以上的患者都是高危型HPV持续感染者。同时作者发现,与高危型HPV阴性者相比,高危型HPV低度到中度病毒负荷者和高度病毒负荷者更易发生宫颈细胞学异常,其相对危险度(RR)分别为1.65和8.66。 Schlecht等(2001)年报道了一项前瞻性HPV持续性感染的研究结果。该研究自1993~2000年对1611名妇女进行了HPV和宫颈细胞学检查,第1年每4个月1次,随后每年2次,将初始连续两次HPV-DNA阳性定义为持续感染。结果显示与HPV阴性的患者相比,HPV16或18型持60
生殖道HPV感染主要通过性传播,在性行为活跃的年轻女性中最常见,感染高峰年龄范围为18~30岁。作为一种常见的性传播疾病,HPV感染多为短暂性。大多数研究报道宫颈HPV感染的自然清除时间在7~12个月左右,只有少部分为持续感染。许多研究显示,持续性高危型HPV感染是发生宫颈病变的必要条件。有报道称,高危型HPV的持续性感染者患CIN Ⅲ的风险增加100~300倍,而高危型HPV阴性者在随后的2年内发生HGSIL(包括CINⅡ和CINⅢ)的可能性很小,随诊中细胞学结果也由轻度或交界性异常转归为正常。 Dalstein等(2003)报道了一项对781名宫颈细胞学为正常/ASCUS/LSIL的妇女的前瞻性研究。作者对这781名妇女应用第二代杂交捕获法(HCⅡ)进行了高危型HPV (HR-IPV)检测,然后每6个月随访1次,平均随访22个月。结果显示高危型HPV阳性患者平均感染时间为7.5个月(3~42个月),大于50%的感染者在7.5个月内清除。与高危型HPV阴性者相比,HPV短暂感染和持续感染者发生宫颈细胞学ASCUS和SlL的可能性大,其相对危险度(RR)分别为2.38和9.13,所有进展到CIN2/3以上的患者都是高危型HPV持续感染者。同时作者发现,与高危型HPV阴性者相比,高危型HPV低度到中度病毒负荷者和高度病毒负荷者更易发生宫颈细胞学异常,其相对危险度(RR)分别为1.65和8.66。 Schlecht等(2001)年报道了一项前瞻性HPV持续性感染的研究结果。该研究自1993~2000年对1611名妇女进行了HPV和宫颈细胞学检查,第1年每4个月1次,随后每年2次,将初始连续两次HPV-DNA阳性定义为持续感染。结果显示与HPV阴性的患者相比,HPV16或18型持60 放疗后随诊即通过盆腔检查了解有无阴道粘连、宫颈原形是否恢复、宫体大小等。初次及结束治疗后前2次随诊应常规消毒下探宫腔,了解宫腔有无积液或积脓存在,如有则给予扩宫引流、全身抗炎和对症处理。必要时三合诊检查宫旁、盆腔等部位有无异常。其他检查包括大小便常规、血象、肺部透视,必要时作胸片、盆腹腔B超及阴道脱落细胞学检查和阴道镜检。SCC可以跟踪了解治疗后的病情变化等。 (3)康复指导:康复治疗包括心理治疗和躯体治疗,要帮助患者建立信心,以积极乐观的态度正确对待疾病,进行适当的体育锻炼、营养以及必要的自我护理(如:保护伤口、保持卫生及放疗后阴道冲洗等)。对治疗后的性生活恢复给予正确指导,并取得家属的理解和配合。根据西安交通大学医学院对该院经放疗后生存10年以上的316例患者的情况进行调查,结果180例(57%)患者恢复了原来的劳动力,119例(37.7%)患者的劳动力部分恢复,说明尽管根治性放疗可引起妇女机体某些器质性及功能性改变,但大部分患者(94%)可以完全或部分恢复劳动力。为了提高生活质量,对治疗后丧失卵巢功能、提早进入更年期的患者要解除顾虑,给予对证治疗,必要时在医生指导及观察下进行激素替代治疗。
放疗后随诊即通过盆腔检查了解有无阴道粘连、宫颈原形是否恢复、宫体大小等。初次及结束治疗后前2次随诊应常规消毒下探宫腔,了解宫腔有无积液或积脓存在,如有则给予扩宫引流、全身抗炎和对症处理。必要时三合诊检查宫旁、盆腔等部位有无异常。其他检查包括大小便常规、血象、肺部透视,必要时作胸片、盆腹腔B超及阴道脱落细胞学检查和阴道镜检。SCC可以跟踪了解治疗后的病情变化等。 (3)康复指导:康复治疗包括心理治疗和躯体治疗,要帮助患者建立信心,以积极乐观的态度正确对待疾病,进行适当的体育锻炼、营养以及必要的自我护理(如:保护伤口、保持卫生及放疗后阴道冲洗等)。对治疗后的性生活恢复给予正确指导,并取得家属的理解和配合。根据西安交通大学医学院对该院经放疗后生存10年以上的316例患者的情况进行调查,结果180例(57%)患者恢复了原来的劳动力,119例(37.7%)患者的劳动力部分恢复,说明尽管根治性放疗可引起妇女机体某些器质性及功能性改变,但大部分患者(94%)可以完全或部分恢复劳动力。为了提高生活质量,对治疗后丧失卵巢功能、提早进入更年期的患者要解除顾虑,给予对证治疗,必要时在医生指导及观察下进行激素替代治疗。 浙公网安备
33010902000463号
浙公网安备
33010902000463号