白塞病亦称贝赫切特病(Behcet's disease,BD),白塞(Behcet)病是一种不明原因,好发于男性青壮年、以口腔溃疡、外阴溃疡、眼炎及皮肤损害为临床特征的,累及多个系统的慢性疾病。病情呈反复发作和缓解交替过程。部分患者遗有视力障碍,少数因内脏受损死亡外,大部分患者的预后良好。最早由Bluthe(1908)提出,以后由Behcét(1937)详细描述了本病的特征,并称之为“口、眼、生殖器三联征”,提出本病是一个独立疾病,Knapp(1941)用Behcét的名字命名本病,称白塞病。 本病根据其内脏的系统损害不同而分为血管型、神经型、胃肠型等。血管型指有大、中型动脉、静脉受...[详细]
确切病因不明。现有资料认为环境与遗传因素与本病的发生和发展相关。 1.环境因素 (1)微生物感染:单纯疱疹病毒、丙型肝炎病毒、链球菌sanguis、结核杆菌均被疑为可能的病因,然无确切证据。有人认为热休克蛋白(heat shock protein,HSP),一种真核生物进化过程中保留的极为保守而广泛存在的分子,它们在热度、与自由基接触、缺氧、主要营养成分缺乏的刺激下可以由细菌或宿主细胞产生。细菌产生的HSP可以刺激病人的T淋巴细胞。 (2)地理:本病患病率高的人群都位于一个特点的地区,横跨亚洲,属当年东西方商业交流的路途。而且同为土耳其人,移居德国后的患病者较欧洲...[详细]
BD发病机制涉及细胞免疫和体液免疫。 1.细胞免疫 (1)活化的T细胞出现在患者的局部组织和周围血中,其中CD4和CD8均有增多,γδT细胞也增多。各个患者T细胞受体TCRβ株升高不一致,即TCRVβ呈多态性,说明T细胞升高是由多种不同抗原促发的。由于周围血中IL-2和IFNβ是增高的,Th2分泌的细胞因子IL-4和IL-10呈低水平,因此BD属Th1占优势的细胞免疫反应。而血循环中的致炎性细胞因子IL-1β、TNF-α和IL-8也是增高的。 (2)中性粒细胞的反应是一非特异性的细胞反应,在本病中有一定作用,如本病中出现的非细菌性化脓性毛囊炎、针刺反应、前房积脓均...[详细]
临床表现极为复杂,有4项主要和5项次要指征。4项主要指征是:①反复发作的阿弗他口腔黏膜溃疡;②皮肤结节样红斑、皮下栓塞性静脉炎、毛囊炎样皮疹、皮肤对刺激过敏;③生殖器溃疡;④反复发生的前房积脓性虹膜睫状体炎及(或)脉络膜视网膜炎。5项次要指征是:①关节红肿疼痛;②消化道病变;③附睾炎;④栓塞性血管病、动脉瘤;⑤中枢神经系统病(脑干综合征、脑膜脑炎综合征等)。 在病程经过中,以上4项指征全部出现者称为完全型;出现其中3项,或虽无3项,但有复发性前房积脓性虹膜睫状体炎、坏死性视网膜血管炎伴有口腔黏膜溃疡等另一项指征者,称为不完全型。 所有Behcet病患者中,有眼病变者约70%...[详细]
可造成失明,角膜溃疡,视网膜血管炎,球后视神经炎,可发生眼底出血,玻璃体混浊,青光眼;神经系统损害可发生意识障碍、精神异常、癫痫、感觉障碍等;心血管病变可至动、静脉阻塞,发生动脉瘤和静脉曲张,大动脉受累时表现为无脉症;消化道受累可发生溃疡,穿孔;肺部可发生支气管瘘或肺梗死等并发症。
1.皮肤刺激试验 前臂屈面皮内注射生理盐水0.1ml,48h出现直径大于2mm红色硬结或小脓疱、小丘疹者为阳性,提示中性白细胞趋化性增强,阳性率约40%。 2.C-反应蛋白(CRP)测定 CRP在眼部炎症发作前后均有升高,特别是在发作前不久最明显;CRP增高同时有中性粒细胞数值增多者,1周内眼病发作的阳性率达86.1%,因此认为测定CRP对预测眼部炎症发作有一定价值。 3.红细胞沉降速度及白细胞分类 本病发病时,血沉明显加快。中性粒细胞比值亦显著增高。 4.病理学检查 所有受害器官的基本病理改变为血管炎。大多为渗出性,少数为增生性,或两者兼而有之。急性渗出...[详细]
1.眼部检查 裂隙检查可以发现特征性的前房积脓,但出现率仅为40%,眼底镜检查可见下方玻璃体内雪球混浊,此体征相对常见。 2.荧光素眼底血管造影检查 对诊断有很大帮助。Behcet病性葡萄膜炎典型地表现为视网膜血管炎,荧光素眼底血管造影检查对评价视网膜血管改变有重要价值。它可发现临床上无任何视网膜、视网膜血管改变的视网膜血管炎,可以动态评价视网膜炎和视网膜血管炎的变化和药物治疗作用,可以监测炎症对视网膜血管和视盘血管损害的范围及其程度。 Behcet病性葡萄膜炎的荧光素眼底血管造影检查可发现以下多种改变(图1): (1)弥漫性的视网膜毛细血管渗漏、视盘血管...[详细]
白塞病国际诊断标准 1.反复口腔溃疡:有医生观察到或患者诉说有阿弗他溃疡或瘢痕,1年内反复发作≥3次。 2.反复生殖器溃疡:有医生观察到或患者诉说生殖器有阿弗他溃疡,尤其是男性。 3.眼病变:前和(或)后葡萄膜炎,裂隙灯检查时玻璃体内可见有细胞浸润,或视网膜血管炎。 4.皮肤病变:结节红斑样病变、假性毛囊炎、脓性丘疹、痤疮样皮疹(未服用糖皮质激素而出现者)。 5.针刺反应阳性:以20号无菌针头,斜刺入皮内,24~48h由医生判定结果。 凡有反复口腔溃疡并伴有其余4项中的2项者,可确诊为本病。 其他与本病密切相关并有利于本病诊...[详细]
眼局部按葡萄膜炎常规处理。糖皮质激素局部给药,如0.5% 地塞米松眼水频频点眼,睡前加用其眼膏。全身给药以口服为宜,尽量避免静脉给药。原则上应大剂量短期使用,缓解后递减渐停。与免疫抑制药联合应用,不仅可以增进疗效,而且还能减少各自的剂量和副作用。 关于免疫抑制药的选择意见不一。在环磷酰胺(cyclophoshpamid)、硫唑嘌呤(azathioprine)、苯丁酸氮芥(瘤可宁,chlorambucil)等烷化剂免疫抑制药中,以苯丁酸氮芥疗效最佳。开始日剂量为0.1~0.15mg/(kg·d),持续5~6个月,或在炎症控制3~4个月后逐渐减量,最后减至2mg/d的维持量。整个疗程在1...[详细]
1.口腔溃疡有自限性,多于2周左右愈合;反复发作性,每年至少发作3次以上;继发性病变实质为血管BD,预后较好。 2.眼部损害占50%~85%,男性一般较易受累,症状严重,预后差。脉络膜视网膜炎、球后视神经炎、眼底出血或眼底动静脉炎、视神经萎缩、玻璃体病变,可导致视力严重下降甚至失明。 3.常继发于大动脉阻塞、动脉瘤、出血等,若有实质损害,多局限于病变动脉的供血区。 4.神经BD约占BD患者的20%。原发性实质病变是真正的神经BD,预后差。继发性病变实质为血管BD,预后较好。 5.消化道损害占8.4%~27.5%。溃疡单发或多发,平均直径为2.7cm,可并...[详细]
注意劳逸结合,保持良好情绪;注意清洁卫生,防止各种感染;加强营养,提高机体抗病能力,可缓解病情、减少复发。


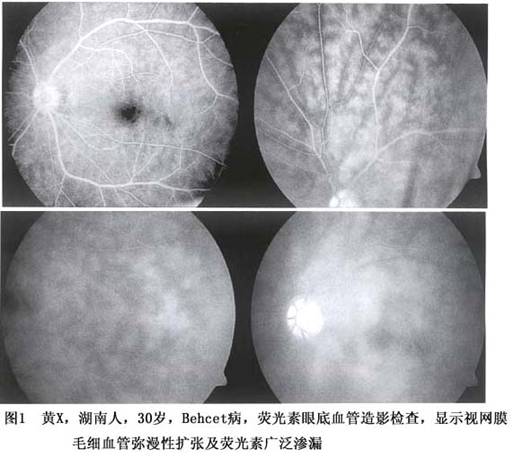 (1)弥漫性的视网膜毛细血管渗漏、视盘血管渗漏和受累大血管的渗漏。 (2)后期视网膜血管壁染色。 (3)视网膜毛细血管闭塞、无灌注区、侧支循环形成和视网膜新生血管。 (4)黄斑囊样水肿、黄斑裂孔、视网膜前膜。 除视网膜改变外,荧光素虹膜血管造影还可发现虹膜血管有荧光素渗漏,提示血-房水屏障功能遭到破坏。
(1)弥漫性的视网膜毛细血管渗漏、视盘血管渗漏和受累大血管的渗漏。 (2)后期视网膜血管壁染色。 (3)视网膜毛细血管闭塞、无灌注区、侧支循环形成和视网膜新生血管。 (4)黄斑囊样水肿、黄斑裂孔、视网膜前膜。 除视网膜改变外,荧光素虹膜血管造影还可发现虹膜血管有荧光素渗漏,提示血-房水屏障功能遭到破坏。
 口腔溃疡虽本身特异性不强,但它出现于98%的BD,且当它与外阴溃疡、眼病变、皮肤病变相结合后特异性大大提高,因此它被认为是BD的基本症状之一。当口腔溃疡、外生殖器溃疡和眼部损害三大主要症状中有两个症状存在时,在排除其他有关疾病的前提下,即可诊断为白塞病。 从眼科来说,凡同时或先后发生的双侧性葡萄膜炎并有前房积脓者,就要怀疑本病。如同时存在或病史中曾有眼以外3项主要指征之1或2项时,便可做出诊断。遇有不典型病例诊断困难者,还需从病史及体检详查次要指征。
口腔溃疡虽本身特异性不强,但它出现于98%的BD,且当它与外阴溃疡、眼病变、皮肤病变相结合后特异性大大提高,因此它被认为是BD的基本症状之一。当口腔溃疡、外生殖器溃疡和眼部损害三大主要症状中有两个症状存在时,在排除其他有关疾病的前提下,即可诊断为白塞病。 从眼科来说,凡同时或先后发生的双侧性葡萄膜炎并有前房积脓者,就要怀疑本病。如同时存在或病史中曾有眼以外3项主要指征之1或2项时,便可做出诊断。遇有不典型病例诊断困难者,还需从病史及体检详查次要指征。 浙公网安备
33010902000463号
浙公网安备
33010902000463号