高血压病(hypertension)是指成人(≥18岁)在安静状态下,动脉收缩压≥140mmHg(18.7kPa)和(或)舒张压≥90mmHg(12.0kPa),常伴有脂肪和糖代谢紊乱,以及心、脑、肾和视网膜等器官功能性或器质性改变,即器官重塑(remodeling)为特征的全身性疾病。本病可能有多种发病因素和复杂的发病机制所致,中枢神经系统功能失调,体液、内分泌、遗传、肾脏、血管压力感受器的功能异常,细胞膜离子转运异常,以及环境因素、生活习惯、社会因素等等均可能参与发病过程。对于迄今原因尚未完全阐明的高血压,称为原发性高血压。病因明确,血压升高只是某些疾病的一种表现的,称为继发性(症状性)高...[详细]
血压升高与多种因素有关,主要包括以下因素: 1.性别和年龄 世界上绝大多数地区,高血压患病率男性高于女性,尤其35岁之前;35岁之后女性高血压患病率及血压升高幅度可超过男性,可能与女性妊娠、孕期及产后饮食习惯和内分泌变化有关。无论男女,平均血压随年龄增长而增高,其中收缩压增高比舒张压更明显。 2.职业 从事脑力劳动和紧张工作的人群高血压患病率较体力劳动者高,城市居民较农村居民患病率高,且发病年龄早,其可能原因与生活紧张程度、精神因素、心理因素和社会职业有关。 3.饮食与血压 业已证实,摄入过多钠盐,大量饮酒,长期喝浓咖啡,膳食中缺少钙,饮食中饱和脂肪酸过多、...[详细]
1.一般症状 高血压按其临床表现特点和病程进展快慢,大致可分为缓进型(缓慢型)高血压和急进型(恶性)高血压。 绝大多数原发性高血压(占原发性高血压95%~99%)属于缓进型高血压,多见于中、老年,其特点是起病隐匿,进展缓慢,病程长达10多年至数十年,因此初期很少症状,约半数患者因体检或因其他疾病就医时测量血压后,才偶然发现血压增高,不少病人一旦知道患有高血压后,反而会产生各种各样神经症样症状,诸如头晕、头胀、失眠、健忘、耳鸣、乏力、多梦、易激动等等。1/3~1/2高血压患者因头痛、头胀或心悸而就医,也有不少病人直到出现高血压的严重并发症和靶器官功能性或器质性损害,出现相应临床表现时...[详细]
高血压的并发症按受损的靶器官分为心脏、脑血管、肾脏、眼底、大动脉及周围动脉闭塞等。 1.左心室肥厚 既往认为,高血压病并发的左心室肥厚是心脏的一种生理性、良性、适应性的代偿过程,然而近年研究发现,左心室肥厚是心血管病发病率及病死率的独立的、重要的预测因素,它已成为高血压病治疗与预防的新靶点。 高血压患者中左心室肥厚的确切发生率不明。Framingham心脏研究调查美国Framingham地区1950~1989年高血压及左心室肥厚的流行趋势时发现,随着抗高血压药物的广泛应用,心电图检出左心室肥厚者明显减少,普通人群中男性自4.5%减至2.5%;女性自3.6%减至1.1%。轻...[详细]
1.尿常规及肾功试验 可为阴性或有少量蛋白和红细胞。急进型高血压患者尿中常有大量蛋白、红细胞和管型,肾功能减退时常有大量蛋白、红细胞和管型 2.肾功能减退时尿比重低而固定,酚红排泄率减低,血中肌酐和尿素氮增高,尿素或内生肌酐廓清率低于正常。 3.血浆肾素活性和血管紧张素Ⅱ浓度,两者可正常,增高或降低。亦可测血浆心钠素浓度,常降低。
1.X线检查 左室肥厚扩大,主动脉增宽、延长和扭曲,心影可呈主动脉型改变。左心功能不全时可见肺淤血征象。 2.心电图检查 主要表现为左室肥厚、劳损。此外,可出现各种心律失常、左右束支传导阻滞的图形。并发冠心病心绞痛或心肌梗死,则可出现相应心电图改变。 3.超声心动图 二维超声显示早期左室壁搏动增强,合并高血压心脏病时,多见室间隔肥厚,左心室后壁肥厚及左心房轻度扩大,超声多普勒于二尖瓣上可测出舒张的早期血流速度减慢,舒张末期速度增快。 4.眼底检查 可见视网膜动脉痉挛和(或)硬化,严重时出血及渗出,视盘水肿。 5.动脉血压监测 近10多年...[详细]
高血压的诊断至少应包括以下的内容: 1.确定有无高血压。 2.高血压为原发性还是继发性 诊断原发性高血压时首先要除外继发性高血压。 3.对高血压进行分期、分级及危险分层 (1)高血压的分级:指在未服用药物情况下,收缩压(SBP)≥18.7kPa(140mmHg)和(或)舒张压(DBP)≥12.0kPa(90mmHg)。目前采用1999年WHO建议的18岁以上成人血压水平分级标准(表2)。 (2)高血压病进行危险性分层标准(表5)。 根据上述评估的结果和血压水平,可将病人分为以下4组: ①低危组:指男性年龄<55岁、女性...[详细]
高血压病是遗传易感性与环境因素相互作用的异质性疾病,不同个体的风险因子及致病因子强度不一,不同个体一生中何时发病因人而异。同时,高血压病早期缺少临床症状,因此,很难确定一个高血压病患者病程“起点”。另一方面,高血压病自然病程或预后受其他多种危险因素的影响,因此,准确描述高血压病程较困难。一般来说,高血压病患者平均寿命较正常人缩短15~20年,但不同个体情况各异。 临界高血压是一种不稳定的血压状态,长期随访发现,1/3将转为确诊高血压,1/3继续保持临界状态,1/3转为正常血压。临界高血压转为确诊高血压的预测指标是:高血压家族史,初始血压水平,体重,心率,种族等。 缓进型(良...[详细]
高血压病的预防不仅要降低高血压病患病率,更重要的是减少或延缓心、脑血管并发症的出现。高血压病预防分为三级:一级预防即针对高血压病高危人群,也针对普通人群,是在存在危险因素而尚未发生高血压时采取预防措施。二级预防是针对已诊断高血压病患者进行系统地有计划地全面治疗,以防止病情加重或发生并发症,实质上就是动脉硬化、脑卒中、冠心病等的一级预防。三级预防是指高血压病危重患者的抢救,防止并发症的发生,减少死亡,同时也包括抢救成功后的康复治疗。显然,高血压病预防重点在一级预防和二级预防。 1.高血压的一级预防措施 (1)减轻体重:超重和肥胖是高血压的主要危险因子,按中国最近制定的标准,体...[详细]



 2.按血压水平分类 根据1999年WHO-ISH。高血压治疗指南〃,高血压是指在未服用抗高血压药物的情况下,18岁以上成人收缩压≥140mmHg(18.7kPa)和(或)舒张压≥90mmHg(12.0kPa)。根据血压水平可将血压分类如下(表2)。
2.按血压水平分类 根据1999年WHO-ISH。高血压治疗指南〃,高血压是指在未服用抗高血压药物的情况下,18岁以上成人收缩压≥140mmHg(18.7kPa)和(或)舒张压≥90mmHg(12.0kPa)。根据血压水平可将血压分类如下(表2)。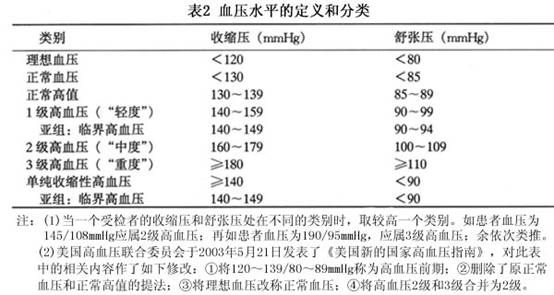 根据美国1997年11月高血压全国联合委员会(JNC-VI)的建议,儿童及未成年人高血压分类如下(表3)。
根据美国1997年11月高血压全国联合委员会(JNC-VI)的建议,儿童及未成年人高血压分类如下(表3)。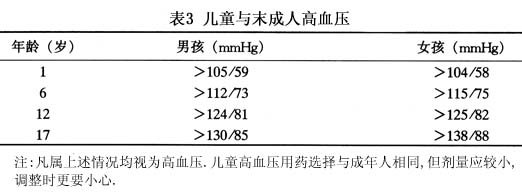 成人自测血压135/85mmHg(18.0/11.3kPa)为正常值,24h血压监测白天<135/85mmHg(18.0/11.3kPa),夜间睡眠时<120/75mmHg(16.0/10.0kPa)为正常值,超过上述数据即为高血压。 3.根据心血管危险绝对水平分类 要确定对高血压患者的治疗方案,不但要依据其血压水平,还应根据其他危险因素存在的情况,同时存在的其他疾病如糖尿病、靶器官损害、心血管疾病或肾脏疾病,以及患者的个人、医疗和社会情况等作全面综合考虑。 4.其他分类法 (1)根据血流动力学指标可分为:①高阻力型高血压;②高排血型高血压;③弹力型高血压。 (2)按病程经过分类:①良性(缓进型)高血压;②恶性(急进型)高血压。 (3)按血压变化分类:①稳定型高血压;②不稳定型高血压。 (4)按血浆肾素水平可分为:高肾素型;正肾素型;低肾素型高血压。 本节主要讨论原发性高血压病(primary hypertension)。原发性高血压是病因尚未完全明确,以动脉压升高为主要表现的一种独立疾病,可引起动脉、脑、心、肾等器官的损害。高血压又是冠心病、脑卒中、心、肾功能衰竭的最主要的发病因素,而且与糖、脂质代谢紊乱和糖尿病有密切关系,然而,高血压是可能防治的,通过抗高血压治疗来预防和纠正高血压并发症的发生已引起人们的极大关注。
成人自测血压135/85mmHg(18.0/11.3kPa)为正常值,24h血压监测白天<135/85mmHg(18.0/11.3kPa),夜间睡眠时<120/75mmHg(16.0/10.0kPa)为正常值,超过上述数据即为高血压。 3.根据心血管危险绝对水平分类 要确定对高血压患者的治疗方案,不但要依据其血压水平,还应根据其他危险因素存在的情况,同时存在的其他疾病如糖尿病、靶器官损害、心血管疾病或肾脏疾病,以及患者的个人、医疗和社会情况等作全面综合考虑。 4.其他分类法 (1)根据血流动力学指标可分为:①高阻力型高血压;②高排血型高血压;③弹力型高血压。 (2)按病程经过分类:①良性(缓进型)高血压;②恶性(急进型)高血压。 (3)按血压变化分类:①稳定型高血压;②不稳定型高血压。 (4)按血浆肾素水平可分为:高肾素型;正肾素型;低肾素型高血压。 本节主要讨论原发性高血压病(primary hypertension)。原发性高血压是病因尚未完全明确,以动脉压升高为主要表现的一种独立疾病,可引起动脉、脑、心、肾等器官的损害。高血压又是冠心病、脑卒中、心、肾功能衰竭的最主要的发病因素,而且与糖、脂质代谢紊乱和糖尿病有密切关系,然而,高血压是可能防治的,通过抗高血压治疗来预防和纠正高血压并发症的发生已引起人们的极大关注。
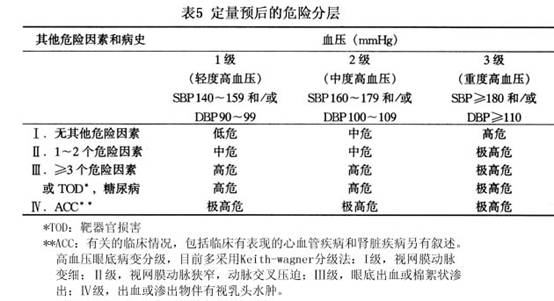 根据上述评估的结果和血压水平,可将病人分为以下4组: ①低危组:指男性年龄<55岁、女性年龄<65岁的1级高血压患者,无其他危险因素存在。 ②中危组:包括许多不同血压水平和危险因素的患者。一些患者血压水平不高,但有多种危险因素;而另一些患者血压水平高,但没有或少有危险因素。这组病人必须诊断严格,治疗谨慎。 ③高危组:该组包括危险因素3个、有糖尿病或靶器官损害的1级或2级高血压患者,以及不伴其他危险因素的3级高血压患者。 ④极高危组:3级(重度)高血压患者,有1种或1种以上危险因素,以及有临床心血管疾病或肾脏疾病的所有患者,应迅速确定治疗方案,给予最强力的治疗。 4.要充分了解高血压的预后 影响高血压预后的因素(表6)。
根据上述评估的结果和血压水平,可将病人分为以下4组: ①低危组:指男性年龄<55岁、女性年龄<65岁的1级高血压患者,无其他危险因素存在。 ②中危组:包括许多不同血压水平和危险因素的患者。一些患者血压水平不高,但有多种危险因素;而另一些患者血压水平高,但没有或少有危险因素。这组病人必须诊断严格,治疗谨慎。 ③高危组:该组包括危险因素3个、有糖尿病或靶器官损害的1级或2级高血压患者,以及不伴其他危险因素的3级高血压患者。 ④极高危组:3级(重度)高血压患者,有1种或1种以上危险因素,以及有临床心血管疾病或肾脏疾病的所有患者,应迅速确定治疗方案,给予最强力的治疗。 4.要充分了解高血压的预后 影响高血压预后的因素(表6)。
 浙公网安备
33010902000463号
浙公网安备
33010902000463号



