该病是Plummer于1913年报道的一种不同于Graves病的甲状腺功能亢进性疾病,故称之为Plummer病,它是由甲状腺内结节性病变分泌过剩的甲状腺激素而引起的。Plummer病的结节性病变狭义的是指功能亢进性滤泡腺瘤(hyperfunctioning adenoma,毒性腺瘤toxic adenoma),广义的也包括毒性结节性甲状腺肿(toxic nodular goiter)。实际上过去报道的Plummer病多数被认为是腺瘤样增生。
Plummer病多继发于结节性甲状腺肿,或甲状腺瘤(高功能腺瘤或毒性甲状腺瘤),约占甲亢的10%~30%。 目前病因不明,可能甲状腺结节或腺瘤长期存在,发生自主性分泌功能紊乱。有时甲亢起病较为突然,由于碘的摄入增加,引发自主性甲状腺激素分泌增加,产生甲亢的典型症状。
1.发生机制 Plummer病是滤泡腺瘤或腺瘤样增生并呈现甲状腺功能亢进的疾病。甲状腺中的一些细胞对TSH、胰岛素样生长因子(insulin-like growth factor)、成纤维细胞生长因子(fibroblast growth factor)等甲状腺刺激物反应敏感而呈结节状增生,发展成为滤泡腺瘤或腺瘤样增生,进而自律性地产生甲状腺激素,引起甲状腺功能亢进。Plummer病在碘缺乏的地区多见,常与地方性甲状腺肿合并存在也说明该病的发生与TSH等甲状腺增殖刺激物质长期慢性的刺激有关。 此外,部分Plummer病有TSH受体基因突变(somatic mutation)。这样的病...[详细]
症状与原发性甲亢基本相似,但又具特点。甲亢症状较轻,局部可扪及单个或多个结节,较正常甲状腺坚硬,一般无突眼症,手部震颤少见,神经过敏轻,可有甲状腺指端病,局部压迫症状多见,如声嘶,呼吸道受压,疲乏无力较重,心脏损害较突出。
甲状腺功能亢进性心脏病是毒性结节性甲状腺肿的突出临床表现,也可发生于病史长、症状重的Graves病患者,特别是中老年病人,故在此处加以重点讨论。 1.病因和发病机制 甲状腺激素对心肌有直接兴奋作用,能增加心肌中Na-K-ATP酶和肌浆网中的Ca2 -ATP酶以及肌球蛋白ATP酶的活性,增强心肌收缩力、增加心脏搏出量,由于心脏负荷的加重心室渐呈代偿性肥大,同时甲状腺激素还能增加β受体的数目和心房的应激性,这种作用与儿茶酚胺对心肌的作用相协同。如患者尚合并其他器质性心脏病时,心脏的负荷更重,更容易发生心衰。 2.临床表现 (1)心律不齐:常见为期前收缩和心房颤...[详细]
1.131I吸收率 一般131I吸收率升高,但有时也可正常。手术切除甲状腺结节, 131I吸收率恢复正常。 2.核素扫描 显示一个或多个浓聚131I的“热结节”(hot nodule),结节以外的甲状腺组织的吸碘功能低(图3)。T3使用后不抑制放射性碘在结节内聚集及血液中 TSH 浓度下降,为结节自律性分泌甲状腺激素。Plummer 病大约占自律性机能性甲状腺结节病例的20%~25%,其中甲状腺功能亢进症表现较轻的占多数。手术切除“热结节”后,结节外被抑制的甲状腺组织可恢复吸碘功能。...[详细]
1.超声波检查 B超可显示结节的大小,彩色多普勒检查时,结节有丰富的血流。 2.CT扫描 甲状腺扫描为热结节时,可用超声波或 CT 来确认是否有和热结节一致的形态学的结节性病变存在是非常必要的。
结节性甲状腺肿,并有程度不同的甲亢症状及体征,甲状腺总摄131I率偏高或正常。扫描时可见一个或多个浓聚131I的热结节,且不为外源性的甲状腺素所抑制。结节以外的甲状腺组织吸碘功能低下,但能为TSH所兴奋,亦能为外源性甲状腺素所抑制,即可诊断为毒性结节性甲状腺肿
1.手术治疗 是毒性结节性甲状腺肿首选的治疗方法。手术能快速去除甲状腺内无功能的结节(不摄碘,131I治疗无效)和纤维化、钙化的病灶,极少引起甲状腺功能低下,术后亦很少甲亢复发是一种安全有效的治疗。手术范围无须过大,可行一侧腺叶切除或一侧腺叶次全切除,术后结节以外的甲状腺组织可以很快恢复其功能。 原发性甲亢术前准备的各项原则,同样适用于继发性甲亢。对于甲状腺肿大较轻、症状不很严重的患者,术前可单用普萘洛尔(心得安)准备,否则应按Graves病术前用药方法进行充分准备。 2.同位素131I放射治疗 对于全身情况差,不能耐受麻醉及手术的病人可以采用131I治疗。131I治疗...[详细]
目前没有相关内容描述。
目前没有相关内容描述。

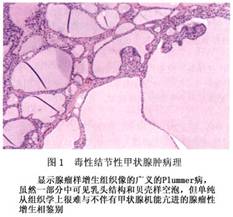
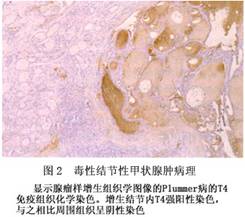 电子显微镜所见:与Graves病等机能亢进状态的滤泡上皮细胞形态类似。即细胞质内线粒体、内质网和高尔基氏体等细胞器增加。
电子显微镜所见:与Graves病等机能亢进状态的滤泡上皮细胞形态类似。即细胞质内线粒体、内质网和高尔基氏体等细胞器增加。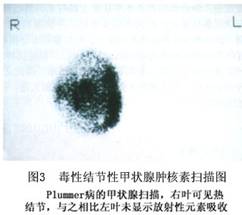
 浙公网安备
33010902000463号
浙公网安备
33010902000463号