-
科室:
皮肤科
-
别名:
皮肤黑素肉瘤
皮肤黑素瘤
皮肤黑肉瘤
-
症状:
暂无
-
发病部位:
暂无
-
多发人群:
所有人群
-
相关疾病:
暂无
皮肤恶性黑色素瘤(malignant melanoma of skin,MM),是源于表皮正常黑素细胞或原有痣细胞的一种恶性肿瘤,虽较皮肤癌少见,但恶性程度高,进展迅速,病情险恶,预后极差。
黑瘤的病因学尚未完全阐明。一些研究资料提示,其发生与下列因素有关: 1.痣细胞痣恶变 以往多认为皮肤MM来源于痣细胞痣特别是交界痣的恶变。近年来则认为皮肤MM虽与痣细胞痣有关,但非完全如此。MM细胞来源于皮内型真皮内痣细胞而非所谓交界型痣细胞。据统计,发生于躯干或四肢(掌、跖除外)的MM为35%~50%,与原先皮内型真皮内痣细胞有关。无疑地原发性皮肤MM可起源于表皮中原有的黑素细胞和某些原已存在的先天性(常为大的,如先天性巨痣)和后天性皮内型痣细胞痣。但约1/3 MM患者无痣细胞痣史,如Clark(1969)曾在组织学上观察两组病例(各为209例和60例),分别仅有20例(9.6%)和5例(8.3%)与痣细胞痣有关,再者,MM好发于面和头皮等曝光部位。这不是痣细胞痣的好发部位。掌、跖部MM大多与痣细胞痣无关。因此,有人认为MM不完全与痣细胞痣有关。但任何痣包括色素性皮损,当突然发生增长加速,色素增深或变浅,周围出现不规则的色素晕,或色素脱失晕,发痒、刺痛、表面出现鳞屑、分泌、结痂、破溃、出血、脱毛,近旁出现卫星结节,或出现不明原因的区域淋巴结增大时,都应考虑是开始恶变的指征,需要严加注意。 2.紫外线辐射 反复照射290~320 nm波长的紫外线不仅可导致黑素细胞数量的增加,且可引起其质的变化。MM的发病率与阳光特别是紫外线的照射有关。挪威南方比北方MM的发病率几乎大2倍。据以色列统计,农业工人MM的发病率(每年15.4/10万)较城市(每年1.7/10万)高;海岸地区(每年3.5/10万)较山区(每年2.0/10万)高。有人认为恶性雀斑样痣型MM与阳光的直接照射有关,非曝光部位的结节型MM则可能因日光作用,曝光区皮肤释放一种物质进入血中(日光循环因子),作用于非曝光部位皮肤的黑色素细胞所致。 3.种族 白种人比有色人种的MM发病率高。美国白种人的发病率每年可高达42/10万,而黑种人每年仅为0.8/10万。 4.遗传 患者家族成员中易患本病。Anderson(1971)报道22个家族中有74例患者。也有报道同卵双生患者。家族性患者的发病年龄较一般早10年左右。某些遗传性皮肤病如着色性干皮病患者50%可发生本病。 5.外伤与刺激 本病常发生于头皮、手掌、足底等经常遭受摩擦部位,不少年轻女性患者常有多年前“点痣”史。有人统计10%~60%患者有外伤史,包括压伤、刺伤、钝器伤、拔甲、烧伤或X线照射等。 6.病毒感染 有人在田鼠和人的MM细胞中发现病毒样颗粒。 7.免疫反应 本病多见于老年人,随年龄增长而发病率增加。另外,可有自行消退现象,说明本病的发生与患者机体免疫反应有一定关系。[收起]
黑瘤的病因学尚未完全阐明。一些研究资料提示,其发生与下列因素有关: 1.痣细胞痣恶变 以往多认为皮肤MM来源于痣细胞痣特别是交界痣的恶变。近年来则认为皮肤MM虽与痣细胞痣有关,但非完全如此。MM细胞来源于皮内型真皮内痣细胞而非所谓交界型痣细胞。据统计,发生于躯干或四肢(掌、跖除外)的MM为35%~50%,与原先皮内型真皮内痣细胞有关。无疑地原发性皮肤MM可起源于表皮中原有的黑素细胞和某些原已存在的先天性(常为大的,如先天性巨痣)和后天性皮内型痣细胞痣。但约1/3 MM患者无痣细胞痣史,如Clark(1969)曾在组织学上观察两组病例(各为209例和60例),分别仅有20例(9.6...[详细]
1.组织病理 典型的黑瘤,镜下可见黑素细胞异常增生,在表皮内或表皮—真皮界处形成一些细胞巢。这些细胞巢大小不一,并可互相融合。这种情况很少在色素痣中见到。巢内黑素细胞的大小与形状,以及核的形状存在着不同程度的变异。有丝分裂(包括异常的有丝分裂)较良性色素痣更为常见。核仁通常呈嗜酸性的“鸟眼样”。在侵袭性黑瘤,可在真皮或皮下组织内见到黑瘤细胞。 (1)雀斑样痣型黑瘤:在病变的褐色、棕色和黑色区域,表皮内黑素细胞形态有很大变异。在褐色区域,黑素细胞数量增多,有些细胞大小正常,有些较正常细胞大,有些是典型的或怪异的。所有的细胞均沿基底膜分布。在扁平的黑色区域,许多形态不同的黑素细胞取代了基底膜,沿表皮—真皮交界面形成条带状,角蛋白细胞位于其上方,真皮乳头层在其下方。在表皮—真皮交界面,可见显著的色素沉着及角化表皮萎缩,伴有广泛的非典型黑素细胞增生。邻近的真皮乳头层常见密集的淋巴细胞和充满黑色素的巨噬细胞浸润。在真皮的某些区域,可见黑瘤细胞侵入,形成大的细胞巢,这些细胞巢与临床上所见的结节相对应。 (2)表浅扩散型黑瘤:成群的黑素细胞均是恶性的,不像雀斑样痣型黑瘤那样,黑瘤细胞呈多型性。瘤体中略微隆起并有色素的部分,镜下可见表皮中有大的黑素细胞呈派杰样分布(Pagetoid distribution)。这些大的黑素细胞可单个或成巢出现。在瘤体的结节部分,镜下可见真皮中有密集的瘤细胞聚集。在侵袭区,也可见大的黑素细胞。这些细胞,胞浆丰富,含有分布规则的细小色素颗粒,整个细胞呈“布满尘土”样改变。偶尔表浅扩散型黑瘤中的瘤细胞呈纺锤样。 (3)典型的结节型黑瘤:瘤细胞起源于表皮—真皮交界处,可分别向上方和下方侵入表皮和真皮,尤以向真皮侵入的倾向性大。在被侵袭的表皮外侧区域,不见非典型的黑素细胞瘤细胞,可表现为上皮样细胞或梭形细胞。 (4)肢端雀斑样痣型黑瘤:在其斑块区,镜下可见基底层有大的黑素细胞增生,核增大,染色质类型不典型。胞浆充满黑素颗粒,树状突变长,可伸展到颗粒层。在丘疹或结节区,瘤细胞通常是梭形的,并扩展到真皮层。 2.病理分级 (1)按侵袭深度分级:Clark(1969)在研究了黑瘤侵袭深度与预后的关系后,根据侵袭深度将黑瘤分为5级。分级越高预后越差。 Ⅰ级:瘤细胞限于基底膜以上的表皮内。 Ⅱ级:瘤细胞突破基底膜侵犯到真皮乳头层。 Ⅲ级:瘤细胞充满真皮乳头层,并进一步向下侵犯,但未到真皮网状层。 Ⅳ级:瘤细胞已侵犯到真皮网状层。 V级:瘤细胞已穿过真皮网状层,侵犯到皮下脂肪层。 (2)接垂直厚度分级:Breslow(1970)研究了黑瘤垂直厚度与预后的关系,根据目镜测微器测量的黑瘤最厚部分(从颗粒层到黑瘤最深处的厚度),将黑瘤分为5级: ?0.75MM、0.76~1.50MM、1.51~3.00MM、3.01~4.50MM和?4.50MM。发现厚度越大预后越差。这一显微分级法,以后被广泛采用,并被证实对判断预后具有重要价值。[收起]
1.组织病理 典型的黑瘤,镜下可见黑素细胞异常增生,在表皮内或表皮—真皮界处形成一些细胞巢。这些细胞巢大小不一,并可互相融合。这种情况很少在色素痣中见到。巢内黑素细胞的大小与形状,以及核的形状存在着不同程度的变异。有丝分裂(包括异常的有丝分裂)较良性色素痣更为常见。核仁通常呈嗜酸性的“鸟眼样”。在侵袭性黑瘤,可在真皮或皮下组织内见到黑瘤细胞。 (1)雀斑样痣型黑瘤:在病变的褐色、棕色和黑色区域,表皮内黑素细胞形态有很大变异。在褐色区域,黑素细胞数量增多,有些细胞大小正常,有些较正常细胞大,有些是典型的或怪异的。所有的细胞均沿基底膜分布。在扁平的黑色区域,许多形态不同的黑素细胞取代了...[详细]
1.原位性恶性黑瘤 又称表皮内恶黑,指恶黑病变仅局限于表皮内,处于原位阶段。 (1)恶性雀斑样痣:又名Hutchinson雀斑,常发生于年龄较大者。几乎均见于暴露部位,尤以面部最常见,极少数也可发生于非暴露部位。本病开始为一色素不均匀的斑点,一般不隆起,边缘不规则,逐渐向周围扩大,直径可达数厘米,往往一边扩大,而另一边自行消退。损害呈淡褐色、褐色,其中可伴有暗褐色至黑色小斑点。据统计,一般恶性雀斑存在10~15年,而面积达4~6cm。以后才发生侵袭性生长,因此在很多病例,尤其是面部的损害发生侵袭性生长者往往很慢,常常在发生侵袭性生长前,患者即因其他原因而死亡。 (2)浅表扩散性原位恶黑:又称Paget样原位恶黑。以中老年患者为多,可发生于任何部位,但多见于非暴露部位。损害较恶性雀斑样痣为小,直径很少超过2.5cm,常误诊为痣细胞痣。通常皮损稍隆起,外形不规则或边缘呈锯齿状。有的部分呈弧形。其特点是色调多变而不一致,黄褐色、褐色、黑色,同时混有灰白。如发生侵袭性生长时,其速度较恶性雀斑样痣迅速得多,往往在1~2年即出现浸润、结节、溃疡或出血。 (3)肢端雀斑样原位黑素瘤:发病可能与外伤有关。其特点是发病于掌、跖、甲床和甲床周围无毛部位,特别好发于足跖。此瘤在原位生长时间较短,很快发生侵袭性生长。早期表现为深浅不一的色素沉着斑,边缘不规则,边界不清楚。如病变位于爪甲和甲床,则表现为纵行色素带。 2.侵袭性皮肤恶性黑瘤 (1)雀斑型黑瘤(freckle-like melanoma):由恶性雀斑样痣发生侵袭性生长而来,故常见于老年人,多发生于身体暴露部位,尤其是面部,约占头颈部黑瘤的50%。病变大体上呈圆形,直径通常在3~6cm或更大,轮廓不规则,扁平状。颜色可由浅棕色至黑色,或黑色病变中夹杂有灰白色或淡蓝色区域。随着病程进展,病变中出现单个或多个黑色结节如图1所示。该型黑瘤,初期呈辐射性生长,最终才进入垂直生长期,有些根本不进入垂直生长期。故较晚发生转移,转移多倾向于局部淋巴结。其5年存活率可达80%~90%。 (2)表浅扩散型恶性黑瘤(superficial spreading type malignant melanoma) 由 Paget样原位恶黑发展而来。此时在原有稍隆起的斑片基础上。出现局部浸润、结节、溃疡、出血如图2所示。该型黑瘤较雀斑型发展快,经过一段辐射生长期后即转入垂直生长期。其5年存活率约70%。
(2)表浅扩散型恶性黑瘤(superficial spreading type malignant melanoma) 由 Paget样原位恶黑发展而来。此时在原有稍隆起的斑片基础上。出现局部浸润、结节、溃疡、出血如图2所示。该型黑瘤较雀斑型发展快,经过一段辐射生长期后即转入垂直生长期。其5年存活率约70%。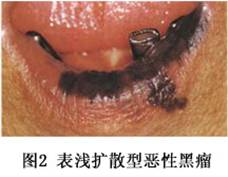 (3)结节型恶性黑瘤(nodular malignant melanoma):身体任何部位均可发生,但最常见于足底。开始为隆起的斑色,呈暗黑、蓝黑或灰色结节,有时呈粉红色,周围可见散在的棕色黑瘤踪迹。以后很快增大,可发生溃疡,或隆起如草状或菜花样如图3所示。该型黑瘤进展快,常无辐射生长期,直接进入垂直生长期。5年存活率为50%~60%。
(3)结节型恶性黑瘤(nodular malignant melanoma):身体任何部位均可发生,但最常见于足底。开始为隆起的斑色,呈暗黑、蓝黑或灰色结节,有时呈粉红色,周围可见散在的棕色黑瘤踪迹。以后很快增大,可发生溃疡,或隆起如草状或菜花样如图3所示。该型黑瘤进展快,常无辐射生长期,直接进入垂直生长期。5年存活率为50%~60%。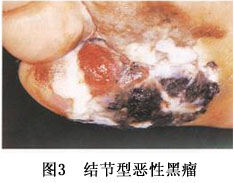 (4)特殊类型的黑瘤: ①肢端雀斑样痣型黑瘤(acromelic freckle-like nevoid melonoma):发病可能与外伤有关。其特点是发病于掌、跖、甲床和甲床周围无毛部位,特别好发于足跖。临床上类似于雀斑样痣型黑瘤,但侵袭性更强。以黑人和东方人较为常见。早期表现为深浅不一的色素沉着斑,边缘不规则,边界不清楚。如病变位于爪甲和甲床,则表现为纵行色素带(图4)。
(4)特殊类型的黑瘤: ①肢端雀斑样痣型黑瘤(acromelic freckle-like nevoid melonoma):发病可能与外伤有关。其特点是发病于掌、跖、甲床和甲床周围无毛部位,特别好发于足跖。临床上类似于雀斑样痣型黑瘤,但侵袭性更强。以黑人和东方人较为常见。早期表现为深浅不一的色素沉着斑,边缘不规则,边界不清楚。如病变位于爪甲和甲床,则表现为纵行色素带(图4)。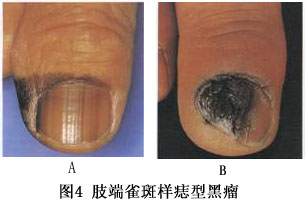 ②无色素性黑瘤(non-pigmented melanoma):较为少见,在Giuliano等(1982)报道的2881例黑瘤中约占1.8%。病变通常呈结节状,缺乏色素,常被延误诊断,预后较差。 ③恶性蓝痣(malignant blue nevus):更为罕见。由蓝痣细胞恶变而成。常见于女性臀部。其明显的特征是,即使已发生淋巴结转移,患者仍可生存多年。 ④巨毛痣中的恶性黑瘤(malignant melanoma in giant hairy nevus):30%~40%的儿童黑瘤源于巨毛痣。表现为巨毛痣中出现结节和溃疡,并有颜色改变。因此,对先天性巨毛痣应密切观察或做预防性切除。 ⑤纤维增生性黑瘤(fibrous proliferated melanoma):好发于头颈部,呈结节状生长,约2/3病例无色素沉着。其特征是,少数黑瘤细胞位于大量的纤维组织之中,预后较差。 ⑥原发病灶不明的黑瘤(melanoma with an unknown primary origin):该型黑瘤找不到原发病灶,黑瘤仅在区域淋巴结或其他器官被发现。其预后与原发灶明确并有区域淋巴结转移者无显著差别。[收起]
1.原位性恶性黑瘤 又称表皮内恶黑,指恶黑病变仅局限于表皮内,处于原位阶段。 (1)恶性雀斑样痣:又名Hutchinson雀斑,常发生于年龄较大者。几乎均见于暴露部位,尤以面部最常见,极少数也可发生于非暴露部位。本病开始为一色素不均匀的斑点,一般不隆起,边缘不规则,逐渐向周围扩大,直径可达数厘米,往往一边扩大,而另一边自行消退。损害呈淡褐色、褐色,其中可伴有暗褐色至黑色小斑点。据统计,一般恶性雀斑存在10~15年,而面积达4~6cm。以后才发生侵袭性生长,因此在很多病例,尤其是面部的损害发生侵袭性生长者往往很慢,常常在发生侵袭性生长前,患者即因其他原因而死亡。 (2)...[详细]
②无色素性黑瘤(non-pigmented melanoma):较为少见,在Giuliano等(1982)报道的2881例黑瘤中约占1.8%。病变通常呈结节状,缺乏色素,常被延误诊断,预后较差。 ③恶性蓝痣(malignant blue nevus):更为罕见。由蓝痣细胞恶变而成。常见于女性臀部。其明显的特征是,即使已发生淋巴结转移,患者仍可生存多年。 ④巨毛痣中的恶性黑瘤(malignant melanoma in giant hairy nevus):30%~40%的儿童黑瘤源于巨毛痣。表现为巨毛痣中出现结节和溃疡,并有颜色改变。因此,对先天性巨毛痣应密切观察或做预防性切除。 ⑤纤维增生性黑瘤(fibrous proliferated melanoma):好发于头颈部,呈结节状生长,约2/3病例无色素沉着。其特征是,少数黑瘤细胞位于大量的纤维组织之中,预后较差。 ⑥原发病灶不明的黑瘤(melanoma with an unknown primary origin):该型黑瘤找不到原发病灶,黑瘤仅在区域淋巴结或其他器官被发现。其预后与原发灶明确并有区域淋巴结转移者无显著差别。[收起]
1.原位性恶性黑瘤 又称表皮内恶黑,指恶黑病变仅局限于表皮内,处于原位阶段。 (1)恶性雀斑样痣:又名Hutchinson雀斑,常发生于年龄较大者。几乎均见于暴露部位,尤以面部最常见,极少数也可发生于非暴露部位。本病开始为一色素不均匀的斑点,一般不隆起,边缘不规则,逐渐向周围扩大,直径可达数厘米,往往一边扩大,而另一边自行消退。损害呈淡褐色、褐色,其中可伴有暗褐色至黑色小斑点。据统计,一般恶性雀斑存在10~15年,而面积达4~6cm。以后才发生侵袭性生长,因此在很多病例,尤其是面部的损害发生侵袭性生长者往往很慢,常常在发生侵袭性生长前,患者即因其他原因而死亡。 (2)...[详细]
黑血症。结节性恶性黑瘤病程进展快,常局部发展或沿淋巴管转移至淋巴结,以后经血循环转移至皮肤、内脏而引起黑血症、黑尿及恶病质,导致死亡。
1.组织病理检查 可见黑素细胞异常增生,表皮内或表皮-真皮界处有细胞巢。核仁通常呈嗜酸性的“鸟眼样”。在侵袭性黑瘤,可在真皮或皮下组织内见到黑瘤细胞。 对于典型的黑瘤,一般HE染色切片病理学检查,即可明确诊断。但非典型的黑瘤,如无色素性黑瘤等,常需辅加一些特殊技术(如S—100和HMB—45免疫组化检查)才有助于诊断。 2.尿液检查 尿中出现大量黑素原及其代谢物而呈黑尿时,对黑瘤的确诊有帮助。
X线摄片、B超、CT、MRI和放射性核素扫描等检查,有助于判断黑瘤有否肺、肝、肾、脑等内脏转移情况。
1.病史与症状 详细的病史与体检对诊断十分重要。体表任何色素性皮损,若突然增长加速,周围出现色素晕或色素脱失、表面出现鳞屑、渗出、破溃、出血、脱毛、附近出现卫星结节、局部痒痛等情况,均应考虑黑瘤的发生。 2.实验室检查 (1)尿液检查:通常实验室检查对诊断无大帮助,但当黑瘤已发生广泛转移时,尿中可出现大量黑素原及其代谢物而呈黑尿。 (2)组织病理检查:应对黑瘤的定性、肿瘤的类型、侵袭深度、最大垂直厚度、细胞分裂相、表面有否溃疡、基底血管和淋巴管的侵犯情况及有无细胞性炎症反应等作出诊断描述。 对已确诊为黑瘤的病人,尚应详细检查有无区域淋巴结转移和远处转移。这些对制定治疗方案和估计预后有重要意义。有研究表明,临床上通过触诊发现有区域淋巴结转移者较行选择性淋巴结清扫时镜下发现有淋巴结微转移(micrometastasis)或称亚临床转移(subclinial metastasis)者长期生存的几率减少20%~50%。因此,早期确定是否有淋巴结微转移,对提高5年生存率具有重要意义。[收起]
1.病史与症状 详细的病史与体检对诊断十分重要。体表任何色素性皮损,若突然增长加速,周围出现色素晕或色素脱失、表面出现鳞屑、渗出、破溃、出血、脱毛、附近出现卫星结节、局部痒痛等情况,均应考虑黑瘤的发生。 2.实验室检查 (1)尿液检查:通常实验室检查对诊断无大帮助,但当黑瘤已发生广泛转移时,尿中可出现大量黑素原及其代谢物而呈黑尿。 (2)组织病理检查:应对黑瘤的定性、肿瘤的类型、侵袭深度、最大垂直厚度、细胞分裂相、表面有否溃疡、基底血管和淋巴管的侵犯情况及有无细胞性炎症反应等作出诊断描述。 对已确诊为黑瘤的病人,尚应详细检查有无区域淋巴结转移和...[详细]
手术切除是黑瘤的主要治疗手段,化疗、放疗以及免疫疗法等仅作为手术的辅助或作为无法手术的晚期病人的姑息性疗法。 1.手术治疗 手术治疗包括原发灶切除、区域淋巴结处理及创面修复三方面问题。原发灶的切除范围是将原发肿瘤及其周围5cm范围内的皮肤、皮下组织和深筋膜一并切除;对甲下或远端指、趾节的黑瘤行患指或趾的掌指或跖趾关节离断,对近端指或趾节的黑瘤行患指或趾的掌腕或跖跗关节离断。 对临床上已有一组区域淋巴结转移,应在切除原发灶的同时或之后2~3周行治疗性淋巴结清扫术(therapeutic lymphoid dissection,TLND)。有研究表明,该期施行淋巴结清扫者,5年生存率为16.4%,显著大于不施行者(0.0%)。发生于头颈部的黑瘤,尤其是前额、颊部和耳等处的黑瘤,除了施行标准的颈淋巴结清扫外,尚应切除腮腺浅叶。对颈部和头皮后部的黑瘤,应将病灶连同颈后淋巴结一并切除,同时施行标准的颈淋巴结清扫术。 对上肢的黑瘤,应行包括胸小肌整块切除的腋部淋巴结清扫术。下肢黑瘤,应施行包括股淋巴结、腹股沟浅淋巴结、髂深淋巴结和闭孔淋巴结在内的髂腹股沟淋巴结清扫术。 对发生于躯干部位的黑瘤,有作者主张可将病灶与区域淋巴结做连续整块切除,以防在原发灶至区域淋巴结之间发生“途中转移”。 对已出现多区域淋巴结和(或)远处转移,一般认为此时施行淋巴结清扫术并不能显著提高5年生存率。但仍有作者认为,如病人情况允许也可施行包括区域淋巴结清扫在内的手术治疗,这样可起到减少瘤体负荷,强化化疗、放疗和免疫疗法效果,减轻症状作用。 临床上无区域淋巴结转移体征,是否应施行选择性淋巴结清扫(selective lymphniod dissection,ELND)或预防性淋巴结清扫(prophylactic lymphoid dissection,LPNI)),意见尚未统一。有赞成者也有反对者,但更多的作者认为应综合考虑多种因素来确定。根据这些作者提供的资料,可将此标准归纳为:在病变厚度为0.75MM以内者,不需做预防性淋巴结清扫手术;厚度在0.76~1.50MM之间者,应根据病人年龄、性别、肿瘤部位、各项有预后参考意义的病理指标及淋巴清扫手术可能给病人造成的病残程度,做选择性的预防性淋巴结清扫术;对厚度在1.51mm以上者,除高龄、有其他手术禁忌情况、原发灶在躯体中线、可能的淋巴结转移部位难于确定者外,应常规做预防性淋巴结清扫手术。由于对原发灶的切除范围趋向保守,小的黑瘤切除后,可通过分离创缘,直接缝合修复创面。黑瘤较大,创面不能直接缝合修复者,多主张用皮片移植封闭创面,这样有助于及时发现局部复发。在一些特殊部位,如面部、足底负重区等处,出于美容和功能需要,可采用皮瓣修复。病变组织切除后,局部出现凹陷畸形者,也可用肌皮瓣修复创面。需要说明的是,皮瓣较厚,局部复发时不易察觉,因此选择时应慎重。 2.物理疗法 应用于不适合手术或早期浅表型和雀斑样痣型患者,可用二氧化碳激光、液氮冷冻去除肿瘤。黑瘤对放射线不敏感,仅偶尔用于骨、脑等转移灶的姑息性治疗,或与其他疗法合用。 3.化疗 适用于术后复发或转移的患者,或因故不能施行手术的病例。常用的化疗药物有达卡巴嗪(DTIC或DIC)、卡莫司汀(BCNU)、洛莫司汀(CCNU)、长春新碱(VCR)等,可单独也可联合用药,但效果不够理想。 4.免疫疗法 用自身肿瘤制成疫苗作皮内注射,每周1~2次。近年用冻干卡介苗、转移因子、免疫RNA、白介素、淋巴因子激活的杀伤细胞(LAK细胞)、干扰素、肿瘤浸润的淋巴细胞(TIL)、黑瘤单克隆抗体等治疗黑瘤,但因报道例数较少,观察时间也较短,其确切疗效有待于进一步评价。[收起]
手术切除是黑瘤的主要治疗手段,化疗、放疗以及免疫疗法等仅作为手术的辅助或作为无法手术的晚期病人的姑息性疗法。 1.手术治疗 手术治疗包括原发灶切除、区域淋巴结处理及创面修复三方面问题。原发灶的切除范围是将原发肿瘤及其周围5cm范围内的皮肤、皮下组织和深筋膜一并切除;对甲下或远端指、趾节的黑瘤行患指或趾的掌指或跖趾关节离断,对近端指或趾节的黑瘤行患指或趾的掌腕或跖跗关节离断。 对临床上已有一组区域淋巴结转移,应在切除原发灶的同时或之后2~3周行治疗性淋巴结清扫术(therapeutic lymphoid dissection,TLND)。有研究表明,该期施行淋巴结清扫者...[详细]
大部分恶性黑素瘤在诊断时是早期,大约85%的Ⅰ期和Ⅱ期黑素瘤是可以治愈的。预后与分期是反相关,只有40%~50%的Ⅱ期病人存活超过5年。在Ⅳ期病人中不到5%的病人存活超过5年(表1)。