盲肠扭转是指回盲部肠襻的扭转。正常盲肠附着于后腹壁,不会发生扭转。盲肠扭转仅继发于移动盲肠。随着盲肠扭转其附近的回肠和升结肠同时扭转,是肠梗阻的罕见原因,约占肠梗阻的1%。盲肠扭转属闭襻性肠梗阻,可致较早的发生肠管血循环障碍,故危险性较大,未经手术的急性扭转几乎100%死亡。
盲肠扭转是由于移动盲肠所致。正常盲肠附着在后腹壁,完全为腹膜所覆盖,不会发生扭转。如果在胚胎发育过程中,盲肠的固定及其系膜消失不全,盲肠和升结肠的系膜过长而活动度过大,这是盲肠扭转的解剖因素。盲肠扭转的诱因有饮食过多、腹泻、过度用力及腹内有粘连等,尤其是腹部手术常为诱起盲肠扭转的直接原因。盆腔肿瘤、妊娠使盲肠位置改变,或盲肠远端梗阻造成盲肠膨胀,也使其容易扭转。
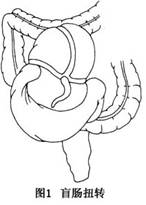
盲肠扭转常合并末段回肠和升结肠的一部分一起扭转(图1),以顺时针扭转为常见(85%),其扭转程度可达360°或更多,肠系膜也发生扭转,形成闭襻性肠梗阻。时间长可造成扭转肠襻坏死,坏死发生率约占1/4。扭转后回肠末端梗阻,因而造成小肠完全性梗阻。 盲肠部分扭转则表现为慢性不完全性肠梗阻,右下腹可触及囊性肿块,自动复位后症状消失,但可反复发作。 另一种情况是游离盲肠向前向上翻折,使远端回肠及升结肠折叠而形成梗阻,此种盲肠折叠不影响系膜血管,因此不发生盲肠坏死。但有人认为盲肠折叠不属于盲肠扭转,因其不符合肠扭转的基本定义(图2)。...[详细]
盲肠扭转多见于40岁以下的年轻人。女性较多。平时,因移动盲肠可有慢性脐周围及右下腹疼痛、腹部胀气等症状。临床表现可有2种类型。 1.急性盲肠扭转 右下腹或中腹部突然剧烈疼痛,为绞痛性质,阵发性加重,并可有恶心、呕吐,肛门停止排便排气等典型低位肠梗阻表现。病程晚期可出现休克和毒血症。 体检:腹胀明显,腹胀不对称。右下腹肌紧张,有压痛和反跳痛。右下腹部隐约可触及胀气包块。如腹腔内有渗液,压痛可遍及全腹。听诊肠鸣音亢进或有气过水声。 2.亚急性盲肠扭转 可表现为反复发作的不全肠梗阻征象。发作时右下腹部疼痛不适,有程度不同的腹胀。右下腹可触到囊性肿块,有压痛。病...[详细]
目前没有相关内容描述。
目前没有相关内容描述。
1.腹部平片 盲肠扭转的平片影像特点: (1)盲肠显著扩张:扩张的盲肠可位于腹部的任何部位,但常见于上腹或左上腹部。有液平面,胀气积液重时易误诊为急性胃扩张,可插鼻胃管抽吸进行鉴别,如为胃扩张经抽吸后,胃内积气和积液平面的影像消失,盲肠扭转则无改变。 (2)低位小肠梗阻的征象:多个液平面呈阶梯状排列。 (3)末端回肠胀体、移位:末端回肠可充满气体并可异常地位于盲肠右侧,横结肠和降结肠内气体相对减少。 2.钡剂灌肠 常可见钡剂受阻于结肠肝曲部位。
根据病史及右下腹痛等低位肠梗阻表现,且临床肠梗阻发展快,右下中腹扪及胀大压痛的盲肠时,应首先考虑盲肠扭转存在的可能。X线平片显示见盲肠显著扩张,有气液平面及钡剂在升结肠显示梗阻等可明确诊断。
盲肠扭转确立,则应按肠梗阻治疗原则进行胃肠减压、补液和应用抗生素。如有水、电解质、酸碱平衡紊乱或低血容量,应及时纠正、补充。 盲肠扭转原则上应及时剖腹手术,解除肠梗阻、切除坏死肠段及防止复发。根据扭转肠管病变情况采取相应的术式。 1.盲肠扭转复位加盲肠固定术 盲肠扭转复位后将盲肠与侧腹壁缝合固定,亦可切开后腹膜形成瓣状,缝合于盲肠和升结肠前,形成一腹膜后囊袋,复发率较高。适用于无肠坏死的病例。 2.扭转复位、盲肠内插管造口 盲肠扭转复位后,在盲肠上切一小口,插入蕈状导尿管,从右下腹引出。盲肠内插管造口,不仅是为了术后肠管减压,主要是造口部位盲肠壁与腹膜形...[详细]
目前没有相关内容描述。
目前没有相关内容描述。

 盲肠部分扭转则表现为慢性不完全性肠梗阻,右下腹可触及囊性肿块,自动复位后症状消失,但可反复发作。 另一种情况是游离盲肠向前向上翻折,使远端回肠及升结肠折叠而形成梗阻,此种盲肠折叠不影响系膜血管,因此不发生盲肠坏死。但有人认为盲肠折叠不属于盲肠扭转,因其不符合肠扭转的基本定义(图2)。
盲肠部分扭转则表现为慢性不完全性肠梗阻,右下腹可触及囊性肿块,自动复位后症状消失,但可反复发作。 另一种情况是游离盲肠向前向上翻折,使远端回肠及升结肠折叠而形成梗阻,此种盲肠折叠不影响系膜血管,因此不发生盲肠坏死。但有人认为盲肠折叠不属于盲肠扭转,因其不符合肠扭转的基本定义(图2)。
 浙公网安备
33010902000463号
浙公网安备
33010902000463号