-
科室:
皮肤科
-
别名:
寻麻疹
寻麻症
寻麻
-
症状:
瘙痒
风团
-
发病部位:
暂无
-
多发人群:
可见于任何年龄
-
相关疾病:
荨麻疹
荨麻疹(urticaria)俗称风疹块,是由于皮肤、黏膜小血管扩张及渗透性增加而出现的一种限局性水肿反应。临床表现为大小不等的风疹块损害,骤然发生,迅速消退,瘙痒剧烈,愈后不留任何痕迹。
引起荨麻疹的因素甚多,病因较复杂,约3/4患者找不到原因,尤其是慢性荨麻疹。常见的发病原因有: 1.食物 如鱼、虾、蛋类、奶类最常见,其次是肉类和某些植物性食品,如草莓、可可、番茄。另外腐败性食品分解为多肽类,碱性多肽是组胺释放物。蛋白食品在未彻底消化之前,以胨或多肽形式被吸收,可引起荨麻疹,这在儿童较多见,也可能是儿童的消化道黏膜通透性与成人不同所致。另外加入食物中的色素、调味剂、防腐剂、食物中的天然或合成物质也能引起荨麻疹。 2.药物 可分为两类,一类为可形成抗原的药物,如青霉素、血清、疫苗、磺胺、呋喃唑酮等,另一类为组胺释放剂,如阿司匹林、吗啡、可待因、哌替啶、多黏菌素、维生素B、奎宁、肼苯达嗪等。 3.感染 各种感染因素均可引起本病。最常见的是引起上感的病毒和金黄色葡萄球菌,其次是肝炎、传染性单核细胞增多症和柯萨奇病毒等;寄生虫感染,如蛔虫、钩虫、血吸虫、丝虫、阿米巴和疟原虫等;细菌感染如急性扁桃体炎、齿槽脓肿、鼻窦炎、脓疱疮、败血症等。 4.吸入物 花粉、灰尘、动物皮屑、烟雾、羽毛、真菌孢子、挥发性化学品(如甲醛、丙烯醛、除虫菊、化妆品等)和其他经空气传播的过敏原等。 5.物理因素 如冷、热、日光、摩擦及压力等物理和机械性刺激。 6.动物及植物因素 如昆虫叮咬、毒毛刺入(如毛虫,甲虫及飞蛾的毛鳞刺入皮肤)以及接触荨麻、羊毛等。 7.精神因素 精神紧张或兴奋、运动后引起乙酰胆碱释放。 8.遗传因素 某些型荨麻疹与遗传有关,如家族性冷性荨麻疹、遗传性家族性荨麻疹综合征等。 9.内脏和全身性疾病 如风湿热、类风湿性关节炎、系统性红斑狼疮、恶性肿瘤、甲亢、高脂血症、内分泌改变(月经、妊娠、绝经)、传染性单核细胞增多症以及慢性疾病如胆囊炎、肾炎、糖尿病等。[收起]
引起荨麻疹的因素甚多,病因较复杂,约3/4患者找不到原因,尤其是慢性荨麻疹。常见的发病原因有: 1.食物 如鱼、虾、蛋类、奶类最常见,其次是肉类和某些植物性食品,如草莓、可可、番茄。另外腐败性食品分解为多肽类,碱性多肽是组胺释放物。蛋白食品在未彻底消化之前,以胨或多肽形式被吸收,可引起荨麻疹,这在儿童较多见,也可能是儿童的消化道黏膜通透性与成人不同所致。另外加入食物中的色素、调味剂、防腐剂、食物中的天然或合成物质也能引起荨麻疹。 2.药物 可分为两类,一类为可形成抗原的药物,如青霉素、血清、疫苗、磺胺、呋喃唑酮等,另一类为组胺释放剂,如阿司匹林、吗啡、可待因、哌替啶...[详细]
有变态反应性和非变态反应性两种: 1.变态反应性 多数属Ⅰ型变态反应,少数为Ⅱ、Ⅲ型变态反应。Ⅰ型变态反应由IgE介导,又称IgE依赖型反应,其机制为上述变态反应原使体内产生IgE类抗体,吸附于血管周围肥大细胞和血循中嗜碱性粒细胞,当抗原再次侵入并与肥大细胞表面IgE的高亲和性受体结合发生抗原抗体反应,引起肥大细胞膜如膜层结构的稳定性改变,以及内部一系列生化改变如酶激活,促使脱颗粒和一系列化学介质的释放而形成风团。 输血反应引起的荨麻疹为Ⅱ型变态反应,多见于选择性IgA缺乏患者,当这些患者接受输血后,产生抗IgA抗体,再输入血液后即形成免疫复合物,激活补体系统并产生过敏性休克毒素(anaphylatoxin)及各种炎症介质,引起荨麻疹、红细胞破碎及过敏性休克等。 Ⅲ型变态反应荨麻疹即荨麻疹性血管炎,由免疫复合物引起,最常见的变应原是血清制剂和药物如呋喃唑酮、青霉素,较少见的是微生物抗原,如链球菌、结核杆菌、肝炎病毒等。由于抗原和抗体量的比例不同,往往抗原偏多,使形成的抗原抗体复合物沉积于血管壁,激活补体,使肥大细胞及中性粒细胞释放组胺等炎症介质,引起血管通透性增加及水肿而产生荨麻疹,同时中性粒细胞释放出溶酶体酶亦起着重要作用。 引起本病的化学介质主要是组胺,其次是激肽。组胺能引起血管通透性增加、毛细血管扩张、平滑肌收缩和腺体分泌增加等,引起皮肤、黏膜、消化道和呼吸道等一系列症状。激肽特别是缓激肽也有一定的致病作用。缓激肽是一种肽类血管活性物质,也有使血管扩张和通透性增加、平滑肌收缩的作用,约1/3慢性荨麻疹患者对激肽酶和缓激肽呈异常反应,其特征是一种迟发性风团反应。有些慢性荨麻疹的发生和前列腺素E和前列腺素D2有关,前列腺素E有较强和持久的扩血管作用,可引起风团。前列腺素D2是产生肥大细胞激活的一种原始介质,当注射前列腺素D2时,会产生风团和红斑及血管周围中性粒细胞浸润。花生四烯酸代谢产物可能也是荨麻疹反应的介质,如白三烯含有慢反应物质活性,注射后可发生风团。有些荨麻疹的发生与伴有过多的纤维蛋白沉积或纤维蛋白溶解所导致的不平衡有关,增多的纤维蛋白降解产物有血管活性作用,从而导致毛细血管通透性改变,发生风团。 2.非变态反应性 (1)一些物质属组胺释放剂,进入体内后刺激肥大细胞释放组胺等或使补体C3及C5分解,产生C3a及C5a等过敏毒素等使组胺释放而引起症状。如某些药物,包括阿司匹林、阿托品、吗啡、可待因、丁卡因、奎宁、多黏菌素B、肼苯达嗪、毛果芸香碱、罂粟碱等或某些简单化合物如胺、脒的衍生物、吐温80、阿拉伯胶等能降低肥大细胞和嗜碱性粒细胞中的cAMP而引起组胺释放。 (2)物理、机械及精神因素:如受冷,受压、饮酒、发热、运动及情绪激动等可直接作用于小血管和通过内源性激素的改变而作用于肥大细胞释放组胺。 (3)毒素、蛇毒、细菌毒素、昆虫毒素、海蜇毒素等。 (4)某些食物:如水生贝壳类动物、龙虾、草莓、蘑菇等亦可活化补体而引起组胺释放。[收起]
有变态反应性和非变态反应性两种: 1.变态反应性 多数属Ⅰ型变态反应,少数为Ⅱ、Ⅲ型变态反应。Ⅰ型变态反应由IgE介导,又称IgE依赖型反应,其机制为上述变态反应原使体内产生IgE类抗体,吸附于血管周围肥大细胞和血循中嗜碱性粒细胞,当抗原再次侵入并与肥大细胞表面IgE的高亲和性受体结合发生抗原抗体反应,引起肥大细胞膜如膜层结构的稳定性改变,以及内部一系列生化改变如酶激活,促使脱颗粒和一系列化学介质的释放而形成风团。 输血反应引起的荨麻疹为Ⅱ型变态反应,多见于选择性IgA缺乏患者,当这些患者接受输血后,产生抗IgA抗体,再输入血液后即形成免疫复合物,激活补体系统并产生过...[详细]
根据病程分为急性和慢性,前者经数天或数周可治愈,后者则反复发作持续数月。 1.急性荨麻疹(acute urticaria) 在所有荨麻疹中约占1/3。 (1)起病较急,皮损常突然发生,为限局性红色大小不等的风团,境界清楚,形态不一,可为圆形、类圆形或不规则形。开始孤立散在,逐渐可随搔抓而增多增大,互相融合成不整形、地图形或环状。如微血管内血清渗出急剧,压迫管壁,风团可呈苍白色,周围有红晕,皮肤凹凸不平,呈橘皮样。 (2)皮损大多持续半小时至数小时自然消退,消退后不留痕迹,但新的风团陆续发生,此起彼伏,不断发生,1天内可反复多次发作。 (3)自觉剧烈瘙痒、灼热感。 (4)部位不定,可泛发全身或局限于某部。有时黏膜亦可受累,如累及胃肠,引起黏膜水肿,出现恶心、呕吐、腹痛、腹泻等症状。喉头黏膜受侵时则有胸闷、气喘、呼吸困难,严重者可引起喉头水肿发生窒息而危及生命。如伴有高热、寒战、脉速等全身症状,应特别警惕有无严重感染如败血症的可能。 (5)皮肤划痕症可呈阳性。 (6)血常规检查有嗜酸性粒细胞增高,若有严重金黄色葡萄球菌感染时,白细胞总数增高或细胞计数正常而中性粒细胞百分比增多,或同时有中性颗粒。 2.慢性荨麻疹(chronic urticaria) 发病约占荨麻疹的2/3。风团反复发生,时多时少,常经年累月不愈,可达2个月以上。在经过中时轻时重,如晨起或临睡前加重,有的无一定规律,全身症状一般较轻,大多数患者找不到病因。 此外,临床上尚有一些特殊类型的荨麻疹: (1)人工性荨麻疹(factitious unicatia):又称皮肤划痕症(dermatographism):①患者皮肤对外界机械性刺激非常敏感,皮肤上通常无风团,若用指甲或钝器划皮肤时,即发生与划痕相一致的条状隆起(图1,2),不久消退,伴有瘙痒;②可发于任何年龄,无明显发病原因。体内感染病灶、糖尿病、甲状腺功能障碍、绝经期等与发病有关,也可由药物引起如青霉素,也有认为与皮肤肥大细胞存在某种异常功能有关;③病程不定,可持续数月或长期存在;④有极少数皮肤划痕症消退0.5h~6h后,风团反应又在原位出现,并可持续至48h,此称延迟性皮肤划痕症(delayed dermatographism)。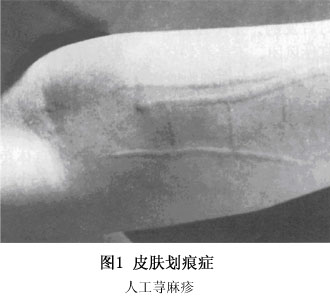
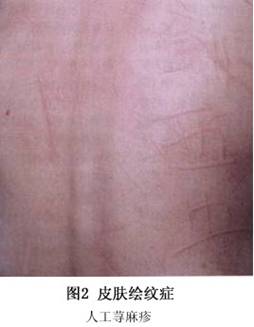 (2)蛋白胨性荨麻疹(急性蛋白过敏性荨麻疹):由食物蛋白分解的蛋白胨引起。在正常情况下,蛋白胨容易消化而不被吸收入血中,但在暴饮暴食并有精神激动或同时饮酒时,蛋白胨可以通过肠黏膜吸收入血而致病。皮肤充血发红、风团、头痛、乏力。一般病程较短,可在1~4h消退,有时持续几小时或1~2天。属抗原抗体反应。 (3)寒冷性荨麻疹(cold urticaria):有获得性和家族性两种。 ①家族性寒冷性荨麻疹:为常染色体显性遗传。少见,系生后不久开始发病,可持续终生,发病机制及介质均不清楚,女性多见,症状可随年龄增长而减轻。一般暴露于冷空气或冷水中0.5~4h后发病,呈不超过2cm直径的红色斑丘疹,非真性风团,不痒有灼烧感,常伴有寒战、发热、头痛和关节痛及白细胞增高等全身症状。冰块试验阳性,即用冰块置于患者前臂皮肤上,2min后可在该部位引起典型的风团,被动转移试验阴性。 ②获得性寒冷性荨麻疹:可能为自体免疫性变态反应,对冷过敏,大多属特发性,约1/3有遗传过敏史。常从儿童开始发病,在气温骤降,接触冷风、冷水或冷物后,于暴露或接触部位发生风团或斑状水肿,可持续0.5h~4h消失,重者可有手麻、唇麻、胸闷、心悸、腹痛、腹泻、晕厥甚至休克等。若游泳时发生,可致寒冷性休克甚至溺水致死。统计有约25%患者在进冷饮食时可引起口腔和喉头肿胀,严重者发生窒息死亡。抗体为IgE,认为寒冷可使体内某种正常代谢产物变为抗原,从而引起抗体产生,亦可能因寒冷因素改变了皮肤蛋白的立体结构而成为抗体不能识别其自身组织蛋白的抗原性物质。风团的形成是因皮肤受冷后IgM大分子球蛋白聚积的结果。主要介质是组胺和激肽。发病机制属IgE介导的速发型变态反应。冰块试验为阳性,亦可用冰水浸手法测验,可把手臂浸入5~10℃的冷水中5min,若引起风团及红斑者为阳性。被动转移试验阳性,在极少数情况下寒冷性荨麻疹可发生于球蛋白血症(骨髓瘤、巨球蛋白血症、白血病、肝病、系统性红斑狼疮)、阵发性冷性血红蛋白尿症(梅毒性)、冷纤维蛋白原血症、冷溶血症、特别在单核细胞增多症患者等。 (4)胆碱能性荨麻疹:又称小丘疹状荨麻疹或全身性热性荨麻疹。多见于23~28岁青年。由于运动、受热、情绪紧张、进食热饮或酒精饮料等使体内深部温度上升等诱发因素刺激中枢神经,通过胆碱能传入神经刺激汗腺神经结合部,引起乙酰胆碱释放,作用于肥大细胞而发生,或由于胆碱酯酶不足而发生。约占荨麻疹的5%~7%。皮损特点为直径1~3mm小风团,周围有红晕,疏散分布,不相融合。多在上述因素刺激后2~10min发疹,持续30~50min,很少超过3h,皮疹即全部消退,掌跖很少发生,自觉剧痒。有时每次发病后有8~24h的不应期存在,在这段时间内,即使再遇上述刺激,也不会发疹。约有近1/3患者可伴有头痛、口周水肿、流泪、眼胀痛、流涎、恶心、呕吐、腹痛等症状,少数有眩晕、低血压、哮喘发作等现象。病程经数年后渐趋好转。以1∶5000醋甲胆碱(methacholine)作皮试或划痕试验阳性者,可在注射处出现风团,并于周围出现卫星状小风团(正常人少见)。但轻症患者或同一患者重复试验,结果常不一致。 (5)日光性荨麻疹:皮肤暴露于日光或人工光源后数秒至数分钟后,局部出现瘙痒、红斑、风团、偶尔有血管性水肿,严重者发生皮疹的同时可有畏寒、乏力、晕厥、痉挛性腹痛、支气管痉挛等。常常为特发性的,有时可伴发于系统性红斑狼疮、红细胞生成性原卟啉症等。根据其可能的发病机制及对不同波长的光反应情况,可分为2大类6个亚型。第一大类一般认为发病与IgE变态反应有关,但目前尚未发现有关的致病抗原。该类又分3个亚型,即Ⅰ型、Ⅳ型和Ⅵ型。Ⅰ型主要对280~320nm的短波紫外线过敏,照射后局部皮肤可见明显组胺释放,肥大细胞脱颗粒及出现中性、嗜酸性粒细胞趋化因子。Ⅳ型对400~500nm的可见光过敏,目前已肯定此类型属遗传性代谢性疾病,可能是迟发型皮肤卟啉症的一种皮肤表现,其光敏原为原卟啉Ⅸ。但又与其他卟啉症不同,其尿卟啉排泄正常,而红细胞原卟啉、粪原卟啉及粪卟啉增加。此类病人照光后可活化血清中补体系统,产生一系列炎症反应。Ⅵ型由400~500nm光线引起,与Ⅳ型的不同处是由β胡萝卜素引起。另一大类亦包括3个亚型,Ⅱ型系由300~400nm长波紫外线引起,Ⅲ型为400~500nm的可见光,Ⅴ型为280~500nm的广谱光线。一般认为该类患者与免疫反应无关,大部分找不到原因。但少数患者属于SLE早期或后期表现。也可能由药物引起,如布洛芬、磺胺、氯丙嗪等。 (6)压迫性荨麻疹:皮肤受压后4~8h,局部皮肤发生红色水肿性斑块,常为深在性水肿,累及真皮及皮下组织,与血管性水肿类似,有烧灼或疼痛感,持续约8~12h消退。约半数患者可出现发热、多汗、眩晕、头痛、恶心、疲乏、无力、气急、烦躁等全身症状,尚有少数有精神压抑表现。常见于行走后的足底部和臀部等受压迫的部位。血白细胞计数可轻度增高。发病机制可能与激肽有关。有统计此类病人中约94%同时伴有慢性荨麻疹,43%对阿司匹林激发试验呈阳性反应,63%伴划痕症,但与遗传过敏无关。多数压力性荨麻疹为迟发性,但极少数为立即型,局部受压后20min即出现皮损。明确诊断可作如下检查:用宽带挂在肩部下悬2~10kg砝码,或让病人采取坐位,把宽带悬于大腿中部10~30min,去除宽带后立即观察,然后分别在4、6、8h,直至20h连续观察,并可同时在背部划痕,以证实同时存在划痕症,若划痕症阳性,2h可重复试验。 (7)血清病性荨麻疹:由于应用异体血清,包括各种抗毒血清、疫苗、丙种球蛋白或白蛋白、输血等一切由人或动物提供的血清及其制品、血液而引起。在注射部位或全身发生红斑、瘙痒及风团等,亦有发生环状红斑、结节性红斑等。此外,约有2.7%患者还可出现发热、淋巴结肿大、肌痛、关节痛、紫癜、低补体血症等全身症状,称为血清病,其症状有自限性,逐渐消失。但亦有少数症状严重者偶可引起死亡。约有1%~3%受血者,在输血后发生全身荨麻疹,目前认为是由于免疫复合物形成所致,引起血管及平滑肌改变,也可间接通过过敏毒素导致肥大细胞释放介质。发现15%~20%多次受血者的血中存在有抗IgA的IgG抗体,可与供血者血中的IgA结合形成免疫复合物,激活补体而引起荨麻疹和血管性水肿。但有的无抗体发现,如输入丙种球蛋白后也可发生荨麻疹。原因是因输入丙种球蛋白后,使血液中免疫球蛋白G浓度增高,互相凝聚、固定补体所致。 (8)接触性荨麻疹:皮肤接触某些变应原后发生风团、红斑,可分为免疫性、非免疫性和机制不明三种,非免疫性接触性荨麻疹系由原发性致荨麻疹物质引起,无需致敏,几乎所有接触者均可发生,其发病机制是接触物质直接刺激肥大细胞释放组胺、慢反应物质、缓激肽等而引起反应。较常见物质为动物或植物如水母、荨麻、毛虫、粉蝶等。多种化学物质亦可引起,据调查,成人中约88%的人对5%苯甲酸产生阳性反应,85%的人对5%苯丙烯酸呈阳性反应,58%的人对25%山梨酸呈阳性反应。大都于接触上述物质45min以后发生反应,在2h内消退。这些物质除由非免疫性反应发生外,亦可由免疫性反应引起。出疹可局限于接触部位,亦可全身泛发。要确定其接触物质,最常用的方法是做斑贴试验。免疫性接触性荨麻疹大多数病例属IgE介导的速发型变态反应,常见接触物质为鱼、虾、蔬菜、动物毛发、皮屑、鸡蛋、药物和化学物质等,其与上述非免疫性的区别在于: ①一般第一次接触不会产生风团,须经多次接触才发病; ②有过敏体质者,如哮喘、花粉症(枯草热)、湿疹患者,比较容易发生; ③一旦发病,除接触部位发生痒、红、风团外,还会发生鼻炎、结膜炎、哮喘、腹泻、腹痛、恶心、呕吐等全身症状; ④除手部等接触部位外,吸入及口部接触亦可引起反应; ⑤引起反应者多为蛋白质、药物或化学物质等。在接触后数分钟至1~2h内发生痒、烧灼、红斑、风团甚至水疱外,尚可发生流涕、流泪、气喘、腹痛、腹泻、呕吐甚至窒息、休克等全身反应,又称过敏接触性荨麻疹综合征。机制不明者兼有免疫性和非免疫性表现的一种反应,如硫酸铵引起者。 (9)水源性荨麻疹和水源性瘙痒:接触任何温度的水均可引起瘙痒,少数可发生荨麻疹,风团较小,自来水湿敷背部,30min内即出现典型皮损。有报告在家族中有类似患者。仅发生瘙痒而无荨麻疹者常为特发性的,也见于老年人皮肤干燥者,亦见于真性红细胞增多症、霍奇金病、脊髓发育不良综合征、嗜酸细胞增多综合征等患者。水源性瘙痒亦可发于急性发作的血液学疾病患者。实验证明特发性水源性瘙痒和荨麻疹患者的血中组胺水平升高,在病损组织内有肥大细胞脱颗粒,被动转移试验阴性。浴前1h口服H1受体拮抗剂可减少风团形成。 (10)自身免疫性荨麻疹:在有些慢性特发性荨麻疹患者血清中发现有循环自身抗体因此而命名。据统计至少在30%慢性特发性荨麻疹患者中均查到自身抗体,皮内注射自体固有的血清能发生风团和红斑反应,有抗IgE或抗高亲和力IgE受体(FcεRla)的IgG型自身抗体,以上两种自身抗体均释放组胺,能刺激血中的嗜酸细胞。荨麻疹病情直接和血清中自身抗体FcεRIa的多少有密切关系。 (11)肾上腺能性荨麻疹:表现小而痒的风团,周围有白晕,当情绪激动、摄入咖啡可引起。皮内注射去甲肾上腺素能发生风团,本病是由于对交感神经末梢分泌的去甲肾上腺素敏感所致,应与胆碱能性荨麻疹鉴别。临床治疗多用β受体阻滞剂及抗组胺剂,避免用肾上腺素。 (12)荨麻疹性血管炎:特征为有荨麻疹和坏死性血管炎的损害。1973年由Mcduffie报告,组织学显示白细胞碎裂性血管炎,因部分病例有持久而严重的低补体血症,故命名为低补体血症性血管炎。以后许多学者相继诊断为坏死性小静脉炎性荨麻疹和低补体血症血管炎荨麻疹综合征等,现多认为荨麻疹性血管炎较合适。患者有反复发作的慢性荨麻疹损害,常持续24h以上,少数有喉头水肿。伴有全身不规则发热、关节炎、关节痛、淋巴结肿大、腹痛、血沉加快,个别见肾脏损害,32%患者出现低补体血症。皮损消退后可遗留紫癜、鳞屑和色素沉着。自觉轻度瘙痒和疼痛。发现毛细血管后小静脉内有免疫复合物沉积(Ⅱ型变态反应),可能为其病因。 本病又可分为低补体血症型和正常补体血症型两种亚型,前者的系统性损害大于后者。本病用泼尼松、吲哚美辛(消炎痛)、秋水仙碱、氨苯砜等治疗有效。 (13)血管性水肿:血管性水肿(angioedema)又称血管神经性水肿(angioneurotic edema)、昆克水肿(Quincke edema)或巨大荨麻疹(urticaria gigantra),是一种发生在皮下组织疏松部位或黏膜的局限性水肿,分为获得性和遗传性两种,后者较少见。获得性血管性水肿(acquired angioedema)常伴有其他过敏性疾病,其病因和发病机制与荨麻疹相似。急性发作者可由IgE介导的Ⅰ型变态反应引起。造影剂和一些药物如非甾体抗炎药(阿司匹林、吲哚美辛)、可待因和血管紧张素转换酶抑制剂等也可通过非免疫机制引起。食物如水果和鱼类,吸入物主要是羽毛和动物皮屑,迟缓发作者往往由寒冷和日光引起。除遗传性血管性水肿外,血管性水肿常常伴发荨麻疹,一般人群中约有15%~20%的人均患过荨麻疹、血管性水肿或两者,但慢性荨麻疹或血管性水肿的发病率较低。血管性水肿常发生于30~40岁,女性在40~50岁发病率最高。约有50%患者5岁以后发病,20岁以后10%~20%患者呈间歇性发生。 ①遗传性血管性水肿(hereditary angioedema HAE):遗传性血管性水肿是一种常染色体显性遗传病。最早由Robest Grave于1843年报道,后在1882年Quincke报道同一家庭有两例发生,以后学者渐认识其遗传性,从而命名为遗传性血管性水肿。发病机制与补体、凝血、纤溶、激肽形成等系统有密切关系。患者有生化异常,观察到给患者皮内注射血管舒缓素(kallikrein,一种蛋白质水解酶)通常无反应。并证明血清中缺乏CIINH蛋白,此种抑制物也能抗血管舒缓素。有认为85%患者是由于血中CI胆碱酯酶抑制物(CIEI)的水平降低,15%患者除CIEI减低外,尚有功能失常,致CI过度活化,进而激活C4及C2释放激肽。在血纤维蛋白溶酶参与下,激肽可使血管通透性增加,并使肥大细胞释放组胺,发生血管性水肿。发作时C4及C2均减少,静止期C4减少。 大多数病例在儿童晚期或青少年发病。多数有家族史,常常连续几代人受累,但约有20%无阳性家族史。临床表现特征为复发性、局限性、非压陷性皮下水肿,无红斑和瘙痒,由于皮肤和皮下组织的扩张而感疼痛。本病发作是自发的,约有半数患者发作与轻微外伤有关,如碰撞、挤压、抬重物、性生活、骑马等,一般在外伤后4~12h出现肿胀。部分患者发病与情绪激动、感染、气温骤变有关。月经前后和服雌激素型避孕药时常频繁发作。在发作期间,水肿在数小时内呈进行性加重,24~72h内消退至正常。以四肢(96%)、面部(85%)、肠黏膜(88%)和口咽部受累多见,损害直径可达数厘米或占一个肢体,面部和唇部肿胀可进行而累及上呼吸道。有皮肤损害的所有患者均有不同程度的胃肠道症状,复发性腹痛在多数家庭成员中可以是本病唯一的表现,酷似急腹症的腹绞痛可出现。急性喉水肿是最严重和危及生命的表现,26%未经治疗的患者可因喉水肿死亡。 ②获得性血管性水肿(acquired angioedema):皮损为急性限局性肿胀,累及皮下组织,边界不清,呈正常肤色或微红,表面光亮,触之有弹性感。常发生于眼睑、口唇,耳垂、外阴(包皮为最常见部位)等组织较疏松的部位,或口腔、舌,若发生于喉部黏膜可引起呼吸困难,甚至窒息导致死亡。常与荨麻疹伴发,损害往往单发,多持续2~3天始消退,常在同一部位反复发生。本病常于夜间发病,醒时始发现,常无痒感即使有亦很轻微,或仅有轻度烧灼及不适感。约有1/4病例有反复出现红斑史,红斑可出现在水肿之前,也可同时出现,或与水肿发作无关。本病可累及内脏黏膜,当波及胃肠道时,可出现腹绞痛、胀满、恶心、呕吐、不能排气等急性肠梗阻的表现。严重时可出现脱水及血压下降,钡餐造影可显示黏膜水肿。[收起]
根据病程分为急性和慢性,前者经数天或数周可治愈,后者则反复发作持续数月。 1.急性荨麻疹(acute urticaria) 在所有荨麻疹中约占1/3。 (1)起病较急,皮损常突然发生,为限局性红色大小不等的风团,境界清楚,形态不一,可为圆形、类圆形或不规则形。开始孤立散在,逐渐可随搔抓而增多增大,互相融合成不整形、地图形或环状。如微血管内血清渗出急剧,压迫管壁,风团可呈苍白色,周围有红晕,皮肤凹凸不平,呈橘皮样。 (2)皮损大多持续半小时至数小时自然消退,消退后不留痕迹,但新的风团陆续发生,此起彼伏,不断发生,1天内可反复多次发作。 (3)自觉剧烈瘙痒...[详细]
(2)蛋白胨性荨麻疹(急性蛋白过敏性荨麻疹):由食物蛋白分解的蛋白胨引起。在正常情况下,蛋白胨容易消化而不被吸收入血中,但在暴饮暴食并有精神激动或同时饮酒时,蛋白胨可以通过肠黏膜吸收入血而致病。皮肤充血发红、风团、头痛、乏力。一般病程较短,可在1~4h消退,有时持续几小时或1~2天。属抗原抗体反应。 (3)寒冷性荨麻疹(cold urticaria):有获得性和家族性两种。 ①家族性寒冷性荨麻疹:为常染色体显性遗传。少见,系生后不久开始发病,可持续终生,发病机制及介质均不清楚,女性多见,症状可随年龄增长而减轻。一般暴露于冷空气或冷水中0.5~4h后发病,呈不超过2cm直径的红色斑丘疹,非真性风团,不痒有灼烧感,常伴有寒战、发热、头痛和关节痛及白细胞增高等全身症状。冰块试验阳性,即用冰块置于患者前臂皮肤上,2min后可在该部位引起典型的风团,被动转移试验阴性。 ②获得性寒冷性荨麻疹:可能为自体免疫性变态反应,对冷过敏,大多属特发性,约1/3有遗传过敏史。常从儿童开始发病,在气温骤降,接触冷风、冷水或冷物后,于暴露或接触部位发生风团或斑状水肿,可持续0.5h~4h消失,重者可有手麻、唇麻、胸闷、心悸、腹痛、腹泻、晕厥甚至休克等。若游泳时发生,可致寒冷性休克甚至溺水致死。统计有约25%患者在进冷饮食时可引起口腔和喉头肿胀,严重者发生窒息死亡。抗体为IgE,认为寒冷可使体内某种正常代谢产物变为抗原,从而引起抗体产生,亦可能因寒冷因素改变了皮肤蛋白的立体结构而成为抗体不能识别其自身组织蛋白的抗原性物质。风团的形成是因皮肤受冷后IgM大分子球蛋白聚积的结果。主要介质是组胺和激肽。发病机制属IgE介导的速发型变态反应。冰块试验为阳性,亦可用冰水浸手法测验,可把手臂浸入5~10℃的冷水中5min,若引起风团及红斑者为阳性。被动转移试验阳性,在极少数情况下寒冷性荨麻疹可发生于球蛋白血症(骨髓瘤、巨球蛋白血症、白血病、肝病、系统性红斑狼疮)、阵发性冷性血红蛋白尿症(梅毒性)、冷纤维蛋白原血症、冷溶血症、特别在单核细胞增多症患者等。 (4)胆碱能性荨麻疹:又称小丘疹状荨麻疹或全身性热性荨麻疹。多见于23~28岁青年。由于运动、受热、情绪紧张、进食热饮或酒精饮料等使体内深部温度上升等诱发因素刺激中枢神经,通过胆碱能传入神经刺激汗腺神经结合部,引起乙酰胆碱释放,作用于肥大细胞而发生,或由于胆碱酯酶不足而发生。约占荨麻疹的5%~7%。皮损特点为直径1~3mm小风团,周围有红晕,疏散分布,不相融合。多在上述因素刺激后2~10min发疹,持续30~50min,很少超过3h,皮疹即全部消退,掌跖很少发生,自觉剧痒。有时每次发病后有8~24h的不应期存在,在这段时间内,即使再遇上述刺激,也不会发疹。约有近1/3患者可伴有头痛、口周水肿、流泪、眼胀痛、流涎、恶心、呕吐、腹痛等症状,少数有眩晕、低血压、哮喘发作等现象。病程经数年后渐趋好转。以1∶5000醋甲胆碱(methacholine)作皮试或划痕试验阳性者,可在注射处出现风团,并于周围出现卫星状小风团(正常人少见)。但轻症患者或同一患者重复试验,结果常不一致。 (5)日光性荨麻疹:皮肤暴露于日光或人工光源后数秒至数分钟后,局部出现瘙痒、红斑、风团、偶尔有血管性水肿,严重者发生皮疹的同时可有畏寒、乏力、晕厥、痉挛性腹痛、支气管痉挛等。常常为特发性的,有时可伴发于系统性红斑狼疮、红细胞生成性原卟啉症等。根据其可能的发病机制及对不同波长的光反应情况,可分为2大类6个亚型。第一大类一般认为发病与IgE变态反应有关,但目前尚未发现有关的致病抗原。该类又分3个亚型,即Ⅰ型、Ⅳ型和Ⅵ型。Ⅰ型主要对280~320nm的短波紫外线过敏,照射后局部皮肤可见明显组胺释放,肥大细胞脱颗粒及出现中性、嗜酸性粒细胞趋化因子。Ⅳ型对400~500nm的可见光过敏,目前已肯定此类型属遗传性代谢性疾病,可能是迟发型皮肤卟啉症的一种皮肤表现,其光敏原为原卟啉Ⅸ。但又与其他卟啉症不同,其尿卟啉排泄正常,而红细胞原卟啉、粪原卟啉及粪卟啉增加。此类病人照光后可活化血清中补体系统,产生一系列炎症反应。Ⅵ型由400~500nm光线引起,与Ⅳ型的不同处是由β胡萝卜素引起。另一大类亦包括3个亚型,Ⅱ型系由300~400nm长波紫外线引起,Ⅲ型为400~500nm的可见光,Ⅴ型为280~500nm的广谱光线。一般认为该类患者与免疫反应无关,大部分找不到原因。但少数患者属于SLE早期或后期表现。也可能由药物引起,如布洛芬、磺胺、氯丙嗪等。 (6)压迫性荨麻疹:皮肤受压后4~8h,局部皮肤发生红色水肿性斑块,常为深在性水肿,累及真皮及皮下组织,与血管性水肿类似,有烧灼或疼痛感,持续约8~12h消退。约半数患者可出现发热、多汗、眩晕、头痛、恶心、疲乏、无力、气急、烦躁等全身症状,尚有少数有精神压抑表现。常见于行走后的足底部和臀部等受压迫的部位。血白细胞计数可轻度增高。发病机制可能与激肽有关。有统计此类病人中约94%同时伴有慢性荨麻疹,43%对阿司匹林激发试验呈阳性反应,63%伴划痕症,但与遗传过敏无关。多数压力性荨麻疹为迟发性,但极少数为立即型,局部受压后20min即出现皮损。明确诊断可作如下检查:用宽带挂在肩部下悬2~10kg砝码,或让病人采取坐位,把宽带悬于大腿中部10~30min,去除宽带后立即观察,然后分别在4、6、8h,直至20h连续观察,并可同时在背部划痕,以证实同时存在划痕症,若划痕症阳性,2h可重复试验。 (7)血清病性荨麻疹:由于应用异体血清,包括各种抗毒血清、疫苗、丙种球蛋白或白蛋白、输血等一切由人或动物提供的血清及其制品、血液而引起。在注射部位或全身发生红斑、瘙痒及风团等,亦有发生环状红斑、结节性红斑等。此外,约有2.7%患者还可出现发热、淋巴结肿大、肌痛、关节痛、紫癜、低补体血症等全身症状,称为血清病,其症状有自限性,逐渐消失。但亦有少数症状严重者偶可引起死亡。约有1%~3%受血者,在输血后发生全身荨麻疹,目前认为是由于免疫复合物形成所致,引起血管及平滑肌改变,也可间接通过过敏毒素导致肥大细胞释放介质。发现15%~20%多次受血者的血中存在有抗IgA的IgG抗体,可与供血者血中的IgA结合形成免疫复合物,激活补体而引起荨麻疹和血管性水肿。但有的无抗体发现,如输入丙种球蛋白后也可发生荨麻疹。原因是因输入丙种球蛋白后,使血液中免疫球蛋白G浓度增高,互相凝聚、固定补体所致。 (8)接触性荨麻疹:皮肤接触某些变应原后发生风团、红斑,可分为免疫性、非免疫性和机制不明三种,非免疫性接触性荨麻疹系由原发性致荨麻疹物质引起,无需致敏,几乎所有接触者均可发生,其发病机制是接触物质直接刺激肥大细胞释放组胺、慢反应物质、缓激肽等而引起反应。较常见物质为动物或植物如水母、荨麻、毛虫、粉蝶等。多种化学物质亦可引起,据调查,成人中约88%的人对5%苯甲酸产生阳性反应,85%的人对5%苯丙烯酸呈阳性反应,58%的人对25%山梨酸呈阳性反应。大都于接触上述物质45min以后发生反应,在2h内消退。这些物质除由非免疫性反应发生外,亦可由免疫性反应引起。出疹可局限于接触部位,亦可全身泛发。要确定其接触物质,最常用的方法是做斑贴试验。免疫性接触性荨麻疹大多数病例属IgE介导的速发型变态反应,常见接触物质为鱼、虾、蔬菜、动物毛发、皮屑、鸡蛋、药物和化学物质等,其与上述非免疫性的区别在于: ①一般第一次接触不会产生风团,须经多次接触才发病; ②有过敏体质者,如哮喘、花粉症(枯草热)、湿疹患者,比较容易发生; ③一旦发病,除接触部位发生痒、红、风团外,还会发生鼻炎、结膜炎、哮喘、腹泻、腹痛、恶心、呕吐等全身症状; ④除手部等接触部位外,吸入及口部接触亦可引起反应; ⑤引起反应者多为蛋白质、药物或化学物质等。在接触后数分钟至1~2h内发生痒、烧灼、红斑、风团甚至水疱外,尚可发生流涕、流泪、气喘、腹痛、腹泻、呕吐甚至窒息、休克等全身反应,又称过敏接触性荨麻疹综合征。机制不明者兼有免疫性和非免疫性表现的一种反应,如硫酸铵引起者。 (9)水源性荨麻疹和水源性瘙痒:接触任何温度的水均可引起瘙痒,少数可发生荨麻疹,风团较小,自来水湿敷背部,30min内即出现典型皮损。有报告在家族中有类似患者。仅发生瘙痒而无荨麻疹者常为特发性的,也见于老年人皮肤干燥者,亦见于真性红细胞增多症、霍奇金病、脊髓发育不良综合征、嗜酸细胞增多综合征等患者。水源性瘙痒亦可发于急性发作的血液学疾病患者。实验证明特发性水源性瘙痒和荨麻疹患者的血中组胺水平升高,在病损组织内有肥大细胞脱颗粒,被动转移试验阴性。浴前1h口服H1受体拮抗剂可减少风团形成。 (10)自身免疫性荨麻疹:在有些慢性特发性荨麻疹患者血清中发现有循环自身抗体因此而命名。据统计至少在30%慢性特发性荨麻疹患者中均查到自身抗体,皮内注射自体固有的血清能发生风团和红斑反应,有抗IgE或抗高亲和力IgE受体(FcεRla)的IgG型自身抗体,以上两种自身抗体均释放组胺,能刺激血中的嗜酸细胞。荨麻疹病情直接和血清中自身抗体FcεRIa的多少有密切关系。 (11)肾上腺能性荨麻疹:表现小而痒的风团,周围有白晕,当情绪激动、摄入咖啡可引起。皮内注射去甲肾上腺素能发生风团,本病是由于对交感神经末梢分泌的去甲肾上腺素敏感所致,应与胆碱能性荨麻疹鉴别。临床治疗多用β受体阻滞剂及抗组胺剂,避免用肾上腺素。 (12)荨麻疹性血管炎:特征为有荨麻疹和坏死性血管炎的损害。1973年由Mcduffie报告,组织学显示白细胞碎裂性血管炎,因部分病例有持久而严重的低补体血症,故命名为低补体血症性血管炎。以后许多学者相继诊断为坏死性小静脉炎性荨麻疹和低补体血症血管炎荨麻疹综合征等,现多认为荨麻疹性血管炎较合适。患者有反复发作的慢性荨麻疹损害,常持续24h以上,少数有喉头水肿。伴有全身不规则发热、关节炎、关节痛、淋巴结肿大、腹痛、血沉加快,个别见肾脏损害,32%患者出现低补体血症。皮损消退后可遗留紫癜、鳞屑和色素沉着。自觉轻度瘙痒和疼痛。发现毛细血管后小静脉内有免疫复合物沉积(Ⅱ型变态反应),可能为其病因。 本病又可分为低补体血症型和正常补体血症型两种亚型,前者的系统性损害大于后者。本病用泼尼松、吲哚美辛(消炎痛)、秋水仙碱、氨苯砜等治疗有效。 (13)血管性水肿:血管性水肿(angioedema)又称血管神经性水肿(angioneurotic edema)、昆克水肿(Quincke edema)或巨大荨麻疹(urticaria gigantra),是一种发生在皮下组织疏松部位或黏膜的局限性水肿,分为获得性和遗传性两种,后者较少见。获得性血管性水肿(acquired angioedema)常伴有其他过敏性疾病,其病因和发病机制与荨麻疹相似。急性发作者可由IgE介导的Ⅰ型变态反应引起。造影剂和一些药物如非甾体抗炎药(阿司匹林、吲哚美辛)、可待因和血管紧张素转换酶抑制剂等也可通过非免疫机制引起。食物如水果和鱼类,吸入物主要是羽毛和动物皮屑,迟缓发作者往往由寒冷和日光引起。除遗传性血管性水肿外,血管性水肿常常伴发荨麻疹,一般人群中约有15%~20%的人均患过荨麻疹、血管性水肿或两者,但慢性荨麻疹或血管性水肿的发病率较低。血管性水肿常发生于30~40岁,女性在40~50岁发病率最高。约有50%患者5岁以后发病,20岁以后10%~20%患者呈间歇性发生。 ①遗传性血管性水肿(hereditary angioedema HAE):遗传性血管性水肿是一种常染色体显性遗传病。最早由Robest Grave于1843年报道,后在1882年Quincke报道同一家庭有两例发生,以后学者渐认识其遗传性,从而命名为遗传性血管性水肿。发病机制与补体、凝血、纤溶、激肽形成等系统有密切关系。患者有生化异常,观察到给患者皮内注射血管舒缓素(kallikrein,一种蛋白质水解酶)通常无反应。并证明血清中缺乏CIINH蛋白,此种抑制物也能抗血管舒缓素。有认为85%患者是由于血中CI胆碱酯酶抑制物(CIEI)的水平降低,15%患者除CIEI减低外,尚有功能失常,致CI过度活化,进而激活C4及C2释放激肽。在血纤维蛋白溶酶参与下,激肽可使血管通透性增加,并使肥大细胞释放组胺,发生血管性水肿。发作时C4及C2均减少,静止期C4减少。 大多数病例在儿童晚期或青少年发病。多数有家族史,常常连续几代人受累,但约有20%无阳性家族史。临床表现特征为复发性、局限性、非压陷性皮下水肿,无红斑和瘙痒,由于皮肤和皮下组织的扩张而感疼痛。本病发作是自发的,约有半数患者发作与轻微外伤有关,如碰撞、挤压、抬重物、性生活、骑马等,一般在外伤后4~12h出现肿胀。部分患者发病与情绪激动、感染、气温骤变有关。月经前后和服雌激素型避孕药时常频繁发作。在发作期间,水肿在数小时内呈进行性加重,24~72h内消退至正常。以四肢(96%)、面部(85%)、肠黏膜(88%)和口咽部受累多见,损害直径可达数厘米或占一个肢体,面部和唇部肿胀可进行而累及上呼吸道。有皮肤损害的所有患者均有不同程度的胃肠道症状,复发性腹痛在多数家庭成员中可以是本病唯一的表现,酷似急腹症的腹绞痛可出现。急性喉水肿是最严重和危及生命的表现,26%未经治疗的患者可因喉水肿死亡。 ②获得性血管性水肿(acquired angioedema):皮损为急性限局性肿胀,累及皮下组织,边界不清,呈正常肤色或微红,表面光亮,触之有弹性感。常发生于眼睑、口唇,耳垂、外阴(包皮为最常见部位)等组织较疏松的部位,或口腔、舌,若发生于喉部黏膜可引起呼吸困难,甚至窒息导致死亡。常与荨麻疹伴发,损害往往单发,多持续2~3天始消退,常在同一部位反复发生。本病常于夜间发病,醒时始发现,常无痒感即使有亦很轻微,或仅有轻度烧灼及不适感。约有1/4病例有反复出现红斑史,红斑可出现在水肿之前,也可同时出现,或与水肿发作无关。本病可累及内脏黏膜,当波及胃肠道时,可出现腹绞痛、胀满、恶心、呕吐、不能排气等急性肠梗阻的表现。严重时可出现脱水及血压下降,钡餐造影可显示黏膜水肿。[收起]
根据病程分为急性和慢性,前者经数天或数周可治愈,后者则反复发作持续数月。 1.急性荨麻疹(acute urticaria) 在所有荨麻疹中约占1/3。 (1)起病较急,皮损常突然发生,为限局性红色大小不等的风团,境界清楚,形态不一,可为圆形、类圆形或不规则形。开始孤立散在,逐渐可随搔抓而增多增大,互相融合成不整形、地图形或环状。如微血管内血清渗出急剧,压迫管壁,风团可呈苍白色,周围有红晕,皮肤凹凸不平,呈橘皮样。 (2)皮损大多持续半小时至数小时自然消退,消退后不留痕迹,但新的风团陆续发生,此起彼伏,不断发生,1天内可反复多次发作。 (3)自觉剧烈瘙痒...[详细]
如临床症状诊断有困难或进一步要寻找病因可进行以下实验室检查。 1.疑为风湿病引起荨麻疹者可检查血沉、抗核抗体等,血清补体测定、皮肤活检对有补体活化参与所致荨麻疹的诊断有帮助。 2.对寒冷性荨麻疹应检查梅毒血清试验,测定冷球蛋白、冷纤维蛋白原、冷溶血素和冰块试验、抗核抗体等检查。 3.日光性荨麻疹应检查粪、尿卟啉等,应注意与SLE相区别。 4.疑与感染有关,或体检时肝大或病史存在肝炎史,可行血常规、乙肝抗原、抗体检查、大便虫卵、真菌、病灶部位X线等检查。 5.如怀疑有甲状腺疾病应作抗微粒体甲状腺抗体相关检查。 6.如怀疑吸入或食入过敏者,应行变应原检查,如为阳性可作脱敏治疗。 7.血清病性荨麻疹患者有发热和关节痛,应检查血沉,如血沉正常有重要诊断价值。 8.荨麻疹性血管炎发作时除有明显的低补体血症,血清Cl的亚单位Cla明显降低、C4、C2和Cg中度至重度降低、血清中出现循环免疫复合物和低分子量Clq沉淀素。直接免疫荧光检查可见皮肤血管壁有免疫球蛋白和补体沉积。 9.自身免疫性慢性荨麻疹可检测自身抗体,采用自身血清皮肤试验:常规抽血放入无菌试管凝结30min,离心,取血清100μl给患者行皮内试验,以生理盐水为对照,如1h后局部出现风团直径大于9mm即为阳性。其他如组胺释放试验、免疫印迹法及酶联免疫吸附试验等均可选用。 血管性水肿尤其是遗传性血管性水肿应作血清补体检查,应首先作补体第4成分测定(C4),如C4低下则可能有补体第一成分酯酶抑制物(ClINH)缺乏可能,在发作期C4明显低于正常,在缓解期也低于正常,即使无家族史也可确诊本病。反之,C4正常即可否认本病。[收起]
如临床症状诊断有困难或进一步要寻找病因可进行以下实验室检查。 1.疑为风湿病引起荨麻疹者可检查血沉、抗核抗体等,血清补体测定、皮肤活检对有补体活化参与所致荨麻疹的诊断有帮助。 2.对寒冷性荨麻疹应检查梅毒血清试验,测定冷球蛋白、冷纤维蛋白原、冷溶血素和冰块试验、抗核抗体等检查。 3.日光性荨麻疹应检查粪、尿卟啉等,应注意与SLE相区别。 4.疑与感染有关,或体检时肝大或病史存在肝炎史,可行血常规、乙肝抗原、抗体检查、大便虫卵、真菌、病灶部位X线等检查。 5.如怀疑有甲状腺疾病应作抗微粒体甲状腺抗体相关检查。 6.如怀疑吸入或食入过敏者...[详细]
慢性荨麻疹组织病理:系单纯限局性水肿,乳头及真皮上层有浆液性渗出,乳头水肿,血管周围有少量淋巴细胞浸润,但浸润亦可致密并混杂有嗜酸性粒细胞。
荨麻疹根据皮损为风团,骤然发生,迅速消退,消退后不留痕迹等特征,再根据各型的特点,不难诊断。寻找病因比较困难,必须详细询问病史,作认真细致的体格检查,全面综合分析病情,并结合各型特点努力寻找发病有关因素,甚为重要。 血管性水肿根据突然发生大片暂时性无凹陷性肿胀,在数小时至2~3天内消退,常累及眼睑、唇、舌、外生殖器、手、足等部位,本病诊断不难。 遗传性血管性水肿的诊断则可根据病史、阳性家族遗传史和血清学检查等,当有以下临床表现应当怀疑有否本病的可能: 1.反复发作的局限性水肿; 2.有自限性,一般1~3天可自行缓解消退; 3.反复发作的喉水肿或不明原因的腹痛; 4.伴有情绪、月经、尤其是外伤等诱因; 5.不痒且不伴发荨麻疹; 6.用抗组胺剂和肾上腺皮质激素治疗效果不佳; 7.有阳性家族史,家族中有近半数成员发病; 8.血清脂酶抑制蛋白C4和C3值降低。[收起]
荨麻疹根据皮损为风团,骤然发生,迅速消退,消退后不留痕迹等特征,再根据各型的特点,不难诊断。寻找病因比较困难,必须详细询问病史,作认真细致的体格检查,全面综合分析病情,并结合各型特点努力寻找发病有关因素,甚为重要。 血管性水肿根据突然发生大片暂时性无凹陷性肿胀,在数小时至2~3天内消退,常累及眼睑、唇、舌、外生殖器、手、足等部位,本病诊断不难。 遗传性血管性水肿的诊断则可根据病史、阳性家族遗传史和血清学检查等,当有以下临床表现应当怀疑有否本病的可能: 1.反复发作的局限性水肿; 2.有自限性,一般1~3天可自行缓解消退; 3.反复发作...[详细]
急性者经数天或数周可治愈,急性喉水肿是最严重和危及生命的表现,26%未经治疗的患者可因喉水肿死亡。若发生于喉部黏膜可引起呼吸困难,甚至窒息导致死亡。慢性患者反复发作持续数周。 获得性寒冷性荨麻疹若游泳时发生,可致寒冷性休克甚至溺水致死。约25%患者在进冷饮食时可引起口腔和喉头肿胀,严重者发生窒息死亡。 胆碱能性荨麻疹少数有眩晕、低血压、哮喘发作等现象。病程经数年后渐趋好转。 日光性荨麻疹可伴发于系统性红斑狼疮、红细胞生成性原卟啉症等。
对于荨麻疹,无论是从预防还是从治疗方面来说,找出致病因素是其关键。急性荨麻疹由于发病急,病程短,常可找到原因,再去除致病因素,治疗后常能很快治愈。而对于慢性荨麻疹来说,由于病因不明,不能针对性地预防及治疗,因而疗效不理想。


 (2)蛋白胨性荨麻疹(急性蛋白过敏性荨麻疹):由食物蛋白分解的蛋白胨引起。在正常情况下,蛋白胨容易消化而不被吸收入血中,但在暴饮暴食并有精神激动或同时饮酒时,蛋白胨可以通过肠黏膜吸收入血而致病。皮肤充血发红、风团、头痛、乏力。一般病程较短,可在1~4h消退,有时持续几小时或1~2天。属抗原抗体反应。 (3)寒冷性荨麻疹(cold urticaria):有获得性和家族性两种。 ①家族性寒冷性荨麻疹:为常染色体显性遗传。少见,系生后不久开始发病,可持续终生,发病机制及介质均不清楚,女性多见,症状可随年龄增长而减轻。一般暴露于冷空气或冷水中0.5~4h后发病,呈不超过2cm直径的红色斑丘疹,非真性风团,不痒有灼烧感,常伴有寒战、发热、头痛和关节痛及白细胞增高等全身症状。冰块试验阳性,即用冰块置于患者前臂皮肤上,2min后可在该部位引起典型的风团,被动转移试验阴性。 ②获得性寒冷性荨麻疹:可能为自体免疫性变态反应,对冷过敏,大多属特发性,约1/3有遗传过敏史。常从儿童开始发病,在气温骤降,接触冷风、冷水或冷物后,于暴露或接触部位发生风团或斑状水肿,可持续0.5h~4h消失,重者可有手麻、唇麻、胸闷、心悸、腹痛、腹泻、晕厥甚至休克等。若游泳时发生,可致寒冷性休克甚至溺水致死。统计有约25%患者在进冷饮食时可引起口腔和喉头肿胀,严重者发生窒息死亡。抗体为IgE,认为寒冷可使体内某种正常代谢产物变为抗原,从而引起抗体产生,亦可能因寒冷因素改变了皮肤蛋白的立体结构而成为抗体不能识别其自身组织蛋白的抗原性物质。风团的形成是因皮肤受冷后IgM大分子球蛋白聚积的结果。主要介质是组胺和激肽。发病机制属IgE介导的速发型变态反应。冰块试验为阳性,亦可用冰水浸手法测验,可把手臂浸入5~10℃的冷水中5min,若引起风团及红斑者为阳性。被动转移试验阳性,在极少数情况下寒冷性荨麻疹可发生于球蛋白血症(骨髓瘤、巨球蛋白血症、白血病、肝病、系统性红斑狼疮)、阵发性冷性血红蛋白尿症(梅毒性)、冷纤维蛋白原血症、冷溶血症、特别在单核细胞增多症患者等。 (4)胆碱能性荨麻疹:又称小丘疹状荨麻疹或全身性热性荨麻疹。多见于23~28岁青年。由于运动、受热、情绪紧张、进食热饮或酒精饮料等使体内深部温度上升等诱发因素刺激中枢神经,通过胆碱能传入神经刺激汗腺神经结合部,引起乙酰胆碱释放,作用于肥大细胞而发生,或由于胆碱酯酶不足而发生。约占荨麻疹的5%~7%。皮损特点为直径1~3mm小风团,周围有红晕,疏散分布,不相融合。多在上述因素刺激后2~10min发疹,持续30~50min,很少超过3h,皮疹即全部消退,掌跖很少发生,自觉剧痒。有时每次发病后有8~24h的不应期存在,在这段时间内,即使再遇上述刺激,也不会发疹。约有近1/3患者可伴有头痛、口周水肿、流泪、眼胀痛、流涎、恶心、呕吐、腹痛等症状,少数有眩晕、低血压、哮喘发作等现象。病程经数年后渐趋好转。以1∶5000醋甲胆碱(methacholine)作皮试或划痕试验阳性者,可在注射处出现风团,并于周围出现卫星状小风团(正常人少见)。但轻症患者或同一患者重复试验,结果常不一致。 (5)日光性荨麻疹:皮肤暴露于日光或人工光源后数秒至数分钟后,局部出现瘙痒、红斑、风团、偶尔有血管性水肿,严重者发生皮疹的同时可有畏寒、乏力、晕厥、痉挛性腹痛、支气管痉挛等。常常为特发性的,有时可伴发于系统性红斑狼疮、红细胞生成性原卟啉症等。根据其可能的发病机制及对不同波长的光反应情况,可分为2大类6个亚型。第一大类一般认为发病与IgE变态反应有关,但目前尚未发现有关的致病抗原。该类又分3个亚型,即Ⅰ型、Ⅳ型和Ⅵ型。Ⅰ型主要对280~320nm的短波紫外线过敏,照射后局部皮肤可见明显组胺释放,肥大细胞脱颗粒及出现中性、嗜酸性粒细胞趋化因子。Ⅳ型对400~500nm的可见光过敏,目前已肯定此类型属遗传性代谢性疾病,可能是迟发型皮肤卟啉症的一种皮肤表现,其光敏原为原卟啉Ⅸ。但又与其他卟啉症不同,其尿卟啉排泄正常,而红细胞原卟啉、粪原卟啉及粪卟啉增加。此类病人照光后可活化血清中补体系统,产生一系列炎症反应。Ⅵ型由400~500nm光线引起,与Ⅳ型的不同处是由β胡萝卜素引起。另一大类亦包括3个亚型,Ⅱ型系由300~400nm长波紫外线引起,Ⅲ型为400~500nm的可见光,Ⅴ型为280~500nm的广谱光线。一般认为该类患者与免疫反应无关,大部分找不到原因。但少数患者属于SLE早期或后期表现。也可能由药物引起,如布洛芬、磺胺、氯丙嗪等。 (6)压迫性荨麻疹:皮肤受压后4~8h,局部皮肤发生红色水肿性斑块,常为深在性水肿,累及真皮及皮下组织,与血管性水肿类似,有烧灼或疼痛感,持续约8~12h消退。约半数患者可出现发热、多汗、眩晕、头痛、恶心、疲乏、无力、气急、烦躁等全身症状,尚有少数有精神压抑表现。常见于行走后的足底部和臀部等受压迫的部位。血白细胞计数可轻度增高。发病机制可能与激肽有关。有统计此类病人中约94%同时伴有慢性荨麻疹,43%对阿司匹林激发试验呈阳性反应,63%伴划痕症,但与遗传过敏无关。多数压力性荨麻疹为迟发性,但极少数为立即型,局部受压后20min即出现皮损。明确诊断可作如下检查:用宽带挂在肩部下悬2~10kg砝码,或让病人采取坐位,把宽带悬于大腿中部10~30min,去除宽带后立即观察,然后分别在4、6、8h,直至20h连续观察,并可同时在背部划痕,以证实同时存在划痕症,若划痕症阳性,2h可重复试验。 (7)血清病性荨麻疹:由于应用异体血清,包括各种抗毒血清、疫苗、丙种球蛋白或白蛋白、输血等一切由人或动物提供的血清及其制品、血液而引起。在注射部位或全身发生红斑、瘙痒及风团等,亦有发生环状红斑、结节性红斑等。此外,约有2.7%患者还可出现发热、淋巴结肿大、肌痛、关节痛、紫癜、低补体血症等全身症状,称为血清病,其症状有自限性,逐渐消失。但亦有少数症状严重者偶可引起死亡。约有1%~3%受血者,在输血后发生全身荨麻疹,目前认为是由于免疫复合物形成所致,引起血管及平滑肌改变,也可间接通过过敏毒素导致肥大细胞释放介质。发现15%~20%多次受血者的血中存在有抗IgA的IgG抗体,可与供血者血中的IgA结合形成免疫复合物,激活补体而引起荨麻疹和血管性水肿。但有的无抗体发现,如输入丙种球蛋白后也可发生荨麻疹。原因是因输入丙种球蛋白后,使血液中免疫球蛋白G浓度增高,互相凝聚、固定补体所致。 (8)接触性荨麻疹:皮肤接触某些变应原后发生风团、红斑,可分为免疫性、非免疫性和机制不明三种,非免疫性接触性荨麻疹系由原发性致荨麻疹物质引起,无需致敏,几乎所有接触者均可发生,其发病机制是接触物质直接刺激肥大细胞释放组胺、慢反应物质、缓激肽等而引起反应。较常见物质为动物或植物如水母、荨麻、毛虫、粉蝶等。多种化学物质亦可引起,据调查,成人中约88%的人对5%苯甲酸产生阳性反应,85%的人对5%苯丙烯酸呈阳性反应,58%的人对25%山梨酸呈阳性反应。大都于接触上述物质45min以后发生反应,在2h内消退。这些物质除由非免疫性反应发生外,亦可由免疫性反应引起。出疹可局限于接触部位,亦可全身泛发。要确定其接触物质,最常用的方法是做斑贴试验。免疫性接触性荨麻疹大多数病例属IgE介导的速发型变态反应,常见接触物质为鱼、虾、蔬菜、动物毛发、皮屑、鸡蛋、药物和化学物质等,其与上述非免疫性的区别在于: ①一般第一次接触不会产生风团,须经多次接触才发病; ②有过敏体质者,如哮喘、花粉症(枯草热)、湿疹患者,比较容易发生; ③一旦发病,除接触部位发生痒、红、风团外,还会发生鼻炎、结膜炎、哮喘、腹泻、腹痛、恶心、呕吐等全身症状; ④除手部等接触部位外,吸入及口部接触亦可引起反应; ⑤引起反应者多为蛋白质、药物或化学物质等。在接触后数分钟至1~2h内发生痒、烧灼、红斑、风团甚至水疱外,尚可发生流涕、流泪、气喘、腹痛、腹泻、呕吐甚至窒息、休克等全身反应,又称过敏接触性荨麻疹综合征。机制不明者兼有免疫性和非免疫性表现的一种反应,如硫酸铵引起者。 (9)水源性荨麻疹和水源性瘙痒:接触任何温度的水均可引起瘙痒,少数可发生荨麻疹,风团较小,自来水湿敷背部,30min内即出现典型皮损。有报告在家族中有类似患者。仅发生瘙痒而无荨麻疹者常为特发性的,也见于老年人皮肤干燥者,亦见于真性红细胞增多症、霍奇金病、脊髓发育不良综合征、嗜酸细胞增多综合征等患者。水源性瘙痒亦可发于急性发作的血液学疾病患者。实验证明特发性水源性瘙痒和荨麻疹患者的血中组胺水平升高,在病损组织内有肥大细胞脱颗粒,被动转移试验阴性。浴前1h口服H1受体拮抗剂可减少风团形成。 (10)自身免疫性荨麻疹:在有些慢性特发性荨麻疹患者血清中发现有循环自身抗体因此而命名。据统计至少在30%慢性特发性荨麻疹患者中均查到自身抗体,皮内注射自体固有的血清能发生风团和红斑反应,有抗IgE或抗高亲和力IgE受体(FcεRla)的IgG型自身抗体,以上两种自身抗体均释放组胺,能刺激血中的嗜酸细胞。荨麻疹病情直接和血清中自身抗体FcεRIa的多少有密切关系。 (11)肾上腺能性荨麻疹:表现小而痒的风团,周围有白晕,当情绪激动、摄入咖啡可引起。皮内注射去甲肾上腺素能发生风团,本病是由于对交感神经末梢分泌的去甲肾上腺素敏感所致,应与胆碱能性荨麻疹鉴别。临床治疗多用β受体阻滞剂及抗组胺剂,避免用肾上腺素。 (12)荨麻疹性血管炎:特征为有荨麻疹和坏死性血管炎的损害。1973年由Mcduffie报告,组织学显示白细胞碎裂性血管炎,因部分病例有持久而严重的低补体血症,故命名为低补体血症性血管炎。以后许多学者相继诊断为坏死性小静脉炎性荨麻疹和低补体血症血管炎荨麻疹综合征等,现多认为荨麻疹性血管炎较合适。患者有反复发作的慢性荨麻疹损害,常持续24h以上,少数有喉头水肿。伴有全身不规则发热、关节炎、关节痛、淋巴结肿大、腹痛、血沉加快,个别见肾脏损害,32%患者出现低补体血症。皮损消退后可遗留紫癜、鳞屑和色素沉着。自觉轻度瘙痒和疼痛。发现毛细血管后小静脉内有免疫复合物沉积(Ⅱ型变态反应),可能为其病因。 本病又可分为低补体血症型和正常补体血症型两种亚型,前者的系统性损害大于后者。本病用泼尼松、吲哚美辛(消炎痛)、秋水仙碱、氨苯砜等治疗有效。 (13)血管性水肿:血管性水肿(angioedema)又称血管神经性水肿(angioneurotic edema)、昆克水肿(Quincke edema)或巨大荨麻疹(urticaria gigantra),是一种发生在皮下组织疏松部位或黏膜的局限性水肿,分为获得性和遗传性两种,后者较少见。获得性血管性水肿(acquired angioedema)常伴有其他过敏性疾病,其病因和发病机制与荨麻疹相似。急性发作者可由IgE介导的Ⅰ型变态反应引起。造影剂和一些药物如非甾体抗炎药(阿司匹林、吲哚美辛)、可待因和血管紧张素转换酶抑制剂等也可通过非免疫机制引起。食物如水果和鱼类,吸入物主要是羽毛和动物皮屑,迟缓发作者往往由寒冷和日光引起。除遗传性血管性水肿外,血管性水肿常常伴发荨麻疹,一般人群中约有15%~20%的人均患过荨麻疹、血管性水肿或两者,但慢性荨麻疹或血管性水肿的发病率较低。血管性水肿常发生于30~40岁,女性在40~50岁发病率最高。约有50%患者5岁以后发病,20岁以后10%~20%患者呈间歇性发生。 ①遗传性血管性水肿(hereditary angioedema HAE):遗传性血管性水肿是一种常染色体显性遗传病。最早由Robest Grave于1843年报道,后在1882年Quincke报道同一家庭有两例发生,以后学者渐认识其遗传性,从而命名为遗传性血管性水肿。发病机制与补体、凝血、纤溶、激肽形成等系统有密切关系。患者有生化异常,观察到给患者皮内注射血管舒缓素(kallikrein,一种蛋白质水解酶)通常无反应。并证明血清中缺乏CIINH蛋白,此种抑制物也能抗血管舒缓素。有认为85%患者是由于血中CI胆碱酯酶抑制物(CIEI)的水平降低,15%患者除CIEI减低外,尚有功能失常,致CI过度活化,进而激活C4及C2释放激肽。在血纤维蛋白溶酶参与下,激肽可使血管通透性增加,并使肥大细胞释放组胺,发生血管性水肿。发作时C4及C2均减少,静止期C4减少。 大多数病例在儿童晚期或青少年发病。多数有家族史,常常连续几代人受累,但约有20%无阳性家族史。临床表现特征为复发性、局限性、非压陷性皮下水肿,无红斑和瘙痒,由于皮肤和皮下组织的扩张而感疼痛。本病发作是自发的,约有半数患者发作与轻微外伤有关,如碰撞、挤压、抬重物、性生活、骑马等,一般在外伤后4~12h出现肿胀。部分患者发病与情绪激动、感染、气温骤变有关。月经前后和服雌激素型避孕药时常频繁发作。在发作期间,水肿在数小时内呈进行性加重,24~72h内消退至正常。以四肢(96%)、面部(85%)、肠黏膜(88%)和口咽部受累多见,损害直径可达数厘米或占一个肢体,面部和唇部肿胀可进行而累及上呼吸道。有皮肤损害的所有患者均有不同程度的胃肠道症状,复发性腹痛在多数家庭成员中可以是本病唯一的表现,酷似急腹症的腹绞痛可出现。急性喉水肿是最严重和危及生命的表现,26%未经治疗的患者可因喉水肿死亡。 ②获得性血管性水肿(acquired angioedema):皮损为急性限局性肿胀,累及皮下组织,边界不清,呈正常肤色或微红,表面光亮,触之有弹性感。常发生于眼睑、口唇,耳垂、外阴(包皮为最常见部位)等组织较疏松的部位,或口腔、舌,若发生于喉部黏膜可引起呼吸困难,甚至窒息导致死亡。常与荨麻疹伴发,损害往往单发,多持续2~3天始消退,常在同一部位反复发生。本病常于夜间发病,醒时始发现,常无痒感即使有亦很轻微,或仅有轻度烧灼及不适感。约有1/4病例有反复出现红斑史,红斑可出现在水肿之前,也可同时出现,或与水肿发作无关。本病可累及内脏黏膜,当波及胃肠道时,可出现腹绞痛、胀满、恶心、呕吐、不能排气等急性肠梗阻的表现。严重时可出现脱水及血压下降,钡餐造影可显示黏膜水肿。
(2)蛋白胨性荨麻疹(急性蛋白过敏性荨麻疹):由食物蛋白分解的蛋白胨引起。在正常情况下,蛋白胨容易消化而不被吸收入血中,但在暴饮暴食并有精神激动或同时饮酒时,蛋白胨可以通过肠黏膜吸收入血而致病。皮肤充血发红、风团、头痛、乏力。一般病程较短,可在1~4h消退,有时持续几小时或1~2天。属抗原抗体反应。 (3)寒冷性荨麻疹(cold urticaria):有获得性和家族性两种。 ①家族性寒冷性荨麻疹:为常染色体显性遗传。少见,系生后不久开始发病,可持续终生,发病机制及介质均不清楚,女性多见,症状可随年龄增长而减轻。一般暴露于冷空气或冷水中0.5~4h后发病,呈不超过2cm直径的红色斑丘疹,非真性风团,不痒有灼烧感,常伴有寒战、发热、头痛和关节痛及白细胞增高等全身症状。冰块试验阳性,即用冰块置于患者前臂皮肤上,2min后可在该部位引起典型的风团,被动转移试验阴性。 ②获得性寒冷性荨麻疹:可能为自体免疫性变态反应,对冷过敏,大多属特发性,约1/3有遗传过敏史。常从儿童开始发病,在气温骤降,接触冷风、冷水或冷物后,于暴露或接触部位发生风团或斑状水肿,可持续0.5h~4h消失,重者可有手麻、唇麻、胸闷、心悸、腹痛、腹泻、晕厥甚至休克等。若游泳时发生,可致寒冷性休克甚至溺水致死。统计有约25%患者在进冷饮食时可引起口腔和喉头肿胀,严重者发生窒息死亡。抗体为IgE,认为寒冷可使体内某种正常代谢产物变为抗原,从而引起抗体产生,亦可能因寒冷因素改变了皮肤蛋白的立体结构而成为抗体不能识别其自身组织蛋白的抗原性物质。风团的形成是因皮肤受冷后IgM大分子球蛋白聚积的结果。主要介质是组胺和激肽。发病机制属IgE介导的速发型变态反应。冰块试验为阳性,亦可用冰水浸手法测验,可把手臂浸入5~10℃的冷水中5min,若引起风团及红斑者为阳性。被动转移试验阳性,在极少数情况下寒冷性荨麻疹可发生于球蛋白血症(骨髓瘤、巨球蛋白血症、白血病、肝病、系统性红斑狼疮)、阵发性冷性血红蛋白尿症(梅毒性)、冷纤维蛋白原血症、冷溶血症、特别在单核细胞增多症患者等。 (4)胆碱能性荨麻疹:又称小丘疹状荨麻疹或全身性热性荨麻疹。多见于23~28岁青年。由于运动、受热、情绪紧张、进食热饮或酒精饮料等使体内深部温度上升等诱发因素刺激中枢神经,通过胆碱能传入神经刺激汗腺神经结合部,引起乙酰胆碱释放,作用于肥大细胞而发生,或由于胆碱酯酶不足而发生。约占荨麻疹的5%~7%。皮损特点为直径1~3mm小风团,周围有红晕,疏散分布,不相融合。多在上述因素刺激后2~10min发疹,持续30~50min,很少超过3h,皮疹即全部消退,掌跖很少发生,自觉剧痒。有时每次发病后有8~24h的不应期存在,在这段时间内,即使再遇上述刺激,也不会发疹。约有近1/3患者可伴有头痛、口周水肿、流泪、眼胀痛、流涎、恶心、呕吐、腹痛等症状,少数有眩晕、低血压、哮喘发作等现象。病程经数年后渐趋好转。以1∶5000醋甲胆碱(methacholine)作皮试或划痕试验阳性者,可在注射处出现风团,并于周围出现卫星状小风团(正常人少见)。但轻症患者或同一患者重复试验,结果常不一致。 (5)日光性荨麻疹:皮肤暴露于日光或人工光源后数秒至数分钟后,局部出现瘙痒、红斑、风团、偶尔有血管性水肿,严重者发生皮疹的同时可有畏寒、乏力、晕厥、痉挛性腹痛、支气管痉挛等。常常为特发性的,有时可伴发于系统性红斑狼疮、红细胞生成性原卟啉症等。根据其可能的发病机制及对不同波长的光反应情况,可分为2大类6个亚型。第一大类一般认为发病与IgE变态反应有关,但目前尚未发现有关的致病抗原。该类又分3个亚型,即Ⅰ型、Ⅳ型和Ⅵ型。Ⅰ型主要对280~320nm的短波紫外线过敏,照射后局部皮肤可见明显组胺释放,肥大细胞脱颗粒及出现中性、嗜酸性粒细胞趋化因子。Ⅳ型对400~500nm的可见光过敏,目前已肯定此类型属遗传性代谢性疾病,可能是迟发型皮肤卟啉症的一种皮肤表现,其光敏原为原卟啉Ⅸ。但又与其他卟啉症不同,其尿卟啉排泄正常,而红细胞原卟啉、粪原卟啉及粪卟啉增加。此类病人照光后可活化血清中补体系统,产生一系列炎症反应。Ⅵ型由400~500nm光线引起,与Ⅳ型的不同处是由β胡萝卜素引起。另一大类亦包括3个亚型,Ⅱ型系由300~400nm长波紫外线引起,Ⅲ型为400~500nm的可见光,Ⅴ型为280~500nm的广谱光线。一般认为该类患者与免疫反应无关,大部分找不到原因。但少数患者属于SLE早期或后期表现。也可能由药物引起,如布洛芬、磺胺、氯丙嗪等。 (6)压迫性荨麻疹:皮肤受压后4~8h,局部皮肤发生红色水肿性斑块,常为深在性水肿,累及真皮及皮下组织,与血管性水肿类似,有烧灼或疼痛感,持续约8~12h消退。约半数患者可出现发热、多汗、眩晕、头痛、恶心、疲乏、无力、气急、烦躁等全身症状,尚有少数有精神压抑表现。常见于行走后的足底部和臀部等受压迫的部位。血白细胞计数可轻度增高。发病机制可能与激肽有关。有统计此类病人中约94%同时伴有慢性荨麻疹,43%对阿司匹林激发试验呈阳性反应,63%伴划痕症,但与遗传过敏无关。多数压力性荨麻疹为迟发性,但极少数为立即型,局部受压后20min即出现皮损。明确诊断可作如下检查:用宽带挂在肩部下悬2~10kg砝码,或让病人采取坐位,把宽带悬于大腿中部10~30min,去除宽带后立即观察,然后分别在4、6、8h,直至20h连续观察,并可同时在背部划痕,以证实同时存在划痕症,若划痕症阳性,2h可重复试验。 (7)血清病性荨麻疹:由于应用异体血清,包括各种抗毒血清、疫苗、丙种球蛋白或白蛋白、输血等一切由人或动物提供的血清及其制品、血液而引起。在注射部位或全身发生红斑、瘙痒及风团等,亦有发生环状红斑、结节性红斑等。此外,约有2.7%患者还可出现发热、淋巴结肿大、肌痛、关节痛、紫癜、低补体血症等全身症状,称为血清病,其症状有自限性,逐渐消失。但亦有少数症状严重者偶可引起死亡。约有1%~3%受血者,在输血后发生全身荨麻疹,目前认为是由于免疫复合物形成所致,引起血管及平滑肌改变,也可间接通过过敏毒素导致肥大细胞释放介质。发现15%~20%多次受血者的血中存在有抗IgA的IgG抗体,可与供血者血中的IgA结合形成免疫复合物,激活补体而引起荨麻疹和血管性水肿。但有的无抗体发现,如输入丙种球蛋白后也可发生荨麻疹。原因是因输入丙种球蛋白后,使血液中免疫球蛋白G浓度增高,互相凝聚、固定补体所致。 (8)接触性荨麻疹:皮肤接触某些变应原后发生风团、红斑,可分为免疫性、非免疫性和机制不明三种,非免疫性接触性荨麻疹系由原发性致荨麻疹物质引起,无需致敏,几乎所有接触者均可发生,其发病机制是接触物质直接刺激肥大细胞释放组胺、慢反应物质、缓激肽等而引起反应。较常见物质为动物或植物如水母、荨麻、毛虫、粉蝶等。多种化学物质亦可引起,据调查,成人中约88%的人对5%苯甲酸产生阳性反应,85%的人对5%苯丙烯酸呈阳性反应,58%的人对25%山梨酸呈阳性反应。大都于接触上述物质45min以后发生反应,在2h内消退。这些物质除由非免疫性反应发生外,亦可由免疫性反应引起。出疹可局限于接触部位,亦可全身泛发。要确定其接触物质,最常用的方法是做斑贴试验。免疫性接触性荨麻疹大多数病例属IgE介导的速发型变态反应,常见接触物质为鱼、虾、蔬菜、动物毛发、皮屑、鸡蛋、药物和化学物质等,其与上述非免疫性的区别在于: ①一般第一次接触不会产生风团,须经多次接触才发病; ②有过敏体质者,如哮喘、花粉症(枯草热)、湿疹患者,比较容易发生; ③一旦发病,除接触部位发生痒、红、风团外,还会发生鼻炎、结膜炎、哮喘、腹泻、腹痛、恶心、呕吐等全身症状; ④除手部等接触部位外,吸入及口部接触亦可引起反应; ⑤引起反应者多为蛋白质、药物或化学物质等。在接触后数分钟至1~2h内发生痒、烧灼、红斑、风团甚至水疱外,尚可发生流涕、流泪、气喘、腹痛、腹泻、呕吐甚至窒息、休克等全身反应,又称过敏接触性荨麻疹综合征。机制不明者兼有免疫性和非免疫性表现的一种反应,如硫酸铵引起者。 (9)水源性荨麻疹和水源性瘙痒:接触任何温度的水均可引起瘙痒,少数可发生荨麻疹,风团较小,自来水湿敷背部,30min内即出现典型皮损。有报告在家族中有类似患者。仅发生瘙痒而无荨麻疹者常为特发性的,也见于老年人皮肤干燥者,亦见于真性红细胞增多症、霍奇金病、脊髓发育不良综合征、嗜酸细胞增多综合征等患者。水源性瘙痒亦可发于急性发作的血液学疾病患者。实验证明特发性水源性瘙痒和荨麻疹患者的血中组胺水平升高,在病损组织内有肥大细胞脱颗粒,被动转移试验阴性。浴前1h口服H1受体拮抗剂可减少风团形成。 (10)自身免疫性荨麻疹:在有些慢性特发性荨麻疹患者血清中发现有循环自身抗体因此而命名。据统计至少在30%慢性特发性荨麻疹患者中均查到自身抗体,皮内注射自体固有的血清能发生风团和红斑反应,有抗IgE或抗高亲和力IgE受体(FcεRla)的IgG型自身抗体,以上两种自身抗体均释放组胺,能刺激血中的嗜酸细胞。荨麻疹病情直接和血清中自身抗体FcεRIa的多少有密切关系。 (11)肾上腺能性荨麻疹:表现小而痒的风团,周围有白晕,当情绪激动、摄入咖啡可引起。皮内注射去甲肾上腺素能发生风团,本病是由于对交感神经末梢分泌的去甲肾上腺素敏感所致,应与胆碱能性荨麻疹鉴别。临床治疗多用β受体阻滞剂及抗组胺剂,避免用肾上腺素。 (12)荨麻疹性血管炎:特征为有荨麻疹和坏死性血管炎的损害。1973年由Mcduffie报告,组织学显示白细胞碎裂性血管炎,因部分病例有持久而严重的低补体血症,故命名为低补体血症性血管炎。以后许多学者相继诊断为坏死性小静脉炎性荨麻疹和低补体血症血管炎荨麻疹综合征等,现多认为荨麻疹性血管炎较合适。患者有反复发作的慢性荨麻疹损害,常持续24h以上,少数有喉头水肿。伴有全身不规则发热、关节炎、关节痛、淋巴结肿大、腹痛、血沉加快,个别见肾脏损害,32%患者出现低补体血症。皮损消退后可遗留紫癜、鳞屑和色素沉着。自觉轻度瘙痒和疼痛。发现毛细血管后小静脉内有免疫复合物沉积(Ⅱ型变态反应),可能为其病因。 本病又可分为低补体血症型和正常补体血症型两种亚型,前者的系统性损害大于后者。本病用泼尼松、吲哚美辛(消炎痛)、秋水仙碱、氨苯砜等治疗有效。 (13)血管性水肿:血管性水肿(angioedema)又称血管神经性水肿(angioneurotic edema)、昆克水肿(Quincke edema)或巨大荨麻疹(urticaria gigantra),是一种发生在皮下组织疏松部位或黏膜的局限性水肿,分为获得性和遗传性两种,后者较少见。获得性血管性水肿(acquired angioedema)常伴有其他过敏性疾病,其病因和发病机制与荨麻疹相似。急性发作者可由IgE介导的Ⅰ型变态反应引起。造影剂和一些药物如非甾体抗炎药(阿司匹林、吲哚美辛)、可待因和血管紧张素转换酶抑制剂等也可通过非免疫机制引起。食物如水果和鱼类,吸入物主要是羽毛和动物皮屑,迟缓发作者往往由寒冷和日光引起。除遗传性血管性水肿外,血管性水肿常常伴发荨麻疹,一般人群中约有15%~20%的人均患过荨麻疹、血管性水肿或两者,但慢性荨麻疹或血管性水肿的发病率较低。血管性水肿常发生于30~40岁,女性在40~50岁发病率最高。约有50%患者5岁以后发病,20岁以后10%~20%患者呈间歇性发生。 ①遗传性血管性水肿(hereditary angioedema HAE):遗传性血管性水肿是一种常染色体显性遗传病。最早由Robest Grave于1843年报道,后在1882年Quincke报道同一家庭有两例发生,以后学者渐认识其遗传性,从而命名为遗传性血管性水肿。发病机制与补体、凝血、纤溶、激肽形成等系统有密切关系。患者有生化异常,观察到给患者皮内注射血管舒缓素(kallikrein,一种蛋白质水解酶)通常无反应。并证明血清中缺乏CIINH蛋白,此种抑制物也能抗血管舒缓素。有认为85%患者是由于血中CI胆碱酯酶抑制物(CIEI)的水平降低,15%患者除CIEI减低外,尚有功能失常,致CI过度活化,进而激活C4及C2释放激肽。在血纤维蛋白溶酶参与下,激肽可使血管通透性增加,并使肥大细胞释放组胺,发生血管性水肿。发作时C4及C2均减少,静止期C4减少。 大多数病例在儿童晚期或青少年发病。多数有家族史,常常连续几代人受累,但约有20%无阳性家族史。临床表现特征为复发性、局限性、非压陷性皮下水肿,无红斑和瘙痒,由于皮肤和皮下组织的扩张而感疼痛。本病发作是自发的,约有半数患者发作与轻微外伤有关,如碰撞、挤压、抬重物、性生活、骑马等,一般在外伤后4~12h出现肿胀。部分患者发病与情绪激动、感染、气温骤变有关。月经前后和服雌激素型避孕药时常频繁发作。在发作期间,水肿在数小时内呈进行性加重,24~72h内消退至正常。以四肢(96%)、面部(85%)、肠黏膜(88%)和口咽部受累多见,损害直径可达数厘米或占一个肢体,面部和唇部肿胀可进行而累及上呼吸道。有皮肤损害的所有患者均有不同程度的胃肠道症状,复发性腹痛在多数家庭成员中可以是本病唯一的表现,酷似急腹症的腹绞痛可出现。急性喉水肿是最严重和危及生命的表现,26%未经治疗的患者可因喉水肿死亡。 ②获得性血管性水肿(acquired angioedema):皮损为急性限局性肿胀,累及皮下组织,边界不清,呈正常肤色或微红,表面光亮,触之有弹性感。常发生于眼睑、口唇,耳垂、外阴(包皮为最常见部位)等组织较疏松的部位,或口腔、舌,若发生于喉部黏膜可引起呼吸困难,甚至窒息导致死亡。常与荨麻疹伴发,损害往往单发,多持续2~3天始消退,常在同一部位反复发生。本病常于夜间发病,醒时始发现,常无痒感即使有亦很轻微,或仅有轻度烧灼及不适感。约有1/4病例有反复出现红斑史,红斑可出现在水肿之前,也可同时出现,或与水肿发作无关。本病可累及内脏黏膜,当波及胃肠道时,可出现腹绞痛、胀满、恶心、呕吐、不能排气等急性肠梗阻的表现。严重时可出现脱水及血压下降,钡餐造影可显示黏膜水肿。 浙公网安备
33010902000463号
浙公网安备
33010902000463号