-
科室:
内分泌科
-
别名:
胰岛瘤
insuloma
-
症状:
低血糖
肥胖前期
-
发病部位:
暂无
-
多发人群:
所有人群
-
相关疾病:
暂无
胰岛素瘤(insulinoma)又称胰岛β-细胞瘤,是一种以分泌大量胰岛素而引起发作性低血糖症候群为特征的疾病,为器质性低血糖症中较常见的病因。 本病约90%以上为胰岛B细胞的良性肿瘤,且约90%为单个,也可多发。90%左右的肿瘤位于胰腺内,在胰腺头、体、尾各部位发生的几率相同。此外,肿瘤也可发生在胰腺外脏器,如网膜、脾门、胃壁、肝胃韧带、十二指肠、胆囊、肠系膜、空肠、回肠、美克尔憩室等。腺瘤一般较小,直径在0.5~5.0cm之间,最大者可达15cm,血管丰富,包膜完整。此外,有微腺瘤、腺癌(罕见)以及弥漫性胰岛细胞增生或胰岛B细胞增殖症。 约4%的胰岛素瘤与其他内分泌腺瘤如肾上腺瘤、甲状旁腺瘤、垂体瘤同时存在,与甲状旁腺瘤和垂体瘤组成Ⅰ型多发性内分泌腺瘤病。[收起]
胰岛素瘤(insulinoma)又称胰岛β-细胞瘤,是一种以分泌大量胰岛素而引起发作性低血糖症候群为特征的疾病,为器质性低血糖症中较常见的病因。 本病约90%以上为胰岛B细胞的良性肿瘤,且约90%为单个,也可多发。90%左右的肿瘤位于胰腺内,在胰腺头、体、尾各部位发生的几率相同。此外,肿瘤也可发生在胰腺外脏器,如网膜、脾门、胃壁、肝胃韧带、十二指肠、胆囊、肠系膜、空肠、回肠、美克尔憩室等。腺瘤一般较小,直径在0.5~5.0cm之间,最大者可达15cm,血管丰富,包膜完整。此外,有微腺瘤、腺癌(罕见)以及弥漫性胰岛细胞增生或胰岛B细胞增殖症。 约4%的胰岛素瘤与其他内分泌腺瘤...[详细]
通常在饥饿、饮酒、感染、活动过度等应激而发病。多数由偶发至频发,逐渐加重,甚至每天发作数次。发作时间可短至数分钟,长至持续数天,甚至长达1周以上,可伴发热等其他并发症。若及时进食或静脉注射葡萄糖,则数分钟即可缓解。初发病者或糖尿病病人伴本病的,血糖水平未降至3.33mmol/L(60mg/dl)以下,即可出现低血糖症状。但是,临床症状和血糖水平并不成正比,甚至有的从不早餐前发病;发作后血糖并不一定很低,发作时不予补充葡萄糖也可自行缓解;若病情严重或发作时间延长,有时在进食数小时后症状才消失。这些不典型的临床表现,可能与肿瘤间歇性分泌胰岛素有关,也与血糖的下降程度、速度、持续时间、病程长短以及个体差异对低血糖的敏感性不同等有关系。这种复杂的临床表现给诊断带来一定困难。常被误诊为癫痫、癔病、精神病、一过性脑供血不足,但也有长期应用镇静剂和抗痉药,造成脑组织损害等而出现的神经症状。主要原因未充分认识本病不同情况下的临床特点。[收起]
通常在饥饿、饮酒、感染、活动过度等应激而发病。多数由偶发至频发,逐渐加重,甚至每天发作数次。发作时间可短至数分钟,长至持续数天,甚至长达1周以上,可伴发热等其他并发症。若及时进食或静脉注射葡萄糖,则数分钟即可缓解。初发病者或糖尿病病人伴本病的,血糖水平未降至3.33mmol/L(60mg/dl)以下,即可出现低血糖症状。但是,临床症状和血糖水平并不成正比,甚至有的从不早餐前发病;发作后血糖并不一定很低,发作时不予补充葡萄糖也可自行缓解;若病情严重或发作时间延长,有时在进食数小时后症状才消失。这些不典型的临床表现,可能与肿瘤间歇性分泌胰岛素有关,也与血糖的下降程度、速度、持续时间、病程长短以及个...[详细]
本病约83%为良性肿瘤,约7%为β-细胞增生,恶性肿瘤不到10%,且常有肝及附近淋巴结转移。肿瘤中约83%为单发性腺瘤,13%为多发性者,有4%见于Ⅰ型多发性内分泌腺瘤(MEN-Ⅰ)。肿瘤绝大多数生长在胰腺内,异位者罕见,胰腺头、体、尾的发病率基本相同,但胰头及钩突部位不易发现。瘤体直径一般在0.5~5cm之间,但80%以上的肿瘤直径小于2cm,这给定位诊断造成很大困难。 肉眼观肿瘤的切面大都呈灰白色或粉红色,质地较正常组织为软,血供丰富。多数肿瘤的边界清楚但无明显包膜;部分肿瘤有包膜或假包膜。 胰岛素瘤是各种胰岛细胞瘤中最常见的一种,约50%的肿瘤为单纯的β-细胞瘤,但有些是含有α-、δ-,PP和G细胞的混合性肿瘤,目前无论是光镜还是电镜都很难鉴别瘤细胞的具体类型。光镜下瘤细胞与正常的β-细胞颇为相似,呈多角形、立方形或柱状,胞核呈圆或卵圆形,核分裂罕见。瘤细胞的组织学排列类型不一,有实体或弥漫结构的、呈腺泡或管样结构、小梁或脑回状结构的等。 电镜下瘤细胞内有丰富的功能性细胞器,胞浆中线粒体丰富,在部分肿瘤的瘤细胞内还含有典型的β-细胞分泌颗粒,但由于并非所有的胰岛素瘤细胞内部均含有分泌颗粒,而且其他类型的胰岛细胞中也可出现高密度的分泌颗粒,故电镜下仍很难判断瘤细胞的具体类型。 免疫组织化学填补了光镜和电镜的不足,它是迄今为止确诊和鉴别胰岛肿瘤的最好的技术。此法利用特异的抗胰岛素抗体,可使绝大多数的β-细胞瘤呈免疫阳性反应,是目前胰岛素瘤病理学诊断的主要依据。 恶性胰岛素瘤单从形态上不易与良性者区分,虽然镜下有时可见细胞核分裂,但目前诊断恶性胰岛素瘤的可靠依据是肿瘤转移或明显的周围组织浸润。β-细胞增生有弥漫性和结节性两种,有时可伴微小腺瘤,光镜下表现为局部胰岛的体积增大或数量增多。[收起]
本病约83%为良性肿瘤,约7%为β-细胞增生,恶性肿瘤不到10%,且常有肝及附近淋巴结转移。肿瘤中约83%为单发性腺瘤,13%为多发性者,有4%见于Ⅰ型多发性内分泌腺瘤(MEN-Ⅰ)。肿瘤绝大多数生长在胰腺内,异位者罕见,胰腺头、体、尾的发病率基本相同,但胰头及钩突部位不易发现。瘤体直径一般在0.5~5cm之间,但80%以上的肿瘤直径小于2cm,这给定位诊断造成很大困难。 肉眼观肿瘤的切面大都呈灰白色或粉红色,质地较正常组织为软,血供丰富。多数肿瘤的边界清楚但无明显包膜;部分肿瘤有包膜或假包膜。 胰岛素瘤是各种胰岛细胞瘤中最常见的一种,约50%的肿瘤为单纯的β-细胞瘤,但有...[详细]
常表现为软弱、无力、出汗、震颤、心悸、饥饿感、面色苍白、恶心、呕吐等伴有精神失常、意识朦胧、抽搐、颜面抽动、角弓反张、口吐白沫、牙关紧闭、大小便失禁、反应迟钝、定向力障碍、视物模糊、复视或呆视、一过性偏瘫、锥体束征阳性、反射消失、昏迷等。轻者可表现为两眼发直、痴呆不语、反应迟钝等;重者可有狂躁不安、胡言乱语、性格变态、甚至幻听、幻视及妄想等精神异常表现。部分病例伴卓-艾(Zollinger-Ellison)综合征,约有10%病人伴有消化性溃疡。但必须指出,任何一种低血糖症都可出现多种多样症状。不少病人为防止低血糖发作而多进饮食,终因摄取过多热量而致肥胖。癌肿病人,病程进展快,肝脏肿大、质硬、消瘦、腹痛、腹泻等严重低血糖症状。[收起]
常表现为软弱、无力、出汗、震颤、心悸、饥饿感、面色苍白、恶心、呕吐等伴有精神失常、意识朦胧、抽搐、颜面抽动、角弓反张、口吐白沫、牙关紧闭、大小便失禁、反应迟钝、定向力障碍、视物模糊、复视或呆视、一过性偏瘫、锥体束征阳性、反射消失、昏迷等。轻者可表现为两眼发直、痴呆不语、反应迟钝等;重者可有狂躁不安、胡言乱语、性格变态、甚至幻听、幻视及妄想等精神异常表现。部分病例伴卓-艾(Zollinger-Ellison)综合征,约有10%病人伴有消化性溃疡。但必须指出,任何一种低血糖症都可出现多种多样症状。不少病人为防止低血糖发作而多进饮食,终因摄取过多热量而致肥胖。癌肿病人,病程进展快,肝脏肿大、质硬、消...[详细]
当患者有多发内分泌腺瘤(胰岛素依赖型),可并存垂体瘤、甲状腺瘤、肾上腺瘤和甲状旁腺功能亢进症。在临床上除低血糖症状外,尚有头痛、骨痛、多尿等症状。
定性诊断: 1.Whipple三联症 ①空腹时具有低血糖症状和体征;②血糖浓度在2.78mmol/L(50mg/dl)以下;③静脉注射葡萄糖后症状立即缓解。 2.国内总结出五联症 ①饥饿或劳累后突然发生低血糖;②空腹或发作时血糖<2.78mmol/L(50mg/dl)以下;③不能耐受禁食;④在良好的健康状况下发病;⑤口服或注射葡萄糖后症状迅速消失。这些传统的诊断方法和不具有特殊检查的基层医疗单位,目前还在应用,而且仍具有提示诊断的实用价值。 3.饥饿试验 临床症状不典型,空腹血糖>2.8mmol/L(50mg/dl)者方可做此试验。每4~6h测定1次血糖、胰岛素和C-肽水平。如低血糖发作严重时,当血糖≤2.5mmol/L(45mg/dl)应即刻终止试验,并静脉注射50%葡萄糖60~80ml。尤其伴有肝病和垂体-肾上腺功能减退者亦可诱发严重低血糖,必须警惕。一般在禁食12~18h后可诱发低血糖发作;禁食24h阳性率为85%;禁食48h阳性率为95%以上。禁食72小时为98%,增加运动诱发低血糖,尤其是血糖水平下降,而血浆胰岛素水平不下降,具有诊断意义。如经72小时禁食而仍未诱发低血糖者,可除外本病。此试验必须在严密观察下进行,并备好抢救措施,防止发生意外。 4.口服葡萄糖耐量试验(OGTT) 多次测定空腹血糖,而且<2.8mmol/L(50mg/dl),则对胰岛素瘤有重要诊断价值。一般认为在服糖后1小时呈早期低血糖症,或2~3h出现低血糖并一直呈低平曲线时,这是因为胰岛素分泌增多,使血糖迅速被转化和利用。胰岛素瘤或胰岛组织增生时,具有自主性分泌,可能时而多,时而少,甚至暂停止分泌时,使受抑制的正常B细胞功能尚未恢复,此时可能出现糖尿病曲线,必要时静脉内留置针头,30min取血标本1次,连续5小时。 5.胰岛素和胰岛素原测定 除空腹及发作时血糖低于2.2mmol/L(40mg/dl)外,可采用下列试验: (1)空腹发作时血浆胰岛素测定:正常人空腹静脉血浆胰岛素浓度,一般在5~20mU/L范畴内,很少超过30mU/L。但本病常有自主性分泌的高胰岛素血症,当病人于清晨空腹12~14h后约80%者可出现低血糖症并伴相对较高的血浆高胰岛素水平。对既有低血糖症又有高胰岛素血症的病人,血浆C肽测定有助于区分外源性胰岛素引起的人为的医源性低血糖症。胰岛素瘤95%患者C肽水平≥300pmol/L。然而低血糖症由于磺脲类药物引起者,不能用C肽测定排除。尿中这些药物的检测是必须的。但肥胖症、肢端肥大症、皮质醇增多症、妊娠后期、口服避孕药等可致高胰岛素血症。胰岛B细胞瘤性低血糖时,大多数胰岛素原水平升高,尤其是低血糖病人在测定胰岛素和C肽数据出现不一致时,测定胰岛素原是非常必要的,对鉴别内源性胰岛素和外源性胰岛素所致低血糖症是有诊断价值的。但不能仅仅胰岛素原升高,而做出低血糖症的诊断。 (2)胰岛素释放试验:以判断胰岛B细胞功能状态,可采用口服75g葡萄糖后做糖耐量试验,在每次测血糖水平同时取血测胰岛素水平。本病糖耐量曲线大都属低平,但胰岛素曲线相对较高,如各时点中其中1点高峰超过150mU/L则有助于本病的诊断。也可采用25g葡萄糖静脉注射法葡萄糖耐量试验,如曲线示胰岛素水平在各时点中其中1点高峰超过150mU/L,亦支持此病诊断。由于胰岛素瘤分泌胰岛素可以是间歇性的,可疑病人需要定期重新检查。各种疾病患者的糖耐量曲线可显著不同(图1)。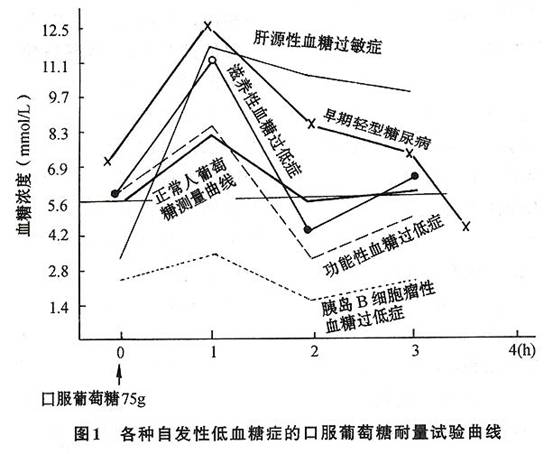 [收起]
定性诊断: 1.Whipple三联症 ①空腹时具有低血糖症状和体征;②血糖浓度在2.78mmol/L(50mg/dl)以下;③静脉注射葡萄糖后症状立即缓解。 2.国内总结出五联症 ①饥饿或劳累后突然发生低血糖;②空腹或发作时血糖<2.78mmol/L(50mg/dl)以下;③不能耐受禁食;④在良好的健康状况下发病;⑤口服或注射葡萄糖后症状迅速消失。这些传统的诊断方法和不具有特殊检查的基层医疗单位,目前还在应用,而且仍具有提示诊断的实用价值。 3.饥饿试验 临床症状不典型,空腹血糖>2.8mmol/L(50mg/dl)者方可做此试验。每4~6h测定1次血糖、胰...[详细]
[收起]
定性诊断: 1.Whipple三联症 ①空腹时具有低血糖症状和体征;②血糖浓度在2.78mmol/L(50mg/dl)以下;③静脉注射葡萄糖后症状立即缓解。 2.国内总结出五联症 ①饥饿或劳累后突然发生低血糖;②空腹或发作时血糖<2.78mmol/L(50mg/dl)以下;③不能耐受禁食;④在良好的健康状况下发病;⑤口服或注射葡萄糖后症状迅速消失。这些传统的诊断方法和不具有特殊检查的基层医疗单位,目前还在应用,而且仍具有提示诊断的实用价值。 3.饥饿试验 临床症状不典型,空腹血糖>2.8mmol/L(50mg/dl)者方可做此试验。每4~6h测定1次血糖、胰...[详细]
1.医学影像学诊断。在定位诊断之前,应在生化诊断重复评价之后,进一步证实是必要的。 B超检查:虽然安全,但因肿瘤体积小,定位不到50%,在手术探查时可采用术中超声检查有助进一步诊断。开腹术中用超声探针直接对准胰腺能更好地区别肿瘤及正常组织;CT,MRI检查相对诊断率较高; CT与MRI:对于直径大于2cm的胰岛素瘤,CT的检出率可达60%以上,对于直径小于2cm的肿瘤,虽然CT的定位能力比B超略强,但其敏感性仍只有7%~25%;敏感性的高低与机型和检查方法有关。用CT检查胰岛素瘤时必须增强扫描,而且尽可能采用增强后的动态扫描,只有这样才可能使一些小的胰岛素瘤因明显的强化而被检出。虽然CT的检出率并不高,但由于属非创伤性检查,而且能同时发现多发病变和肝转移,故是目前胰岛素瘤手术前定位最常用的方法之一。就目前临床上的比较表明,MRI对胰岛素瘤的定位能力尚不如CT,其敏感性为20%~50%;对肝转移的检出率也不及CT,故一般不用MRI做术前定位检查。选择性功能造影对定位有帮助,但此方法有血管损伤;腹腔血管造影缺乏敏感性。 2.选择性经皮肝静脉取血样与血浆胰岛素测定相结合,通过胰岛素梯度变化对明确胰头、体、尾局部的高胰岛素血症已被临床应用。①必须具有选择静脉导管插入手术的经验。②术后使腹腔内出血、感染、胆汁泻漏的发病率高。③对有些不常见病例,如多发性腺瘤伴增生,用这种方法尚不能确切定位。在脾及门静脉系统取样时,由于该处血流速度快,血样被稀释,造成血浆胰岛素低的阴性结果。④取样前使用抑制胰岛素分泌的药物至少停药24小时,才能使病人低血糖再发。 3.内镜式超声显像技术(endoscopic ultrasonography)。这一技术可以是手术前最好的显像技术,大约可以确诊95%的胰腺内胰岛细胞瘤,但它需要相当熟练的操作技术人员。胰腺放射性核素扫描、内镜逆行胰胆管造影、数字减影等技术均有助于此瘤的诊断。 4.最近,用标记125Ⅰ-酪氨酸复合物的8肽做为扫描药物,定位胰岛细胞瘤及其转移灶,发现其具有特殊的生长抑素受体。这种方法在术前对肿瘤定位可能有帮助。[收起]
1.医学影像学诊断。在定位诊断之前,应在生化诊断重复评价之后,进一步证实是必要的。 B超检查:虽然安全,但因肿瘤体积小,定位不到50%,在手术探查时可采用术中超声检查有助进一步诊断。开腹术中用超声探针直接对准胰腺能更好地区别肿瘤及正常组织;CT,MRI检查相对诊断率较高; CT与MRI:对于直径大于2cm的胰岛素瘤,CT的检出率可达60%以上,对于直径小于2cm的肿瘤,虽然CT的定位能力比B超略强,但其敏感性仍只有7%~25%;敏感性的高低与机型和检查方法有关。用CT检查胰岛素瘤时必须增强扫描,而且尽可能采用增强后的动态扫描,只有这样才可能使一些小的胰岛素瘤因明显的强化而被检出。虽然...[详细]
1.空腹及发作时低血糖 低血糖的典型表现为Whipple三联症: (1)空腹和运动可诱发低血糖的发生。 (2)发作时血糖低于2.8mmol/L(50mg/dl)。 (3)供糖后低血糖反应很快减轻或消失。 2.胰岛素和C肽不适当分泌过多 正常人空腹胰岛素在172pmol/L(24μU/ml)以下,胰岛素瘤患者超过正常。一般采用胰岛素释放指数作为诊断指标。 (1)胰岛素释放指数=[血浆胰岛素(μU/ml)]/[血浆葡萄糖(mg/dl)],正常人<0.3,胰岛素瘤患者>0.4,可在1.0以上。 (2)胰岛素释放修正指数=[血浆胰岛素(μU/ml)×100]/[血浆葡萄糖-30(mg/dl)],正常人<50μU/mg,>85μU/mg提示本病。 (3)C肽测定:血糖、胰岛素测定可同步进行(有条件或必要时检查)。 3.饥饿试验(禁食试验) 必要时进行。胰岛B细胞瘤患者禁食12~18小时后,约有2/3的病例血糖可降至3.3mmol/L以下,24~36h后绝大部分患者发生低血糖症(血糖<2.8mmol/L,而胰岛素水平不下降)。如禁食72小时不发生低血糖症者,可排除本病。 此试验应在医生监护下进行,一旦出现低血糖症状应立即取血分别测血糖和胰岛素,同时给患者进食或注射葡萄糖并终止试验。 4.刺激试验 (1)葡萄糖刺激胰岛素释放试验(行4小时OGTT,同时测定血糖和胰岛素),如胰岛素高峰超过150μU/ml为阳性。 (2)甲苯磺丁脲(D860)刺激试验,胰高糖素试验,可刺激胰岛素大量分泌而诱发低血糖,对病人比较危险,应严格掌握适应证,并在医生监护下进行。 (3)C肽抑制试验:要时进行(略)。 5.定位检查 (1)影像检查:超声和CT、MRI有助于肿瘤的定位诊断;但大部分肿瘤的瘤体较小(直径5.5~10mm),可采用选择性腹腔动脉血管造影来进行术前定位。有条件可经皮肝穿刺插管做胰腺分段取血,测定胰岛素和C肽等。 (2)对疑有多发性内分泌腺瘤病患者,应做相应部位的定位检查及相关的实验室生化检查和激素测定。 6.除外其他原因引起的低血糖 根据病史、症状、体征、实验室检查,与功能性低血糖、严重肝脏病变、其他部位癌肿及药物引起的低血糖鉴别。[收起]
1.空腹及发作时低血糖 低血糖的典型表现为Whipple三联症: (1)空腹和运动可诱发低血糖的发生。 (2)发作时血糖低于2.8mmol/L(50mg/dl)。 (3)供糖后低血糖反应很快减轻或消失。 2.胰岛素和C肽不适当分泌过多 正常人空腹胰岛素在172pmol/L(24μU/ml)以下,胰岛素瘤患者超过正常。一般采用胰岛素释放指数作为诊断指标。 (1)胰岛素释放指数=[血浆胰岛素(μU/ml)]/[血浆葡萄糖(mg/dl)],正常人<0.3,胰岛素瘤患者>0.4,可在1.0以上。 (2)胰岛素释放修正指数=[血浆胰岛素(μ...[详细]
1.一般治疗 早期应用药物和饮食相结合的方法,对减轻一些病人的症状是有效的。尤其在晚间不应限制糖类吸收较慢的食物,如面包、土豆、大米较好。当低血糖发作时,用快速吸收的糖类,例如水果汁或蔗糖等。病情严重的,难治性低血糖病人,可持续静脉输入葡萄糖的治疗方法。 2.胰岛细胞瘤的外科治疗 Mayo临床组对154个病人做了手术,使85%病人手术成功,病死率为5.4%,在一些未发现明确肿瘤的病人,进行胰体尾盲切成功率明显下降,仅50%的患者病情缓解,还有部分病人未发现有原发灶或转移灶,或因为肿瘤太小而暂不手术切除也有。在成功手术的病例中可以观察到在手术过程中血浆葡萄糖水平升高。尽管对手术的反应多种多样,其他因素也可改变葡萄糖水平。 3.胰岛细胞瘤的非手术治疗 临床最多用的口服药为二氮嗪(diazoxide)是胰岛素分泌的抑制剂,能改善高胰岛素血症的症状。剂量范围100~200mg/次,1~2次/d,口服,维持期用量较开始治疗量逐渐减少。二氮嗪可引起水钠潴留,导致水肿,所以有心脑功能不全的病人应慎用,必要时可与利尿药合用。偶发副作用包括:厌食、心律失常、多毛。总的来说,此药比较安全,常用于特定及待手术前病人的治疗方法。也用于不适于手术及恶性肿瘤转移的病人 4.辅助治疗 药物包括肾上腺皮质类固醇、钙离子拮抗药,包括维拉帕米(异搏定)和硫氮革酮等。生长抑素是胰岛素分泌较强的抑制剂,但半衰期短,不能成为临床有效的药物。最近证明,用长效生长抑素类似物8肽,对某些产生激素的肿瘤的应用,已成为胰岛素瘤药物治疗的有效替代物。由于8肽有90~120min的半衰期,1天几次皮下注射,对其引起激素的分泌有稳定的作用。但是,惟一长期应用此药抑制胰岛素分泌是困难的。它同二氮嗪合用可起到协同治疗作用,或用做因大剂量二氮嗪产生不可缓解副作用的二线药物。 5.恶性胰岛细胞瘤治疗 对高龄、体弱者不能手术的恶性胰岛细胞瘤病人,可采用链佐星素,对B细胞有溶解特性。此药可以减少低血糖症发作的频率,使肿瘤变小及病人存活时间延长。然而这种药有显著的毒性,当全身给药时,会产生短暂的恶心、呕吐、肾小球损伤和肝毒性病变。其次对恶性胰岛细胞瘤的治疗,可试用氟尿嘧啶、普卡霉素、多柔比星、干扰素α等,均不十分理想。[收起]
1.一般治疗 早期应用药物和饮食相结合的方法,对减轻一些病人的症状是有效的。尤其在晚间不应限制糖类吸收较慢的食物,如面包、土豆、大米较好。当低血糖发作时,用快速吸收的糖类,例如水果汁或蔗糖等。病情严重的,难治性低血糖病人,可持续静脉输入葡萄糖的治疗方法。 2.胰岛细胞瘤的外科治疗 Mayo临床组对154个病人做了手术,使85%病人手术成功,病死率为5.4%,在一些未发现明确肿瘤的病人,进行胰体尾盲切成功率明显下降,仅50%的患者病情缓解,还有部分病人未发现有原发灶或转移灶,或因为肿瘤太小而暂不手术切除也有。在成功手术的病例中可以观察到在手术过程中血浆葡萄糖水平升高。尽管对手术的反...[详细]
单发性肿瘤术后疗效良好,但因长期低血糖所致的精神、神经症状则不易恢复。


 浙公网安备
33010902000463号
浙公网安备
33010902000463号