前列腺增生症(BPH),旧称前列腺肥大,是老年男子常见疾病之一,为前列腺的 一种良性病变。其发病原因与人体内雄激素与雌激素的平衡失调有关。病变起源于后尿道黏膜下的中叶或侧叶的腺组织、结缔组织及平滑肌组织,形成混合性圆球状结节。以两侧叶和中叶增生为明显,突入膀胱或尿道内,压迫膀胱颈部或尿道,引起下尿路梗阻。前列腺增生引起梗阻时,膀胱逼尿肌增厚,黏膜出现小梁、小室和憩室。长期的排尿困难使膀胱高度扩张,膀胱壁变薄,膀胱内压增高,输尿管末端丧失其活瓣作用,产生膀胱输尿管反流。梗阻和反流可引起肾积水和肾功能损害。还可并发结石、感染、肿瘤等。
前列腺位于直肠前,形似栗子,底部紧贴膀胱颈部,包绕着后尿道。正常成年男性前列腺底部横径4cm,纵径3cm,前后径2cm,重20g,是男性最大的附属性腺。它分泌一种乳白色浆性液体,是精液的组成部分,内含有钠、钾、钙、氯、锌、镁、碳酸氢钠、柠檬酸盐、蛋白质和淀粉,还有酸性磷酸酶和前列腺特异性抗原。当前列腺发生癌变,它们在血清中含量则明显上升。前列腺分泌液为碱性液体,使精液pH值达7.3。可缓冲阴道酸性环境,适合精子的生存和活动,有利于受孕。 前列腺大小随年龄变化,幼儿时极小,腺组织不发达,主要由平滑肌及结缔组织构成;成熟期前列腺急剧增长,特别是腺组织;到老年又逐渐退化,腺组织萎缩。老年人产生前列腺增生则是病理现象。 前列腺可分为五叶,即前叶、中叶、后叶和两侧叶。和前列腺增生症关系密切的是中叶和两侧叶。中叶增生常突入膀胱颈部,阻塞尿道内口引起排尿困难。两侧叶紧贴尿道侧壁,它的增生可以压迫、延长、扭曲尿道,导致排尿困难。因其紧贴肛提肌前面,肛指检查容易摸到,为医师提供检查和发现前列腺病变的一个途径。 目前,前列腺增生症的病因仍不十分明了。概括地说,老年男性体内性激素,包括雄性素和雌性激素代谢失平衡是导致前列腺良性增生的病因。但具体环节和机制,虽经多年基础和临床研究,目前仍不十分明确。 发生前列腺增生,一定有2个必备的条件:一是高龄,二是存在有功能的睾丸。早在90年前就有人指出被阉割的男性不会出现前列腺增生。[收起]
前列腺位于直肠前,形似栗子,底部紧贴膀胱颈部,包绕着后尿道。正常成年男性前列腺底部横径4cm,纵径3cm,前后径2cm,重20g,是男性最大的附属性腺。它分泌一种乳白色浆性液体,是精液的组成部分,内含有钠、钾、钙、氯、锌、镁、碳酸氢钠、柠檬酸盐、蛋白质和淀粉,还有酸性磷酸酶和前列腺特异性抗原。当前列腺发生癌变,它们在血清中含量则明显上升。前列腺分泌液为碱性液体,使精液pH值达7.3。可缓冲阴道酸性环境,适合精子的生存和活动,有利于受孕。 前列腺大小随年龄变化,幼儿时极小,腺组织不发达,主要由平滑肌及结缔组织构成;成熟期前列腺急剧增长,特别是腺组织;到老年又逐渐退化,腺组织萎缩。老年人...[详细]
1.前列腺的病理改变 正常的前列腺分为内外层:内层为围绕尿道的尿道黏膜及黏膜下腺又称移行带,外层为周边带,两层之间有纤维膜分隔。前列腺发生增多改变时,首先在前列腺段尿道黏膜下腺体区域内出现多个中心的纤维肌肉结节及基质增生,进而才有腺上皮增生。病理可分为腺型结节和基质结节两种,这种结节若出现在无腺体区,则形成基质结节;然后刺激其邻近的上皮细胞增殖并侵入增生的结节内,形成基质腺瘤。增生组织将真正的前列腺组织向外周压迫,被挤压的组织发生退行性变,转变为纤维组织,形成灰白色坚硬假膜——外科包膜。 (1)病理分型:有人将增生的不同组织成分分为5型:纤维肌肉增生、肌肉增生、纤维腺瘤样增生、纤维肌肉腺瘤样增生和基质增生。其中基质增生是前列腺增生的重要特征。 (2)结构组成变化:前列腺增生时,间质所占比例(约60%)较正常前列腺(约45%)明显增加的同时,间质的结构成分也发生变化,平滑肌占间质的面积百分比明显高于正常前列腺,而上皮增生以基底细胞的增生肥大为特点,基底细胞由正常扁平变为立方和矮柱状。平滑肌细胞粗大、密集,弥漫地分布于间质中,核形态未有明显异常变化,但腺上皮细胞DNA及RNA的活力均增加,而老年前列腺增生症组织的主要特征则呈现出血管成分的下降。 (3)与症状相关的病理变化:前列腺增生症的症状与以下3方面的变化有关:①逼尿肌的病变:动物试验证明,梗阻发生以后,膀胱逼尿肌发生显著变化,逼尿肌内的神经末梢减少,即部分去神经现象,膀胱体积增大,但肌肉的收缩强度相对减弱,乙酰胆碱酯酶的活性显著降低。②前列腺动力因素:人类的前列腺含有较多的α1-AR受体,98%均存在于腺基质内,人类前列腺肌细胞可通过这种受体刺激平滑肌收缩张力增加,引起膀胱出口部梗阻。③前列腺静力因素:即前列腺体积的逐渐增大对膀胱颈造成压迫而出现梗阻症状。 前列腺增生时前列腺腺体、结缔组织和平滑肌组织逐渐增生,可形成多发性结节,这些组织学过程开始于尿道周围的前列腺等组织,然后向前列腺外层扩展。这些结节不断增长,将周围腺组织压迫形成前列腺假包膜,其厚度为2~5mm,质白而且坚实,具有弹性。 2.尿道及膀胱的改变 前列腺增生症病理生理变化的根本原因是膀胱流出通道梗阻,在此基础上发生膀胱功能异常、上尿路扩张及肾功能损害。 (1)膀胱流出通道梗阻:前列腺增生症首先引起膀胱流出道梗阻。膀胱流出道梗阻有因前列腺增生造成尿道横切面积下降和尿道延长所致的机械性梗阻;前列腺部尿道、前列腺组织和前列腺包膜的张力增高所致的动力性梗阻。增生的前列腺组织中,平滑肌组织和明显增生α受体是影响这种张力的主要因素。 (2)膀胱功能异常:表现为不稳定膀胱、膀胱无力和低顺应性膀胱。52%~82%的BPH出现不稳定性膀胱。不稳定性膀胱是引起尿频、尿急、紧迫性尿失禁的主要原因。膀胱逼尿肌无力、收缩功能下降,也可致排尿困难、术后恢复差。 前列腺增生性结节可拉长、扭曲、压迫后尿道,中叶增生结节甚至突入膀胱颈造成梗阻,导致排尿困难。若前列腺仅向外周增生扩展,不压迫阻塞尿道和膀胱颈,则不引起排尿困难。所以临床上可以见到有些老年男性前列腺明显增大,但排尿自如。临床上还发现前列腺增生程度与排尿困难症状不成比例。因此造成前列腺增生患者排尿困难不止前列腺增生一个因素。现在研究已明确排尿困难还和前列腺包膜张力及膀胱颈部、前列腺、尿道平滑肌紧张度密切相关。张力和紧张度增高,排尿困难症状加剧。这些部位的张力随交感神经兴奋性增加而增加,而交感神经兴奋性受这些部位丰富的α1受体调节的。所以不难解释焦虑、紧张、寒冷等交感神经兴奋会加剧前列腺增生患者排尿困难,而α1受体阻滞药会缓解这些患者的排尿困难症状。除此之外,排尿困难还和膀胱逼尿肌的顺应性和协同性有关。实验证实,任何使尿流减弱的慢性疾病都会对膀胱有影响,一般以膀胱全层增厚(上皮细胞、平滑肌结缔组织及浆膜均受影响)、顺应性和协同性降低为表现。 前列腺增生不断进展,排尿困难加剧,膀胱逼尿肌因长期过分逼尿,最终导致损害,膀胱壁由初起的代偿增高,到最终膀胱壁变薄,布满小梁小室,甚至出现膀胱憩室,更加剧了排尿障碍。 3.上尿路的病理改变 大量残余尿[收起]
1.前列腺的病理改变 正常的前列腺分为内外层:内层为围绕尿道的尿道黏膜及黏膜下腺又称移行带,外层为周边带,两层之间有纤维膜分隔。前列腺发生增多改变时,首先在前列腺段尿道黏膜下腺体区域内出现多个中心的纤维肌肉结节及基质增生,进而才有腺上皮增生。病理可分为腺型结节和基质结节两种,这种结节若出现在无腺体区,则形成基质结节;然后刺激其邻近的上皮细胞增殖并侵入增生的结节内,形成基质腺瘤。增生组织将真正的前列腺组织向外周压迫,被挤压的组织发生退行性变,转变为纤维组织,形成灰白色坚硬假膜——外科包膜。 (1)病理分型:有人将增生的不同组织成分分为5型:纤维肌肉增生、肌肉增生、纤维腺瘤样增生、纤维...[详细]
1.尿频 尿频为最早表现,首先为夜间尿频,随后白天也出现尿频。后期膀胱逼尿肌失代偿后剩余尿增多,膀胱有效容量减少,也使尿频更加严重。 2.排尿困难 进行性排尿困难为该病的显著特点,表现为排尿起始延缓、尿线变细、射程缩短、尿后滴沥等。 3.血尿 前列腺黏膜上毛细血管充血及小血管扩张,并受到膀胱充盈、收缩的牵拉而破裂出血。合并膀胱肿瘤时也会出现血尿。 4.国际前列腺症状评分(IPSS) 询问患者有关排尿的7个问题,根据症状严重程度对每个问题进行评分(0~5分),总分为0~35分(无症状至非常严重的症状)。其中0~7分为轻度症状;8~19分为中度症状;20~35分为重度症状。尽管IPSS分析力图使症状改变程度得以量化,但仍会受到主观因素的影响。 体格检查:急性尿潴留时,下腹部膨隆。耻骨上区触及充盈的膀胱。直肠指检,前列腺增大、表面光滑,富于弹性,中央沟变浅或消失。可按照腺体增大的程度把前列腺增生分成3度。Ⅰ度肿大:前列腺较正常增大1.5~2倍,中央沟变浅,突入直肠的距离为1~2cm;Ⅱ度肿大:腺体呈中度肿大,大于正常2~3倍,中央沟消失或略突出,突入直肠2~3cm;Ⅲ度肿大:腺体肿大严重,突入直肠超过3cm,中央沟明显突出,检查时手指不能触及上缘(表1)。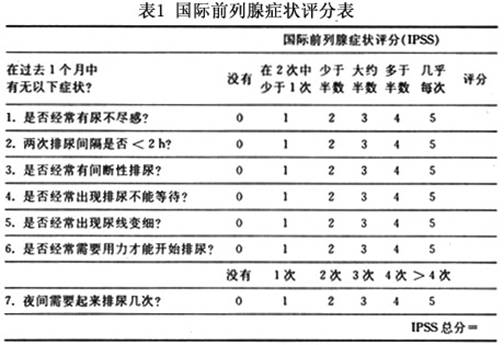 [收起]
1.尿频 尿频为最早表现,首先为夜间尿频,随后白天也出现尿频。后期膀胱逼尿肌失代偿后剩余尿增多,膀胱有效容量减少,也使尿频更加严重。 2.排尿困难 进行性排尿困难为该病的显著特点,表现为排尿起始延缓、尿线变细、射程缩短、尿后滴沥等。 3.血尿 前列腺黏膜上毛细血管充血及小血管扩张,并受到膀胱充盈、收缩的牵拉而破裂出血。合并膀胱肿瘤时也会出现血尿。 4.国际前列腺症状评分(IPSS) 询问患者有关排尿的7个问题,根据症状严重程度对每个问题进行评分(0~5分),总分为0~35分(无症状至非常严重的症状)。其中0~7分为轻度症状;8~19分为中度症状;20~35...[详细]
[收起]
1.尿频 尿频为最早表现,首先为夜间尿频,随后白天也出现尿频。后期膀胱逼尿肌失代偿后剩余尿增多,膀胱有效容量减少,也使尿频更加严重。 2.排尿困难 进行性排尿困难为该病的显著特点,表现为排尿起始延缓、尿线变细、射程缩短、尿后滴沥等。 3.血尿 前列腺黏膜上毛细血管充血及小血管扩张,并受到膀胱充盈、收缩的牵拉而破裂出血。合并膀胱肿瘤时也会出现血尿。 4.国际前列腺症状评分(IPSS) 询问患者有关排尿的7个问题,根据症状严重程度对每个问题进行评分(0~5分),总分为0~35分(无症状至非常严重的症状)。其中0~7分为轻度症状;8~19分为中度症状;20~35...[详细]
前列腺增生的并发症有: 1.尿路感染 尿流梗阻是引起感染的先决条件,故前列腺增生压迫易发生膀胱颈、后尿道及膀胱炎症。 2.急性尿潴留、血尿、膀胱结石、肾积水、肾性高血压和肾功能不全。 3.痔疮、脱肛 因排尿困难,腹压长期增加,故易引起痔疮和脱肛等并发症。 4.其他 当前列腺增生引起排尿困难时,有高血压病史者易并发脑血管意外及心力衰竭,应引起重视。当前列腺增生梗阻引起肾及输尿管明显积水时,可触到肿大的肾脏并有压痛。膀胱充盈时,下腹正中可摸到囊性包块。有时腰部的包块可能是肾周围炎性浸润或肾周围脓肿。
[收起]
前列腺增生的并发症有: 1.尿路感染 尿流梗阻是引起感染的先决条件,故前列腺增生压迫易发生膀胱颈、后尿道及膀胱炎症。 2.急性尿潴留、血尿、膀胱结石、肾积水、肾性高血压和肾功能不全。 3.痔疮、脱肛 因排尿困难,腹压长期增加,故易引起痔疮和脱肛等并发症。 4.其他 当前列腺增生引起排尿困难时,有高血压病史者易并发脑血管意外及心力衰竭,应引起重视。当前列腺增生梗阻引起肾及输尿管明显积水时,可触到肿大的肾脏并有压痛。膀胱充盈时,下腹正中可摸到囊性包块。有时腰部的包块可能是肾周围炎性浸润或肾周围脓肿。...[详细]
由于长期尿潴留影响肾功能时,肌酐、尿素氮升高,合并尿路感染时,尿常规检查有红细胞、脓细胞。 PSA测定:BPH时PSA虽可增高,但测定PSA的意义不在于诊断BPH,而在于早期发现前列腺癌。结合游离PSA、直肠指检、B超可发现大多数前列腺癌。
1.影像学检查 (1)X线:IVU或膀胱尿道造影时于前后位及排尿状态下摄片,可见膀胱底部抬高,有弧形密度减低阴影,后尿道长度增加。如合并憩室、肿瘤、结石可显示充盈缺损。晚期IVU可显示膀胱输尿管反流、肾积水或肾显影不佳甚至不显影。 (2)B超:有经直肠和经腹部超声两种方法,以经直肠B超为佳。可测定腺体大小、剩余尿,并可根据声像图排除前列腺癌。 2.膀胱镜检查 可见膀胱颈部突出隆起,尿道内口变形。膀胱壁形成小梁、小室甚至憩室。如合并膀胱结石、膀胱肿瘤也可一并诊断。该方法不作为常规检查,仅在有指征时进行。 3.尿动力学检查 为无创性检查,测定时膀胱容量应>150ml。主要指标有:最大尿流率(Qmax,正常>15ml/s)、膀胱容量(bladder capacity,正常男性350~750ml,女性250~550ml)、逼尿肌收缩力等,对前列腺增生症的治疗选择及预后判断有重要意义。 4.剩余尿量测定 病人排尿后,插入导尿管,收集膀胱内尿液,测定其容量即为膀胱残余尿量。亦可用超声波测定其排尿后膀胱容量,计算出残余尿量。正常<50ml。前列腺增生时,剩余尿量常增加。[收起]
1.影像学检查 (1)X线:IVU或膀胱尿道造影时于前后位及排尿状态下摄片,可见膀胱底部抬高,有弧形密度减低阴影,后尿道长度增加。如合并憩室、肿瘤、结石可显示充盈缺损。晚期IVU可显示膀胱输尿管反流、肾积水或肾显影不佳甚至不显影。 (2)B超:有经直肠和经腹部超声两种方法,以经直肠B超为佳。可测定腺体大小、剩余尿,并可根据声像图排除前列腺癌。 2.膀胱镜检查 可见膀胱颈部突出隆起,尿道内口变形。膀胱壁形成小梁、小室甚至憩室。如合并膀胱结石、膀胱肿瘤也可一并诊断。该方法不作为常规检查,仅在有指征时进行。 3.尿动力学检查 为无创性检查,测定时膀胱容量应...[详细]
良性前列腺增生症是老年男性的常见病,由多种病因引起,激素、生长因子、基质与上皮间的相互作用。诊断主要根据症状及IPSS评分、直肠指检、B超和尿动力学检查。压力-流率测定是诊断膀胱出口梗阻的金标准。
BPH患者一经诊断和评估,医生就应该告知患者有几种不同的治疗方法可供选择。患者也应该同医生商讨,听取医生的指导来选择效果好、不良反应少的治疗方法。 个体化的治疗方法应该推荐给患者。症状轻的患者(症状评分0~7分)只需等待观察。Mc Connell等指出:那些出现顽固性尿潴留(至少有1次拔管后再发尿潴留)、反复UTI、肉眼血尿、合并膀胱结石以及出现肾功能不全和巨大膀胱憩室的患者均为绝对手术指征。 1.等待观察 关于BPH自然病程的研究报道并不多。病程进展和出现并发症的危险性尚不确定。毫无疑问,对于出现症状的BPH患者,病情发展有时不可避免,但一部分患者的症状有可能自动缓解或消失。 对BPH自然病程的回顾性研究容易出现偏差,这与病例选择和随访类型及程度有关,而前瞻性研究的报道很少。选择等待观察并不意味着放任病情发展,消极等待。每年应进行1次全面评估,包括IPSS、DRE、尿常规、肾功能测定、尿动力学检查、B超及必要的影像学检查。有疑问时测定血清PSA水平,警惕前列腺癌(Pca)的发生。对一系列患者观察2~2.5年不治疗,有33%~60%症状改善,许多患者病情稳定,30%~45%患者需手术治疗。另一组112例BPH患者约38%需要前列腺切除,而945例无LUTS者,只有8%需手术。最能预测手术结果的是前列腺体积和Qmax的变化。年龄的手术风险50岁约10%,70岁约50%。 如上所述,观察等待适用于轻度症状患者(评分0~7)。中重度症状患者如果坚持的话也可一试,但最佳随访周期和治疗干预时机尚无定论。 2.药物治疗 (1)α受体阻滞药:人类的前列腺和膀胱基底部都含有α1肾上腺素能受体,Forray等指出前列腺对相应的激动剂有收缩反应性。前列腺和膀胱颈的收缩主要通过α1受体亚型来调节。α受体阻滞药可以不同程度地减轻和改善部分患者的主观和客观症状。根据受体选择性和其半衰期,α受体阻滞药可以分成几种类型。 酚苄明和哌唑嗪是非选择性的α受体阻滞药,它们在缓解症状方面有较好的疗效。但酚苄明因其不良反应大,并且缺乏选择性而不再提倡使用。哌唑嗪的剂量控制很重要,大剂量应用并不会提高疗效,反而会增加不良反应。常见的不良反应有直立性低血压、眩晕、疲劳、逆行性射精、鼻黏膜充血和头痛。 长效α受体阻滞药每天只需服用1次,但仍须严格控制剂量。特拉唑嗪(Terazosin)起始剂量为每天1mg,连用3天,然后加至每天2mg,再连用11天,以后每天5mg。必要的话可以加至每天10mg。国内推荐剂量为每天2mg,一般不超过4mg。多沙唑嗪(Doxazosin)开始为每天1mg,连用7天之后加至每天2mg,再连用7天,以后每天4mg,其不良反应同哌唑嗪。应用控释的多沙唑嗪(可多华)可避免首剂效应,该药作用持久,不良反应小。 α受体阻滞药研究的进展是对α1受体亚型的确定。作用部位定位于前列腺和膀胱颈的选择性α1A受体阻滞药,其全身性不良反应(如直立性低血压、眩晕、疲劳、鼻黏膜炎和头痛)明显减少。这样就避免了烦琐的剂量控制。其代表药物为坦洛新(tamsulosin),每天服用0.4mg即可,必要时可加至每天0.8mg。国内多采用0.2mg/d的服用方法。新型α1a受体阻滞药萘哌地尔具有α1A、α1D两种受体亚型的双重阻滞作用,既有降低平滑肌张力缓解动力性梗阻的作用,又能够阻滞膀胱逼尿肌的αlD受体亚型、稳定膀胱逼尿肌、缓解储尿症状的作用,萘哌地尔每天服用25mg,体位性低血压的发生率极低。 Roehrborn等将特拉唑嗪、多沙唑嗪、坦洛新分别与安慰剂进行随机双盲对照实验,结果表明这几种代表药物安全有效。有关α受体阻滞药的各种实验目前还在进行中。 (2)5α-还原酶抑制剂:非那雄胺是一种5α-还原酶抑制剂,它可以阻止T向DHT转化。这类药物主要作用于前列腺上皮,可以缩小前列腺体积和改善症状。但达到最佳疗效(前列腺体积缩小20%)至少需要6个月时间。 Gormley等通过非那雄胺与安慰剂的几个随机双盲对照研究证明非那m[收起]
BPH患者一经诊断和评估,医生就应该告知患者有几种不同的治疗方法可供选择。患者也应该同医生商讨,听取医生的指导来选择效果好、不良反应少的治疗方法。 个体化的治疗方法应该推荐给患者。症状轻的患者(症状评分0~7分)只需等待观察。Mc Connell等指出:那些出现顽固性尿潴留(至少有1次拔管后再发尿潴留)、反复UTI、肉眼血尿、合并膀胱结石以及出现肾功能不全和巨大膀胱憩室的患者均为绝对手术指征。 1.等待观察 关于BPH自然病程的研究报道并不多。病程进展和出现并发症的危险性尚不确定。毫无疑问,对于出现症状的BPH患者,病情发展有时不可避免,但一部分患者的症状有可能自动缓解或...[详细]
良性前列腺增生症一般经过治疗,预后良好。如不治疗,严重影响生活质量,慢性下尿路梗阻可致肾功能衰竭而威胁生命。
年龄是前列腺增生发病的基本条件之一。40岁对于人的发育来说是个重要的转折点,正如。素问.阴阳应象大论〃中所说:“年四十,而阴气自半矣,起居衰矣”。说明40岁以后,人的各组织器官在开始走下坡路,譬如人的前列腺组织中间质成分相对比上皮组织更活跃,发生前列腺增生时,主要表现为间质增生。虽然人们对前列腺增生病因尚未彻底明了,但以下措施对减轻病情及推迟该病的发生仍有一定的价值。 饮食应以清淡、易消化者为佳,多吃蔬菜水果,少食辛辣刺激之品,少饮或戒酒以减少前列腺充血的机会。切忌长时间憋尿,以免损害逼尿肌功能。尽可能少骑自行车,减少对前列腺部位的压迫以免加重病情。及时治疗泌尿生殖系统感染,积极预防尿潴留的发生。 对于性生活,既不纵欲,亦不禁欲,可据年龄和健康状况而定。应保持心情舒畅,避免忧思恼怒,切忌过度劳累。适度进行体育活动,有助于增强机体抵抗力,并可改善前列腺局部的血液循环。目前,前列腺增生的预防分3级: 1.一级预防?即在没有前列腺病的人群中,大力开展健康教育,动员全社会都来关注男性健康。而关注男性健康应从前列腺开始,要提高广大群众对前列腺健康重要性的认识。“前列腺病难治,但可以治好,也不可怕,可怕的是整个社会对这个潜在威胁的漠然和无知。”当然,健康教育应贯穿在整个前列腺病防治的过程中,无病预防,有病促进康复。 2.二级预防?即在有了前列腺疾病后应尽可能的早治疗,彻底治疗,不留后遗症和并发症。 3.三级预防?即在疾病已经发生器质性变化后如何维护它的功能,如前列腺已经Ⅱ度肥大了,说用药可以把它消除掉并恢复正常大,那是不现实的。但应该帮助它恢复排尿的功能,做到不阻不憋,顺畅自然,维护正常肾功能。[收起]
年龄是前列腺增生发病的基本条件之一。40岁对于人的发育来说是个重要的转折点,正如。素问.阴阳应象大论〃中所说:“年四十,而阴气自半矣,起居衰矣”。说明40岁以后,人的各组织器官在开始走下坡路,譬如人的前列腺组织中间质成分相对比上皮组织更活跃,发生前列腺增生时,主要表现为间质增生。虽然人们对前列腺增生病因尚未彻底明了,但以下措施对减轻病情及推迟该病的发生仍有一定的价值。 饮食应以清淡、易消化者为佳,多吃蔬菜水果,少食辛辣刺激之品,少饮或戒酒以减少前列腺充血的机会。切忌长时间憋尿,以免损害逼尿肌功能。尽可能少骑自行车,减少对前列腺部位的压迫以免加重病情。及时治疗泌尿生殖系统感染,积极预防...[详细]



 浙公网安备
33010902000463号
浙公网安备
33010902000463号



