-
科室:
关节外科
-
别名:
congenital pseudarthrosis of tibia
-
症状:
骨硬化
-
发病部位:
暂无
-
多发人群:
暂无
-
相关疾病:
暂无
先天性胫骨假关节是先天性胫骨形成不良或失败的总称,有多种特定的类型,各型有其独立的病理、病程和预后。多见于胫骨中下1/3交界处,男性发病率略高于女性,多为单侧,同侧腓骨也可累及。少数患者有遗传史。
发病原因不明,很多学者认为此症与软组织内及骨内的神经纤维瘤有密切的关系。其他的假设有局部血运障碍、子宫内损伤、产伤骨折、全身性代谢紊乱、血管异常等,但都未能证实。
很多学者认为先天性胫骨假关节与神经纤维瘤病有关,因患者可同时在皮肤上有典型的神经纤维瘤性皮下结节。这些成纤维细胞性团块是由于该区域内神经径路的改变,产生生长异常。假关节处往往有增厚的骨膜和很厚的纤维组织袖。McElvenny认为,这种错构瘤性的增殖软组织将阻碍骨的形成和正常骨痂的生长,厚的纤维环卡压骨组织,减少其血液供应,引起骨萎缩。按Boyd的病理观察,认为Ⅱ型的病理变化是一种侵袭性的溶骨性纤维瘤病,患者年龄越小,其侵袭性越大,随着年龄的增长,其侵袭性也减小,及至骨骺板闭合,这种纤维瘤病也丧失其侵袭性。所以,在整个生长年龄中,即使出现骨性连接,也还会出现假关节,因此在青春期以前不要轻易作出治愈的结论。[收起]
很多学者认为先天性胫骨假关节与神经纤维瘤病有关,因患者可同时在皮肤上有典型的神经纤维瘤性皮下结节。这些成纤维细胞性团块是由于该区域内神经径路的改变,产生生长异常。假关节处往往有增厚的骨膜和很厚的纤维组织袖。McElvenny认为,这种错构瘤性的增殖软组织将阻碍骨的形成和正常骨痂的生长,厚的纤维环卡压骨组织,减少其血液供应,引起骨萎缩。按Boyd的病理观察,认为Ⅱ型的病理变化是一种侵袭性的溶骨性纤维瘤病,患者年龄越小,其侵袭性越大,随着年龄的增长,其侵袭性也减小,及至骨骺板闭合,这种纤维瘤病也丧失其侵袭性。所以,在整个生长年龄中,即使出现骨性连接,也还会出现假关节,因此在青春期以前不要轻易作出治...[详细]
1.临床特点 患者小腿短缩、瘦细,中下段呈成角畸形,容易发生骨折,经治疗不愈合而形成假关节。也可在出生时即骨折。患儿局部一般无肿胀、疼痛、不适感,全身皮肤常有散在浅棕色斑。 2.临床分型 Boyd将本症分为六型: Ⅰ型:前弯的同时有假关节,出生时胫骨就有部分缺如。可有其他先天性畸形。 Ⅱ型:前弯的同时有假关节,出生时胫骨有葫芦状狭窄。在2岁前可有自发性骨折或轻伤引起骨折,统称为高危胫骨。骨呈锥状、圆形和硬化状,髓腔闭塞。此型最为多见,常伴有神经纤维瘤病,预后最坏。在生长期,骨折复发很常见,随着年龄增长,骨折次数将减少,至骨骺成熟,骨折也不再发生。 Ⅲ型:在先天性囊肿内发生假关节,一般在胫骨中1/3和下1/3交界处。可先有前弯,随后是骨折。治疗后再发生骨折的机会较Ⅱ型为少。 Ⅳ型:在胫骨中1/3和下1/3交界处有硬化段,并发生假关节。髓腔部分或完全闭塞。在胫骨皮质可发生不全骨折或行军骨折,待折断后,不会再愈合,骨折处增宽而形成假关节。这类骨折预后较好,在骨折成熟不足之前治疗,效果较好。 Ⅴ型:在腓骨发育不良时,胫骨产生假关节,两骨的假关节可同时发生。若病损限于腓骨,预后较好。若病损发展至形成胫骨假关节,则其发展过程类似Ⅱ型。 Ⅵ型:因骨内神经纤维瘤或施万瘤而引起假关节。这极少见。预后取决于骨内病损的侵袭性和治疗。[收起]
1.临床特点 患者小腿短缩、瘦细,中下段呈成角畸形,容易发生骨折,经治疗不愈合而形成假关节。也可在出生时即骨折。患儿局部一般无肿胀、疼痛、不适感,全身皮肤常有散在浅棕色斑。 2.临床分型 Boyd将本症分为六型: Ⅰ型:前弯的同时有假关节,出生时胫骨就有部分缺如。可有其他先天性畸形。 Ⅱ型:前弯的同时有假关节,出生时胫骨有葫芦状狭窄。在2岁前可有自发性骨折或轻伤引起骨折,统称为高危胫骨。骨呈锥状、圆形和硬化状,髓腔闭塞。此型最为多见,常伴有神经纤维瘤病,预后最坏。在生长期,骨折复发很常见,随着年龄增长,骨折次数将减少,至骨骺成熟,骨折也不再发生。 ...[详细]
X线摄片见胫骨下1/3处向前外侧弯曲,凹侧骨皮质增厚,骨髓腔狭窄;腓骨可有相应的改变。胫骨中下1/3处可有囊性变,骨质变薄,局部变细,髓腔狭窄或阻塞,发生骨折后久不愈合,逐渐两断端间骨质吸收,骨折端硬化,多数形成圆锥形,相当长的一段髓腔消失;腓骨多有相应的改变。必要时可选择CT或MRI检查作为补充。
主要根据单侧小腿中下1/3处有向前的弯曲畸形,并无严重外伤史。多数患儿全身皮肤有散在咖啡样色素斑或神经纤维结节。结合X线表现即可确诊。
1.治疗学概况 本病的治疗至今仍是一个难题。可以采取的手术方法很多,如大块外置植骨、复合组织瓣移植、搭桥植骨、双外置植骨等,但效果均不满意,往往植骨被吸收而发生再骨折。随着显微外科的发展,已开始采用吻合血管的腓骨移植或带血管蒂的腓骨转移,由于改善了局部的血液供应,使本病的疗效有了提高,但远期效果尚有待总结。 在治疗过程中有反复进行多次手术也达不到骨折愈合的效果,出现下肢短缩,以致造成残废包括截肢的可能,这点必须充分向患儿家长说明。 对尚未形成假关节而仅有胫骨弯曲者进行手术矫正畸形是禁忌的,一旦手术,必将形成假关节,造成不堪设想的后果。 对于未形成假关节者,胫骨内已形成囊样改变,应慎重地进行囊肿切除搔刮植骨术,在骨组织完全修复前必须应用下肢支具保护,也许可避免假关节的形成。若胫骨有前外方弯曲,硬化严重,应充分切除病变的骨膜,进行自体植骨固定,同时应有坚固的外固定方可收到满意的效果。 对于已形成假关节者,手术在6~7岁之后进行比较适宜,因年长儿骨骼较幼儿粗而坚硬,手术时可取足量的骨松质及足够长的骨板,对骨折愈合有保证。在等待手术时应用有确实作用的支具保护,防止弯曲加重及骨折发生,对具有较好的骨愈合条件者也可尽早手术。 2.几种常用的手术 (1)Boyd手术:此手术采用健侧胫骨骨板,剥去其上骨膜,留有部分骨松质,用健侧的胫骨骨板固定于假关节处,再从髂骨取下骨松质植入固定。 手术是在假关节处做一纵形切口,显露出假关节;切除所有增厚的骨膜和周围纤维组织,直至健康的肌肉和皮下组织;切除假关节病变骨质,以出现骨髓腔为宜;必要时要钻通髓腔。此步骤是手术成功的关键。 此后,在假关节胫骨内侧准备好植骨创面,修整成平面,最大限度地使植入骨板与胫骨紧密相接。植骨尽量多放于远侧端,但不可损伤骨骺板。整个骨板越长越好,为保持长度,胫骨上、下端可有少许空隙。腓骨根据胫骨病变切除长度可切除一部分或不切除,保持完整腓骨能增加胫骨的稳定性。然后,上、下端各用2枚螺钉固定胫骨植入骨板,在移植的骨板中间或胫骨上、下端空隙中植入多量的骨松质(图1)。缝合皮下组织及皮肤,为保持局部血运,不要缝合深筋膜。术后用长腿石膏固定,对于肥胖患儿可用单髋人字石膏固定。10~14天拆线,再更换石膏固定4~6个月。拆除石膏后仍应用长腿支架,直至骨骼成熟。虽有骨性连接,但易产生再骨折,因此,外固定甚为重要。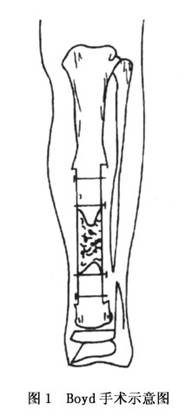 (2)Sofield手术:此手术适用于胫骨假关节远侧端胫骨过短者。于胫骨前方纵形切开,显露胫骨假关节上、下端,充分切除胫骨上、下端病变的软组织及骨质,应注意不应损伤胫骨下端的骨骺。扩大骨髓腔,于胫骨上端截断胫骨,将截下的胫骨颠倒,使其上端对准胫骨远侧端,用髓内针固定。若胫骨中间有空隙,可取对侧腓骨进行植骨,使上、下端紧密接触并以有一定的压力为佳(图2)。缝合骨膜、皮下组织及皮肤。术后应用长腿石膏固定3~6个月,但此中间可以负重刺激骨生长。
(2)Sofield手术:此手术适用于胫骨假关节远侧端胫骨过短者。于胫骨前方纵形切开,显露胫骨假关节上、下端,充分切除胫骨上、下端病变的软组织及骨质,应注意不应损伤胫骨下端的骨骺。扩大骨髓腔,于胫骨上端截断胫骨,将截下的胫骨颠倒,使其上端对准胫骨远侧端,用髓内针固定。若胫骨中间有空隙,可取对侧腓骨进行植骨,使上、下端紧密接触并以有一定的压力为佳(图2)。缝合骨膜、皮下组织及皮肤。术后应用长腿石膏固定3~6个月,但此中间可以负重刺激骨生长。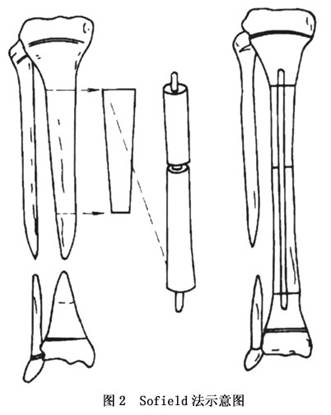 (3)游离腓骨移植术:近年来,由于显微外科的发展,应用健侧带血管蒂的腓骨移植取得了一定的效果。此手术要求在手术显微镜下进行,由专业的显微外科医生参加方可完成。手术年龄在6~7岁时,成功率较高,小龄患者的手术成功率较低。术后保持吻合血管的畅通是手术成功的关键。 (4)Ilizarov一次加压一次延长术:彻底切除假关节病变部分,包括硬化骨、假关节之间的纤维组织、病变骨膜,尽量使骨髓腔显露出来。从患儿髂骨取下骨松质块剪成骨柴及骨条,将骨条插入髓内,周围植入少许骨柴。应用Ilizarov外固定支架端端加压固定,假关节上方再置以Ilizarov外固定支架,行干骺端骨皮质截骨,对短缩肢体进行延长(图3)。于术后第7天开始每天延长0.5~1mm,可分2~4次进行,每次延长0.25mm,不能过急,否则会造成骨不愈合。一般可延长4~12mm。待延长长度达到要求后即停止延长,假关节完全愈合后即可去除外固定支具。
(3)游离腓骨移植术:近年来,由于显微外科的发展,应用健侧带血管蒂的腓骨移植取得了一定的效果。此手术要求在手术显微镜下进行,由专业的显微外科医生参加方可完成。手术年龄在6~7岁时,成功率较高,小龄患者的手术成功率较低。术后保持吻合血管的畅通是手术成功的关键。 (4)Ilizarov一次加压一次延长术:彻底切除假关节病变部分,包括硬化骨、假关节之间的纤维组织、病变骨膜,尽量使骨髓腔显露出来。从患儿髂骨取下骨松质块剪成骨柴及骨条,将骨条插入髓内,周围植入少许骨柴。应用Ilizarov外固定支架端端加压固定,假关节上方再置以Ilizarov外固定支架,行干骺端骨皮质截骨,对短缩肢体进行延长(图3)。于术后第7天开始每天延长0.5~1mm,可分2~4次进行,每次延长0.25mm,不能过急,否则会造成骨不愈合。一般可延长4~12mm。待延长长度达到要求后即停止延长,假关节完全愈合后即可去除外固定支具。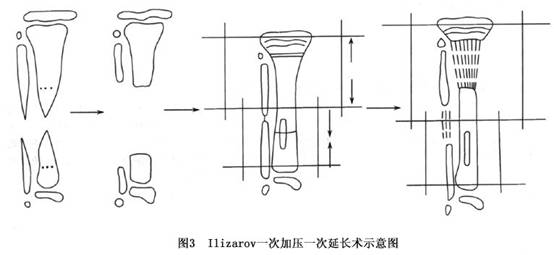 [收起]
1.治疗学概况 本病的治疗至今仍是一个难题。可以采取的手术方法很多,如大块外置植骨、复合组织瓣移植、搭桥植骨、双外置植骨等,但效果均不满意,往往植骨被吸收而发生再骨折。随着显微外科的发展,已开始采用吻合血管的腓骨移植或带血管蒂的腓骨转移,由于改善了局部的血液供应,使本病的疗效有了提高,但远期效果尚有待总结。 在治疗过程中有反复进行多次手术也达不到骨折愈合的效果,出现下肢短缩,以致造成残废包括截肢的可能,这点必须充分向患儿家长说明。 对尚未形成假关节而仅有胫骨弯曲者进行手术矫正畸形是禁忌的,一旦手术,必将形成假关节,造成不堪设想的后果。 对于未形成假关节者,...[详细]
[收起]
1.治疗学概况 本病的治疗至今仍是一个难题。可以采取的手术方法很多,如大块外置植骨、复合组织瓣移植、搭桥植骨、双外置植骨等,但效果均不满意,往往植骨被吸收而发生再骨折。随着显微外科的发展,已开始采用吻合血管的腓骨移植或带血管蒂的腓骨转移,由于改善了局部的血液供应,使本病的疗效有了提高,但远期效果尚有待总结。 在治疗过程中有反复进行多次手术也达不到骨折愈合的效果,出现下肢短缩,以致造成残废包括截肢的可能,这点必须充分向患儿家长说明。 对尚未形成假关节而仅有胫骨弯曲者进行手术矫正畸形是禁忌的,一旦手术,必将形成假关节,造成不堪设想的后果。 对于未形成假关节者,...[详细]
本病治疗至今仍是一个难题,治疗方法很多,但效果均不满意。

 (2)Sofield手术:此手术适用于胫骨假关节远侧端胫骨过短者。于胫骨前方纵形切开,显露胫骨假关节上、下端,充分切除胫骨上、下端病变的软组织及骨质,应注意不应损伤胫骨下端的骨骺。扩大骨髓腔,于胫骨上端截断胫骨,将截下的胫骨颠倒,使其上端对准胫骨远侧端,用髓内针固定。若胫骨中间有空隙,可取对侧腓骨进行植骨,使上、下端紧密接触并以有一定的压力为佳(图2)。缝合骨膜、皮下组织及皮肤。术后应用长腿石膏固定3~6个月,但此中间可以负重刺激骨生长。
(2)Sofield手术:此手术适用于胫骨假关节远侧端胫骨过短者。于胫骨前方纵形切开,显露胫骨假关节上、下端,充分切除胫骨上、下端病变的软组织及骨质,应注意不应损伤胫骨下端的骨骺。扩大骨髓腔,于胫骨上端截断胫骨,将截下的胫骨颠倒,使其上端对准胫骨远侧端,用髓内针固定。若胫骨中间有空隙,可取对侧腓骨进行植骨,使上、下端紧密接触并以有一定的压力为佳(图2)。缝合骨膜、皮下组织及皮肤。术后应用长腿石膏固定3~6个月,但此中间可以负重刺激骨生长。 (3)游离腓骨移植术:近年来,由于显微外科的发展,应用健侧带血管蒂的腓骨移植取得了一定的效果。此手术要求在手术显微镜下进行,由专业的显微外科医生参加方可完成。手术年龄在6~7岁时,成功率较高,小龄患者的手术成功率较低。术后保持吻合血管的畅通是手术成功的关键。 (4)Ilizarov一次加压一次延长术:彻底切除假关节病变部分,包括硬化骨、假关节之间的纤维组织、病变骨膜,尽量使骨髓腔显露出来。从患儿髂骨取下骨松质块剪成骨柴及骨条,将骨条插入髓内,周围植入少许骨柴。应用Ilizarov外固定支架端端加压固定,假关节上方再置以Ilizarov外固定支架,行干骺端骨皮质截骨,对短缩肢体进行延长(图3)。于术后第7天开始每天延长0.5~1mm,可分2~4次进行,每次延长0.25mm,不能过急,否则会造成骨不愈合。一般可延长4~12mm。待延长长度达到要求后即停止延长,假关节完全愈合后即可去除外固定支具。
(3)游离腓骨移植术:近年来,由于显微外科的发展,应用健侧带血管蒂的腓骨移植取得了一定的效果。此手术要求在手术显微镜下进行,由专业的显微外科医生参加方可完成。手术年龄在6~7岁时,成功率较高,小龄患者的手术成功率较低。术后保持吻合血管的畅通是手术成功的关键。 (4)Ilizarov一次加压一次延长术:彻底切除假关节病变部分,包括硬化骨、假关节之间的纤维组织、病变骨膜,尽量使骨髓腔显露出来。从患儿髂骨取下骨松质块剪成骨柴及骨条,将骨条插入髓内,周围植入少许骨柴。应用Ilizarov外固定支架端端加压固定,假关节上方再置以Ilizarov外固定支架,行干骺端骨皮质截骨,对短缩肢体进行延长(图3)。于术后第7天开始每天延长0.5~1mm,可分2~4次进行,每次延长0.25mm,不能过急,否则会造成骨不愈合。一般可延长4~12mm。待延长长度达到要求后即停止延长,假关节完全愈合后即可去除外固定支具。
 浙公网安备
33010902000463号
浙公网安备
33010902000463号