股骨干骨折是临床上最常见骨折之一,约占全身骨折6%,股骨是体内最长、最大的骨骼,且是下肢主要负重骨之一,如果治疗不当,将引起下肢畸形及功能障碍。目前股骨骨折治疗方法较多,必须依骨折部位、类型及病人年龄等选择比较合理的方法治疗。不管选用何种方法治疗,且必须遵循恢复肢体的力线及长度,无旋转,尽量行以微创保护骨折局部血运,促进愈合;采用生物学固定方法及早期进行康复的原则。 股骨小粗隆下5cm至股骨髁上5cm处为股骨干,主要由骨皮质构成,皮质内有少量小梁骨。骨干向前向外呈轻度弧形,后方有一股骨脊,是后侧屈肌群的附着部,手术切开复位时可作为复位的标志;术中剥离困难,因有4根穿通动脉的分支沿股...[详细]
多为强大的直接暴力所致,亦有间接暴力所致的。
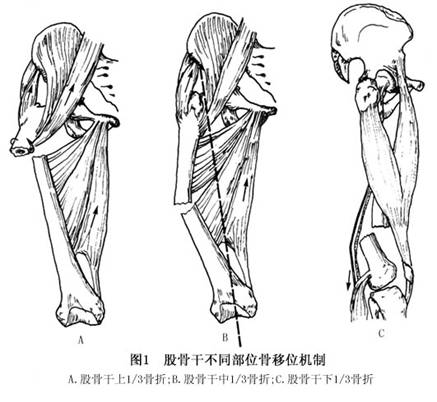
股骨干是全身最粗的管状骨,强度最高。多由于高能量直接暴力造成骨折,以粉碎型及横型骨折常见。交通事故是主要致伤原因,工农业外伤,生活外伤和运动外伤次之。坠落伤骨折多为间接暴力所致,斜骨折或螺旋骨折常见,少年儿童可发生嵌插骨折或不全骨折。直接暴力打击或火器伤所致骨折周围软组织损伤重,出血多,闭合骨折的内出血量即可达到500~1000ml,可并发休克。如有头、胸、腹部复合伤和(或)多发骨折则更易发生休克。 1.股骨干上1/3骨折 近位骨折片因髂腰肌、臀中肌及外旋肌牵拉而屈曲、外展、外旋。远位骨折片因内收肌群,股四头肌群和后侧肌群作用而内收并向后上方移位(图1A)。 2.股骨...[详细]
股骨干骨折多因强暴力所致,因此应注意全身情况及相邻部位的损伤。 1.全身表现 股骨干骨折多由于严重的外伤引起,出血量可达1000~1500ml。如系开放性或粉碎性骨折,出血量可能更大,患者可伴有血压下降,面色苍白等出血性休克的表现;如合并其他部位脏器的损伤,休克的表现可能更明显。因此,对于此类情况,应首先测量血压并严密动态观察,并注意末梢血液循环。 2.局部表现 可具有一般骨折的共性症状,包括疼痛、局部肿胀、成角畸形、异常活动、肢体功能受限及纵向叩击痛或骨擦音。除此而外,应根据肢体的外部畸形情况初步判断骨折的部位,特别是下肢远端外旋位时,注意勿与粗隆间骨折等髋部损伤...[详细]
1.内固定失效及松动 (1)钢板内固定失效及松动:Rozbruch 1998年报道钢板治疗股骨干骨折,内固定物失败率(钢板或螺丝钉断裂、弯曲)为11%,内固定物松动(螺钉失去术后原位置及发生松动)约为5%。失效原因及预防措施如下: ①适应证选择不当:首先是患者本身情况,在骨折部骨质疏松情况下,不应选用钢板内固定。其次考虑到目前常用AO技术的局限性,在高能量损伤导致骨折,AO的核心技术——骨折块间加压固定却难以达到预期作用。应从既往较单一生物力学着眼,转变为生物学为主,更加强调保护局部血运。但在临床应用中,一定程度上仍存在过多的依赖加压固定。对具体骨折缺乏分析,不考虑条件...[详细]
无相关资料。
X线表现,一般于正、侧位X线片上能够显示骨折的类型、特点及骨折移位方向,值得注意的是,如果导致骨折的力量不是十分剧烈,而骨折情况严重,应注意骨质有无病理改变的X线征象。
外伤史,大腿局部肿胀变形均严重,下肢短缩,搬动时有明显异常活动和骨擦音。应常规测定血压、脉搏和呼吸,确定有无休克或其他全身并发症及重要脏器复合伤;同时要仔细检查足趾的颜色、温度和伸屈活动,以判定是否有主要血管和(或)神经损伤。少数病人可合并股骨颈骨折或髋关节脱位,在体检时不要遗漏。摄X线正侧位片可明确骨折的部位、类型和移位的特点,作为治疗的依据。
一般预后良好。
无相关资料。

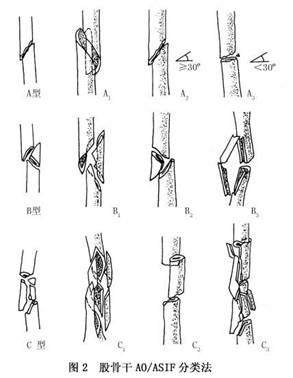
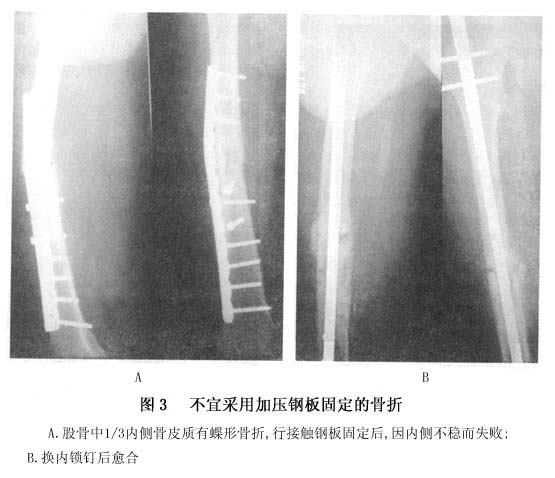 (2)方法错误:违反钢板技术的应用原则 ①钢板张力侧固定原则:从生物力学角度分析,肢体于负重时或承受载荷时,骨干某一侧承受的应力为张应力,是张力侧。如承重肢的股骨干,因在单肢负重时,身体重力必将落于该肢的内侧,因此股骨干的外侧(严格地说,因股骨颈有前倾角,应为后外侧),股骨干骨折用钢板固定时应置于外侧。错置于前侧者钢板极易失败。 ②钢板对侧骨结构的解剖学稳定原则:钢板固定既来自钢板本身性能和固定技术,同时也必须恢复骨折部骨髂稳定性,即“骨髂连续性和力学的完整性”,因此每当钢板固定之对侧存在缺损时,如粉碎骨折片,或因固定而出现的过大间隙,都需要给予消除,植骨是其重要手段。否则,即会因不断重复的弯曲应力,致使钢板产生疲劳断裂,这是钢板固定失败常见原因。如蒋协远报道102例钢板治疗股骨干骨折失败原因中,有84例原手术复位固定后骨折端有超过2mm间隙或骨折部位内侧有骨缺损,且未植骨,结果招致内固定失效,另外,植骨后,于6周左右能形成连接两骨折端骨桥,产生一个生物接骨板效应,于6~10周即可发挥作用,从而减少钢板所承受的应用,减少钢板失效(图4)。
(2)方法错误:违反钢板技术的应用原则 ①钢板张力侧固定原则:从生物力学角度分析,肢体于负重时或承受载荷时,骨干某一侧承受的应力为张应力,是张力侧。如承重肢的股骨干,因在单肢负重时,身体重力必将落于该肢的内侧,因此股骨干的外侧(严格地说,因股骨颈有前倾角,应为后外侧),股骨干骨折用钢板固定时应置于外侧。错置于前侧者钢板极易失败。 ②钢板对侧骨结构的解剖学稳定原则:钢板固定既来自钢板本身性能和固定技术,同时也必须恢复骨折部骨髂稳定性,即“骨髂连续性和力学的完整性”,因此每当钢板固定之对侧存在缺损时,如粉碎骨折片,或因固定而出现的过大间隙,都需要给予消除,植骨是其重要手段。否则,即会因不断重复的弯曲应力,致使钢板产生疲劳断裂,这是钢板固定失败常见原因。如蒋协远报道102例钢板治疗股骨干骨折失败原因中,有84例原手术复位固定后骨折端有超过2mm间隙或骨折部位内侧有骨缺损,且未植骨,结果招致内固定失效,另外,植骨后,于6周左右能形成连接两骨折端骨桥,产生一个生物接骨板效应,于6~10周即可发挥作用,从而减少钢板所承受的应用,减少钢板失效(图4)。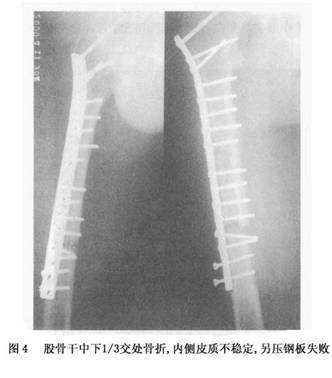 ③钢板固定原则:各种内固定物应用均有其固定方法与步骤。如果对方法不熟悉,图省事无故简化,或设备不全勉强使用,都可以使固定物的固定作用失效。例如,AO螺钉固定时,与普通钢板根本不同是具有充足的把持力。A0松质骨螺钉之所以能使骨折块之间形成加压,是依靠宽螺纹对远侧折块的把持力,和借助螺芯滑杆在近侧折块钻孔内的滑移作用获得。皮质骨螺钉为非自攻式螺钉,其螺钉与螺纹径的差距较大[常用的皮质骨螺钉4.5mm,螺芯仅为3mm,必须在钻孔(钻头3.2mm)]后,选用丝锥攻丝,再顺势徐徐旋入螺钉。否则势必将钻孔壁挤压形成无数微骨折,从而使螺钉之把持力大大削弱,实践中,此类错误仍不少见。动阿力性(DCP-Plate)固定是依靠球形螺帽沿钢板皮质不稳定。加压钢板失败钉孔之固定轨道旋转滚动下移,带动加压侧之骨块向骨折部移动,以产生折块间加压。加压侧之加压螺钉入骨的位置必须准确,因此,在钻孔时需用专门的偏心导钻。如果凭肉眼瞄准,很难不差分毫,如此则易造成螺钉无法滚动下滑直达底部,螺帽卡在钉孔边缘,不能完成加压(图5)。
③钢板固定原则:各种内固定物应用均有其固定方法与步骤。如果对方法不熟悉,图省事无故简化,或设备不全勉强使用,都可以使固定物的固定作用失效。例如,AO螺钉固定时,与普通钢板根本不同是具有充足的把持力。A0松质骨螺钉之所以能使骨折块之间形成加压,是依靠宽螺纹对远侧折块的把持力,和借助螺芯滑杆在近侧折块钻孔内的滑移作用获得。皮质骨螺钉为非自攻式螺钉,其螺钉与螺纹径的差距较大[常用的皮质骨螺钉4.5mm,螺芯仅为3mm,必须在钻孔(钻头3.2mm)]后,选用丝锥攻丝,再顺势徐徐旋入螺钉。否则势必将钻孔壁挤压形成无数微骨折,从而使螺钉之把持力大大削弱,实践中,此类错误仍不少见。动阿力性(DCP-Plate)固定是依靠球形螺帽沿钢板皮质不稳定。加压钢板失败钉孔之固定轨道旋转滚动下移,带动加压侧之骨块向骨折部移动,以产生折块间加压。加压侧之加压螺钉入骨的位置必须准确,因此,在钻孔时需用专门的偏心导钻。如果凭肉眼瞄准,很难不差分毫,如此则易造成螺钉无法滚动下滑直达底部,螺帽卡在钉孔边缘,不能完成加压(图5)。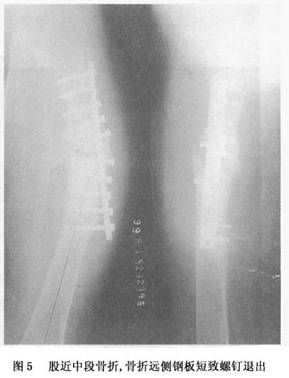 (3)术后未能正确功能锻炼和过早完全负重:蒋协远等报道102例钢板固定失效者,其中56例(54.9%)施钢板固定后不稳定,术后加用外固定或骨牵引,导致膝关节屈伸活动受限,在功能锻炼时增加了骨折端应力,造成钢板固定失效。开始功能锻炼的时间以及锻炼的方法决定于患者体重,术前膝关节活动情况和术中内固定稳定程度等因素。决不能因钢板本身材料强度高,而骨折端未获加压就过早过多地活动。反之,邻近关节处于正常活动范围,可以减少骨折端应力,起到间接保护钢板的作用。另外患者在术后3个月内完全负重,也是导致钢板失效原因。文献报道,股骨新鲜骨折的平均愈合时间为14~15周,近4个月,所以3个月内避免负重。另外,指导病人部分负重逐步过渡到完全负重,主要依据骨折愈合进展情况,只有在临床和X线都证实骨折已愈合时,才能完全负重。 2.髓内钉固定失效 髓内针固定术是本世纪治疗骨折取得的最大进展之一,而带锁内针是近30年来,由于生物力学发展,X线影像增强设备的改进及推广,手术器械更新及骨科手术台的完善,给这个古老方法注入活力,成为目前治疗股骨骨折主要方法,但内固定松动或失效率为8%~10%。 (1)梅花针固定股骨干骨折失效原因及预防:梅花髓针固定股骨干骨折,方法简单及固定可靠,已经广泛应用于临床,在早期无适当扩髓器械时,还有术中卡住髓针发生,有扩髓器械后,选与扩髓器等粗的髓内针,可以避免。但由于病例选择不当或方法不合理,术后易发生弯针及断针、退针并发症,其原因: ①适应证选择不当:梅花针的固定作用来自髓内针与髓腔内壁紧密相嵌所产生摩擦力,从而控制骨折端的旋转及剪力,因此对髓腔狭窄部的横断,短斜或短螺旋骨折能防止短缩、成角、旋转,但对狭窄部已破坏,大于直径50%长斜及螺旋骨折中下1/3骨折髓腔扩大,多段骨折等,梅花针固定基础已破坏,难以较好固定,折端不稳,如果术中、术后不加强防范措施,在折端处应力集中,此处髓针易发生弯针、断针(图6)。
(3)术后未能正确功能锻炼和过早完全负重:蒋协远等报道102例钢板固定失效者,其中56例(54.9%)施钢板固定后不稳定,术后加用外固定或骨牵引,导致膝关节屈伸活动受限,在功能锻炼时增加了骨折端应力,造成钢板固定失效。开始功能锻炼的时间以及锻炼的方法决定于患者体重,术前膝关节活动情况和术中内固定稳定程度等因素。决不能因钢板本身材料强度高,而骨折端未获加压就过早过多地活动。反之,邻近关节处于正常活动范围,可以减少骨折端应力,起到间接保护钢板的作用。另外患者在术后3个月内完全负重,也是导致钢板失效原因。文献报道,股骨新鲜骨折的平均愈合时间为14~15周,近4个月,所以3个月内避免负重。另外,指导病人部分负重逐步过渡到完全负重,主要依据骨折愈合进展情况,只有在临床和X线都证实骨折已愈合时,才能完全负重。 2.髓内钉固定失效 髓内针固定术是本世纪治疗骨折取得的最大进展之一,而带锁内针是近30年来,由于生物力学发展,X线影像增强设备的改进及推广,手术器械更新及骨科手术台的完善,给这个古老方法注入活力,成为目前治疗股骨骨折主要方法,但内固定松动或失效率为8%~10%。 (1)梅花针固定股骨干骨折失效原因及预防:梅花髓针固定股骨干骨折,方法简单及固定可靠,已经广泛应用于临床,在早期无适当扩髓器械时,还有术中卡住髓针发生,有扩髓器械后,选与扩髓器等粗的髓内针,可以避免。但由于病例选择不当或方法不合理,术后易发生弯针及断针、退针并发症,其原因: ①适应证选择不当:梅花针的固定作用来自髓内针与髓腔内壁紧密相嵌所产生摩擦力,从而控制骨折端的旋转及剪力,因此对髓腔狭窄部的横断,短斜或短螺旋骨折能防止短缩、成角、旋转,但对狭窄部已破坏,大于直径50%长斜及螺旋骨折中下1/3骨折髓腔扩大,多段骨折等,梅花针固定基础已破坏,难以较好固定,折端不稳,如果术中、术后不加强防范措施,在折端处应力集中,此处髓针易发生弯针、断针(图6)。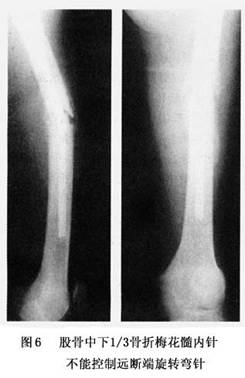 ②内固定置入不合理: A.选针过细:此种情况多发生在术者初做骨折内固定时,尤以无扩髓器械,过分担心粗针插入髓腔发生滞针或强力打入将骨干胀裂,未行扩髓而盲目操作引起。 B.髓针插入远折段的长度不足:一方面选针过短,另一方面骨折部位偏下,由于远端力臂缩短,梅花针受到应力集中,造成弯针、退针,所以当远折端不足10cm时应慎用梅花针。 C.梅花针开口的朝向错误:股骨干骨折因内收肌群作用插针时开口应指向大腿外侧,如果开口相反方向易发生弯针(图7)。
②内固定置入不合理: A.选针过细:此种情况多发生在术者初做骨折内固定时,尤以无扩髓器械,过分担心粗针插入髓腔发生滞针或强力打入将骨干胀裂,未行扩髓而盲目操作引起。 B.髓针插入远折段的长度不足:一方面选针过短,另一方面骨折部位偏下,由于远端力臂缩短,梅花针受到应力集中,造成弯针、退针,所以当远折端不足10cm时应慎用梅花针。 C.梅花针开口的朝向错误:股骨干骨折因内收肌群作用插针时开口应指向大腿外侧,如果开口相反方向易发生弯针(图7)。 ③过早负重:由于梅花针抗弯,防旋转,短缩能力差,尤其应用9mm以下的细针术后应制动或维持牵引,如果未及时有限固定,相反早期负重,折端不稳定,必然使髓针应力增加,易发生髓针弯曲及断裂。 北京军区总医院1994~1997年间使用梅花针治疗新鲜股骨骨折——中1/3狭部粉碎、长斜、长螺旋,中下1/2骨折及多段骨折42例,未发生内固定失效,主要采取以下措施: A.正确选择髓针的长度及直径,一般经扩髓后置针直径11mm,个别10mm,长度从大粗隆顶点到膝关节面上3cm,至少在折线下15cm,髓腔粗者可采用双梅花针固定。 B.在狭窄部注意骨连续性恢复及稳定性,对长螺旋,长斜骨折,对骨折局部充分扩髓,使之复位后,折端相嵌,必要时加固2~3道钢丝;对严重粉碎骨折,取髂骨植骨,恢复折端连续性及稳定性。 C.大量充分骨折周围及髓内充分植骨; D.对股骨髓腔狭窄部以远骨折,因远端骨髓腔粗,髓针固定后,易发生侧移位,摆动,可于髁上横穿3mm骨圆针,然后内、外侧用石膏或夹板,与骨圆针一起固定。 E.髓针固定术后,制
③过早负重:由于梅花针抗弯,防旋转,短缩能力差,尤其应用9mm以下的细针术后应制动或维持牵引,如果未及时有限固定,相反早期负重,折端不稳定,必然使髓针应力增加,易发生髓针弯曲及断裂。 北京军区总医院1994~1997年间使用梅花针治疗新鲜股骨骨折——中1/3狭部粉碎、长斜、长螺旋,中下1/2骨折及多段骨折42例,未发生内固定失效,主要采取以下措施: A.正确选择髓针的长度及直径,一般经扩髓后置针直径11mm,个别10mm,长度从大粗隆顶点到膝关节面上3cm,至少在折线下15cm,髓腔粗者可采用双梅花针固定。 B.在狭窄部注意骨连续性恢复及稳定性,对长螺旋,长斜骨折,对骨折局部充分扩髓,使之复位后,折端相嵌,必要时加固2~3道钢丝;对严重粉碎骨折,取髂骨植骨,恢复折端连续性及稳定性。 C.大量充分骨折周围及髓内充分植骨; D.对股骨髓腔狭窄部以远骨折,因远端骨髓腔粗,髓针固定后,易发生侧移位,摆动,可于髁上横穿3mm骨圆针,然后内、外侧用石膏或夹板,与骨圆针一起固定。 E.髓针固定术后,制 浙公网安备
33010902000463号
浙公网安备
33010902000463号