血管炎(vasculitis)是一组以血管的炎症与破坏为主要病理改变的异质性疾病,其临床表现因受累血管的类型、大小、部位及病理特点不同而不同。血管炎可以是一个单发的疾病,也可以是某一疾病的临床表现之一,如系统性红斑狼疮、类风湿关节炎、舍格伦综合征、肿瘤、感染;其本身可以是系统性的,引起多系统脏器的功能障碍,也可以是局限于某一器官的。鉴于血管炎的复杂性和多样性,可称之为血管炎综合征(vasculitis syndrome)。血管炎的预后取决于受累血管的大小、数量和部位。 因为血管炎本身的异质性和临床表现的复杂性,以及对各种血管炎病因和发病机制缺乏足够的认识,历史上有过多个分类标准,但至...[详细]
系统性血管炎的病因相当复杂,由感染引致的感染性血管炎的病因比较明确,如某些致病微生物、细菌、病毒、立克次体、螺旋体、真菌等;又如某些化学物质、药物、其他致敏原、烟草等。这些致病抗原或有毒物质或其代谢产物,可直接损害血管内皮细胞引发血管炎性改变或介导免疫异常反应。如感染性血管炎时,病原体在血管壁内大量增殖,在启动免疫反应之前或同时即可引致炎性细胞聚集和血管炎性反应。 另一类血管炎是由免疫异常介导的血管炎反应,其病因则不甚明了。从免疫发病机制的不同,可大致分为以下几种情况。 1.免疫复合物介导 免疫复合物在血管壁沉积,招引和激活补体、激肽、纤溶酶、中性粒细胞、单核巨噬细胞、血...[详细]
一般认为系统性血管炎的主要发病机制与感染原对血管的直接损害和免疫异常介导的炎症反应这两方面的因素有关。 许多病原体感染可导致血管壁的炎性反应及对血管壁的直接损害,或因病原体的代谢产物而触发血管炎。更多的情况是病原体抗原与抗体形成免疫复合物在血管壁中沉积,启动免疫反应,导致炎性细胞在血管壁浸润、聚集和坏死。 免疫异常介导的炎症反应包括多种形式,如免疫复合物介导、抗体直接介导、血管内皮细胞损伤激活的中介物和抗中性粒细胞胞质抗体介导等,造成免疫复合物沉积在血管壁,激活补体,导致血管炎症、坏死。或是在炎症介质作用下,中性粒细胞胞质抗体与中性粒细胞内的靶抗原成分结合,导致中性粒细胞活...[详细]
1.系统性血管炎的临床表现 下述诸情况无确定解释时往往提示系统性血管炎的可能。 (1)一般情况:发热、体重下降、乏力、疲倦。 (2)肌肉骨骼:关节痛、关节炎。 (3)皮肤:可触知的紫癜、结节、荨麻疹、网状青斑、浅层静脉炎、缺血性皮损。 (4)神经系统:头痛、卒中、单或多神经炎。 (5)头颈部:鼻窦炎、鼻软骨炎、耳炎、虹膜炎。 (6)肾脏:肾炎、肾梗死、高血压。 (7)肺脏:咯血、肺内结节、肺浸润病变、肺静脉炎。 (8)化验异常:贫血、血沉增快、肝功能异常、血尿、ANA阳性、RF阳性、血冷球蛋白阳性、低补体血症、A...[详细]
病变部位可有血栓形成或动脉瘤样扩张,愈合的病变可出现纤维组织和内皮细胞增生,可导致管腔狭窄。
1.抗中性粒细胞胞质抗体 抗中性粒细胞胞质抗体(ANCA)自1982年首次从急进性肾小球肾炎(RPGN)患者检出以来,针对ANCA的研究日益增多,对ANCA的了解也越来越清楚。现已证实,ANCA包括一个自身抗体谱,其靶抗原包括多种物质,如蛋白酶-3(PR-3)、髓过氧化物酶(MPO)、弹性蛋白酶、乳铁蛋白、组织蛋白酶G、杀菌/通透性增高蛋白(BPI)、天青杀素、溶酶体、β-葡萄糖醛酸酶、α-烯醇化酶、防御素以及人溶酶体相关膜蛋白等,它们具有不同的生理功能,而且不同的靶抗原表现的荧光模型不同(表7)。 ANCA靶抗原的生理功能可能在ANCA相关疾病的发病机制中起一定作用。大部分A...[详细]
内脏受累时需要进行心电图、胸X射线片、鼻窦X射线片的检查。
血管炎的诊断主要根据临床表现,血清学、病理学检查和血管造影等参数综合分析。对可疑血管炎的诊断和鉴别诊断程序:①采集完整的病史和体验。这是极为重要的步骤,因为许多血管炎的临床表现比实验室检查更具有诊断价值。例如有嗜酸性粒细胞增多和过敏及哮喘病史是提示Churg-Strauss综合征诊断的重要依据:下颌和舌的间歇性运动障碍或不适则提示巨细胞动脉炎的可能。表7列出了常见血管炎发病的一般情况和主要临床特点。②血清学检查,主要包括自身抗体的测定,与血管炎有关的一些感染因素的检查如乙型肝炎病毒、HIV病毒、补体及冷球蛋白测定。同时应确定器官系统受累的程度和范围。通过血清学的检查某些血管炎疾病可得到确诊。③...[详细]
1.目前系统性血管炎的治疗药物主要有糖皮质激素和细胞毒药物两大类。一般都需要长期治疗,但这两类药物长期应用都会引起严重的不良反应(表13,14)。因此,有效地控制炎症反应又要避免治疗药物所带来的严重并发症是治疗血管炎应遵循的原则。许多临床医生往往只注意药物的治疗作用而忽视它们的毒副作用。致使许多血管炎病人由于药物的副作用不能继续用药而导致治疗失败。 糖皮质激素一般是治疗系统性血管炎的首选药物。治疗的剂量因病因人而异,可以口服或静脉冲击治疗。在大剂量激素仍不能控制疾病的活动或有重要脏器受累时应考虑加用细胞毒药物(表15)。最常用的细胞毒药物有环磷酰胺、甲氨蝶呤和硫唑嘌呤等。...[详细]
系统性血管炎预后取决于累及血管的大、中、小和累及的范围以及是否早期确诊、治疗。在未用激素治疗前,报道5年生存率仅15%,用激素治疗后达48%,激素合并免疫抑制药治疗后达90%。过去的统计40%的结节性多动脉炎、20%~300%的系统性类风湿血管炎、10%~20%的韦格纳肉芽肿死于诊断后1年内。故对本病的早期诊断、早期治疗尤为重要。
一级预防:戒烟是预防和治疗脉管炎的一项重要措施,综合国内外资料,患者中吸烟者占80%~95%以上。临床上观察发现戒烟能使患者疼痛缓解,病情稳定,再度吸烟症状又加重。因此应耐心劝告病人严禁吸烟。

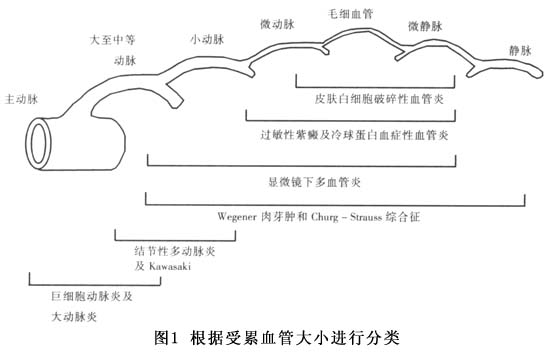 2.系统血管炎的命名及其定义 1952年,Zeek在综述结节性动脉周围炎后首次对血管炎进行了分类,并首次提出了坏死性血管炎(necrotizing angiitis)用以区分5类系统性血管炎,即超敏性血管炎、变应性肉芽肿性血管炎、风湿性动脉炎、结节性动脉周围炎和颞动脉炎,此分类中未包括韦格纳肉芽肿以及大动脉炎(Takayasu arteritis)。超敏性血管炎属于皮肤血管炎,病理表现主要为皮肤白细胞破碎性血管炎(cutaneous leukocytoclastic angiitis),也称小血管皮肤血管炎(small-ves
2.系统血管炎的命名及其定义 1952年,Zeek在综述结节性动脉周围炎后首次对血管炎进行了分类,并首次提出了坏死性血管炎(necrotizing angiitis)用以区分5类系统性血管炎,即超敏性血管炎、变应性肉芽肿性血管炎、风湿性动脉炎、结节性动脉周围炎和颞动脉炎,此分类中未包括韦格纳肉芽肿以及大动脉炎(Takayasu arteritis)。超敏性血管炎属于皮肤血管炎,病理表现主要为皮肤白细胞破碎性血管炎(cutaneous leukocytoclastic angiitis),也称小血管皮肤血管炎(small-ves
 3.血管炎的临床表现因受累血管的种类、部位及程度的不同而异。起病可隐匿性或呈急性发作,病变的程度和范围也轻重不一,有的表现为致命性的多器官受累,病情发展迅速难以控制,有的仅表现为轻微的皮肤损害。各种血管炎的临床表现可相互重叠,而且同一疾病在不同的患者或同一患者在不同的时期表现差异也很大。常见血管炎发病的一般情况和主要临床表现(表6)。
3.血管炎的临床表现因受累血管的种类、部位及程度的不同而异。起病可隐匿性或呈急性发作,病变的程度和范围也轻重不一,有的表现为致命性的多器官受累,病情发展迅速难以控制,有的仅表现为轻微的皮肤损害。各种血管炎的临床表现可相互重叠,而且同一疾病在不同的患者或同一患者在不同的时期表现差异也很大。常见血管炎发病的一般情况和主要临床表现(表6)。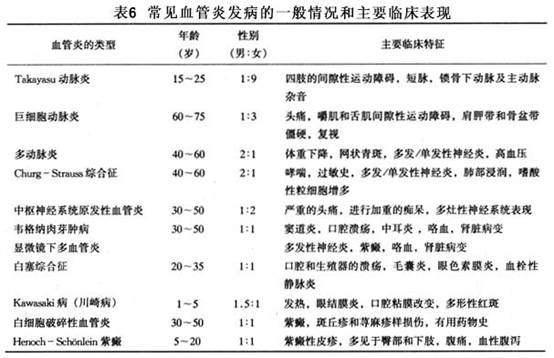
 ANCA靶抗原的生理功能可能在ANCA相关疾病的发病机制中起一定作用。大部分ANCA靶抗原都存在于中性粒细胞颗粒,尤其是嗜天青颗粒中。各种刺激导致中性粒细胞活化、脱颗粒,致使中性粒细胞表面表达各种蛋白酶,并释放至细胞外环境。细胞外环境中的蛋白酶可以和存在于循环中的ANCA相互作用。ANCA靶抗原大部分的生理功能依靠于它们的蛋白水解活性,但仍有些潜在的功能与此活性无关(表8),提示ANCA靶抗原的不同结构域负责不同的生物功能。实验证实,来自不同患者的ANCA所针对的靶抗原表位存在一定的差异。从理论上讲,ANCA与抗原结合后会拮抗该靶抗原的活性,但临床观察发现抗原抗体结合的相互作用是异质性的。因此,确定ANCA特异的反应表位以及明确抗体结合对靶抗原功能的影响,可以更好的明确ANCA在血管炎发病中的作用。
ANCA靶抗原的生理功能可能在ANCA相关疾病的发病机制中起一定作用。大部分ANCA靶抗原都存在于中性粒细胞颗粒,尤其是嗜天青颗粒中。各种刺激导致中性粒细胞活化、脱颗粒,致使中性粒细胞表面表达各种蛋白酶,并释放至细胞外环境。细胞外环境中的蛋白酶可以和存在于循环中的ANCA相互作用。ANCA靶抗原大部分的生理功能依靠于它们的蛋白水解活性,但仍有些潜在的功能与此活性无关(表8),提示ANCA靶抗原的不同结构域负责不同的生物功能。实验证实,来自不同患者的ANCA所针对的靶抗原表位存在一定的差异。从理论上讲,ANCA与抗原结合后会拮抗该靶抗原的活性,但临床观察发现抗原抗体结合的相互作用是异质性的。因此,确定ANCA特异的反应表位以及明确抗体结合对靶抗原功能的影响,可以更好的明确ANCA在血管炎发病中的作用。 目前,用于ANCA检测的方法主要有2种,间接免疫荧光(IIF)是最常用也是最原始的检测方法,但IIF并不能区分出特异的抗原,临床常作为筛选试验。酶联免疫吸附实验(ELISA)用以进一步区分ANCA的特异性抗原,作为ANCA的确证试验,常用直接法或夹心法检测。其他的检测方法如放免法、免疫印迹法或免疫沉淀法也曾用于ANCA的检测,但现已很少用于常规检测。经典的c-ANCA和p-ANCA是根据乙醇固定的中性粒细胞的免疫荧光模型来定义的。中性粒细胞胞质弥漫性颗粒样染色并在核叶之间有重染者为胞质型(c-ANCA),其靶抗原主要为PR-3,是一种位于中性粒细胞嗜天青颗粒中的中性丝氨酸蛋白酶,由228个氨基酸残基组成,分子量为26,800。在以前文献中提及的ANCA都指c-ANCA。中性粒细胞环绕细胞核周围胞质亮染者为核周型(p-ANCA),其靶抗原主要为髓过氧化物酶,由2条重链和2条轻链构成,分子量为133,000~155,000。IIF在检测ANCA时可因细胞底物的固定方法不同而有差异。用甲醛固定的底物,检测时均表现为c-ANCA,而无p-ANCA,这是因为细胞胞质内许多ANCA抗原,如MPO不能从嗜天青颗粒中释放出来,故表现为胞质内均一的荧光染色模型,即c-ANCA。但用乙醇固定时,MPO等物质可以从嗜天青颗粒中释放出来,并由于其强大的正电荷而吸附于细胞核的周围,形成p-ANCA。这种荧光模型的转变有助于p-ANCA、不典型ANCA和ANA的鉴别,因为甲醛固定的标本能破坏核抗原,阻止ANA的结合。ANA均质型荧光模型易在乙醇固定的中性粒细胞上表现为核周型或核周型/均质性荧光模型,在p-ANCA和ANA同时阳性时则难以判断。以上情况如再用甲醛固定的标本检测,真正的p-ANCA则表现为c-ANCA,而ANA假阳性者则为阴性。 自从ANCA第1次报道以来,其所涉及的疾病范围亦不断增加,如炎性肠病、自身免疫性肝病、感染、恶性肿瘤以及其他的结缔组织病(表9),但仍以其与血管炎的关系研究较多,尤其是c-ANCA和韦格纳肉芽肿以及p-ANCA与显微镜下多血管炎的关系。c-ANCA在韦格纳肉芽肿的检出率介于80%~90%,其敏感性和疾病的类型以及活动与否有关,初发的不活动的韦格纳肉芽肿阳性率最低,而活动的典型病例阳性率约100%,因此c-ANCA是韦格纳肉芽肿的特异性抗体。c-ANCA另一个重要的临床意义是其滴度与疾病的活动性相关,病情稳定时滴度下降,病情活动时滴度升高。p-ANCA主要见于显微镜下多血管炎、Churg-Strauss综合征以及坏死性新月体肾小球肾炎,其滴度亦与病情活动有关,可用于指导治疗、判断疗效。ANCA在其他疾病中的意义有待于进一步明确。
目前,用于ANCA检测的方法主要有2种,间接免疫荧光(IIF)是最常用也是最原始的检测方法,但IIF并不能区分出特异的抗原,临床常作为筛选试验。酶联免疫吸附实验(ELISA)用以进一步区分ANCA的特异性抗原,作为ANCA的确证试验,常用直接法或夹心法检测。其他的检测方法如放免法、免疫印迹法或免疫沉淀法也曾用于ANCA的检测,但现已很少用于常规检测。经典的c-ANCA和p-ANCA是根据乙醇固定的中性粒细胞的免疫荧光模型来定义的。中性粒细胞胞质弥漫性颗粒样染色并在核叶之间有重染者为胞质型(c-ANCA),其靶抗原主要为PR-3,是一种位于中性粒细胞嗜天青颗粒中的中性丝氨酸蛋白酶,由228个氨基酸残基组成,分子量为26,800。在以前文献中提及的ANCA都指c-ANCA。中性粒细胞环绕细胞核周围胞质亮染者为核周型(p-ANCA),其靶抗原主要为髓过氧化物酶,由2条重链和2条轻链构成,分子量为133,000~155,000。IIF在检测ANCA时可因细胞底物的固定方法不同而有差异。用甲醛固定的底物,检测时均表现为c-ANCA,而无p-ANCA,这是因为细胞胞质内许多ANCA抗原,如MPO不能从嗜天青颗粒中释放出来,故表现为胞质内均一的荧光染色模型,即c-ANCA。但用乙醇固定时,MPO等物质可以从嗜天青颗粒中释放出来,并由于其强大的正电荷而吸附于细胞核的周围,形成p-ANCA。这种荧光模型的转变有助于p-ANCA、不典型ANCA和ANA的鉴别,因为甲醛固定的标本能破坏核抗原,阻止ANA的结合。ANA均质型荧光模型易在乙醇固定的中性粒细胞上表现为核周型或核周型/均质性荧光模型,在p-ANCA和ANA同时阳性时则难以判断。以上情况如再用甲醛固定的标本检测,真正的p-ANCA则表现为c-ANCA,而ANA假阳性者则为阴性。 自从ANCA第1次报道以来,其所涉及的疾病范围亦不断增加,如炎性肠病、自身免疫性肝病、感染、恶性肿瘤以及其他的结缔组织病(表9),但仍以其与血管炎的关系研究较多,尤其是c-ANCA和韦格纳肉芽肿以及p-ANCA与显微镜下多血管炎的关系。c-ANCA在韦格纳肉芽肿的检出率介于80%~90%,其敏感性和疾病的类型以及活动与否有关,初发的不活动的韦格纳肉芽肿阳性率最低,而活动的典型病例阳性率约100%,因此c-ANCA是韦格纳肉芽肿的特异性抗体。c-ANCA另一个重要的临床意义是其滴度与疾病的活动性相关,病情稳定时滴度下降,病情活动时滴度升高。p-ANCA主要见于显微镜下多血管炎、Churg-Strauss综合征以及坏死性新月体肾小球肾炎,其滴度亦与病情活动有关,可用于指导治疗、判断疗效。ANCA在其他疾病中的意义有待于进一步明确。 2.抗内皮细胞抗体 抗内皮细胞抗体(anti-endothelial cell antibody,AECA)首次是在用免疫组化检测肾脏标本时发现的,至今已经有近30年的历史了。随后发现,在包括血管炎、系统性红斑狼疮、系统性硬化等多种风湿性疾病中都能检测到AECA,而且AECA在这些疾病的发病机制中可能起到一定的作用。AECA有IgG、IgM以及IgA多种亚型,主要通过其免疫球蛋白的F(ab)2段结合于内皮细胞膜的不同部位。内皮细胞上的AECA靶抗原性质尚未完全确定,但可以肯定是异质性的。AECA可以和各种来源的内皮细胞反应,从大动脉(主动脉)、静脉(脐静脉、隐静脉)到各种小的静脉,如肾脏、皮肤、网膜以及脑的微血管。而且,AECA无种属特异性,在来源于人、小牛以及鼠的AECA之间存在交叉反应。针对大血管和微血管不同来源的内皮细胞产生的AECA,在发病机制上可能起不同的作用,因此有学者据此将AECA分为两大类,即大血管来源的AECA和微血管来源的AECA(图2)。
2.抗内皮细胞抗体 抗内皮细胞抗体(anti-endothelial cell antibody,AECA)首次是在用免疫组化检测肾脏标本时发现的,至今已经有近30年的历史了。随后发现,在包括血管炎、系统性红斑狼疮、系统性硬化等多种风湿性疾病中都能检测到AECA,而且AECA在这些疾病的发病机制中可能起到一定的作用。AECA有IgG、IgM以及IgA多种亚型,主要通过其免疫球蛋白的F(ab)2段结合于内皮细胞膜的不同部位。内皮细胞上的AECA靶抗原性质尚未完全确定,但可以肯定是异质性的。AECA可以和各种来源的内皮细胞反应,从大动脉(主动脉)、静脉(脐静脉、隐静脉)到各种小的静脉,如肾脏、皮肤、网膜以及脑的微血管。而且,AECA无种属特异性,在来源于人、小牛以及鼠的AECA之间存在交叉反应。针对大血管和微血管不同来源的内皮细胞产生的AECA,在发病机制上可能起不同的作用,因此有学者据此将AECA分为两大类,即大血管来源的AECA和微血管来源的AECA(图2)。 目前已知,AECA参与多种疾病的发病机制,尤以与血管炎的关系密切。在韦格纳肉芽肿中,AECA滴度的消长与疾病的活动性相关,并可借此将疾病本身的活动与并发的感染、肾功能不全、或药物的副作用等情况相区别。在川崎病中,AECA可作为标记抗体,具有诊断意义,而且其滴度与病情的活动亦呈正相关。在系统性红斑狼疮和抗磷脂综合征以及系统性硬化中,AECA与如肺动脉高压、神经系统病变、指端溃疡、雷诺现象以及肺间质纤维化密切相关,在皮肌炎中有类似报道。AECA在各种疾病的检出率(表10)。
目前已知,AECA参与多种疾病的发病机制,尤以与血管炎的关系密切。在韦格纳肉芽肿中,AECA滴度的消长与疾病的活动性相关,并可借此将疾病本身的活动与并发的感染、肾功能不全、或药物的副作用等情况相区别。在川崎病中,AECA可作为标记抗体,具有诊断意义,而且其滴度与病情的活动亦呈正相关。在系统性红斑狼疮和抗磷脂综合征以及系统性硬化中,AECA与如肺动脉高压、神经系统病变、指端溃疡、雷诺现象以及肺间质纤维化密切相关,在皮肌炎中有类似报道。AECA在各种疾病的检出率(表10)。 AECA是一种异质性抗体,它所针对的是内皮细胞所表达的一组抗原,其性质尚未全清楚。不同疾病中AECA及其识别的抗原可能不全相同,不同损伤部位的EC释放不同自身抗原,刺激机体产生针对该抗原的ACEA。AECA识别的抗原可以是持续表达的抗原、活化后表达的抗原或种植抗原。部分抗原可以在内皮细胞被细胞因子激活后表达或上调,部分抗原还可以是黏附于内皮细胞内膜的细胞成分,如DNA和(或)DNA-组蛋白复合体,以及PR-3和MPO。几乎所有的AECA都能识别内皮细胞组成性表达的硫酸蛋白多糖、肝素样分子等成分,且与血型抗原以及MHC的Ⅰ类和Ⅱ类分子无关,但每种疾病中AECA所识别的抗原并不完全相同,且与原发病具有相关性。表11给出了部分已经清楚的AECA识别的抗原成分。
AECA是一种异质性抗体,它所针对的是内皮细胞所表达的一组抗原,其性质尚未全清楚。不同疾病中AECA及其识别的抗原可能不全相同,不同损伤部位的EC释放不同自身抗原,刺激机体产生针对该抗原的ACEA。AECA识别的抗原可以是持续表达的抗原、活化后表达的抗原或种植抗原。部分抗原可以在内皮细胞被细胞因子激活后表达或上调,部分抗原还可以是黏附于内皮细胞内膜的细胞成分,如DNA和(或)DNA-组蛋白复合体,以及PR-3和MPO。几乎所有的AECA都能识别内皮细胞组成性表达的硫酸蛋白多糖、肝素样分子等成分,且与血型抗原以及MHC的Ⅰ类和Ⅱ类分子无关,但每种疾病中AECA所识别的抗原并不完全相同,且与原发病具有相关性。表11给出了部分已经清楚的AECA识别的抗原成分。 AECA具有多种检测方法,采用人脐内皮细胞(HUVEC)为底物,可用ELISA、免疫荧光、流式细胞仪、免疫印迹法以及补体介导的细胞毒试验等实验检测。现在临床多使用ELISA检测AECA的IgM型抗体。 在AECA的大家族中,存在着针对内皮细胞不同结构的相应抗体,而且不同的抗体与相应的疾病以
AECA具有多种检测方法,采用人脐内皮细胞(HUVEC)为底物,可用ELISA、免疫荧光、流式细胞仪、免疫印迹法以及补体介导的细胞毒试验等实验检测。现在临床多使用ELISA检测AECA的IgM型抗体。 在AECA的大家族中,存在着针对内皮细胞不同结构的相应抗体,而且不同的抗体与相应的疾病以

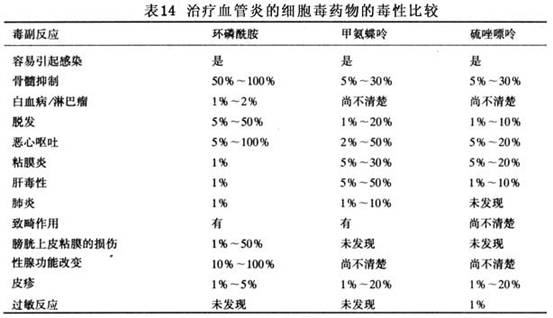 糖皮质激素一般是治疗系统性血管炎的首选药物。治疗的剂量因病因人而异,可以口服或静脉冲击治疗。在大剂量激素仍不能控制疾病的活动或有重要脏器受累时应考虑加用细胞毒药物(表15)。最常用的细胞毒药物有环磷酰胺、甲氨蝶呤和硫唑嘌呤等。
糖皮质激素一般是治疗系统性血管炎的首选药物。治疗的剂量因病因人而异,可以口服或静脉冲击治疗。在大剂量激素仍不能控制疾病的活动或有重要脏器受累时应考虑加用细胞毒药物(表15)。最常用的细胞毒药物有环磷酰胺、甲氨蝶呤和硫唑嘌呤等。 其他的一些治疗的手段,包括静脉免疫球蛋白治疗、血浆交换治疗及单克隆抗体如抗T细胞抗体治疗等也用于血管炎的治疗。但目前这些治疗只见于少数的病例报道,缺乏大规模的临床对比试验。因此效果尚不十分确定。 2.系统性血管炎治疗原则 (1)早期诊断和治疗,以防止出现不可逆的损伤。 (2)激素口服或冲击用药。 (3)免疫抑制药联合激素疗法。 (4)对症治疗:①去除感染灶,避免应用过敏性药物;②应用抗凝药物;③应用扩血管药物。 (5)特殊治疗:如血浆置换等。 (6)中药治疗:以益气养血、活血化瘀、清热解毒等辨证论治,疗效确切。
其他的一些治疗的手段,包括静脉免疫球蛋白治疗、血浆交换治疗及单克隆抗体如抗T细胞抗体治疗等也用于血管炎的治疗。但目前这些治疗只见于少数的病例报道,缺乏大规模的临床对比试验。因此效果尚不十分确定。 2.系统性血管炎治疗原则 (1)早期诊断和治疗,以防止出现不可逆的损伤。 (2)激素口服或冲击用药。 (3)免疫抑制药联合激素疗法。 (4)对症治疗:①去除感染灶,避免应用过敏性药物;②应用抗凝药物;③应用扩血管药物。 (5)特殊治疗:如血浆置换等。 (6)中药治疗:以益气养血、活血化瘀、清热解毒等辨证论治,疗效确切。 浙公网安备
33010902000463号
浙公网安备
33010902000463号