怎么用内镜治疗不同部位颅内蛛网膜囊肿?
2017年08月17日 9406人阅读 返回文章列表
(一)中颅窝(外侧裂)蛛网膜囊肿
中颅窝(外侧裂)是颅内蛛网膜囊肿最常见的部位,约占颅内蛛网膜囊肿的40%~50%。Galassi等根据影像学表现,将中颅窝蛛网膜囊肿分为3型:I型,囊肿体积较小,呈“纺锤形”,局限于中颅窝的前面,向后推压颞极。CT脑池造影显示脑脊液可自由进出。II型,囊肿体积中等,囊肿占据中颅窝的前中部分,推移外侧裂,抵达岛叶表面,颞叶后移变小,多有占位效应。III型,囊肿巨大,几乎占据整个中颅窝,其外侧裂张开,颞叶严重萎缩,额顶叶广泛受压,囊肿占据半球的大部分。可伴有颅骨变形,颞鱗变薄。
目前,对于中颅窝蛛网膜囊肿的手术方法有3大类:囊肿-腹腔分流术、骨瓣开颅显微囊肿-脑池造瘘术及囊壁部分切除术、内镜下囊肿壁部分切除加囊肿-脑池造瘘术。本共识详述内镜下囊肿壁部分切除加囊肿-脑池造瘘术。
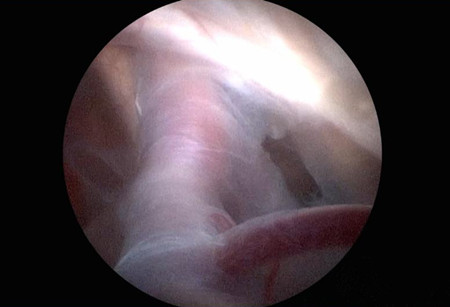
1、适应证:
有明确囊肿相关症状的中颅窝蛛网膜囊肿,应手术治疗。III型推荐手术治疗,但是对于囊肿巨大、颞叶受压明显而无临床症状的患者,是否手术治疗仍有争议,一般倾向于儿童可相对积极,成人多可保守治疗。
2、手术技术要点:
(1)若中颅窝蛛网膜囊肿与基底池临近,选择颞部钻孔内镜下囊肿-脑池造瘘术。患者多采用侧卧位,摆好头位,切口设计于颞部发际内,避开面神经颜支的走行,将颅骨钻孔位置放置于最高点,避免脑脊液外流和气体进入颅内。内镜进入囊肿腔后,内侧造瘘于脚间池、视交叉池或颈内动脉池。
(2)对于不能和基底池沟通、体积较小、有症状、位于颞极的蛛网膜囊肿可选择经眉弓外侧入路。在额叶和前颅底之间置入神经内镜,沿眶顶和蝶骨小翼到达侧裂,行囊肿-鞍上池、脚间池造瘘术。
(二)后颅窝蛛网膜囊肿
后颅窝蛛网膜囊肿居颅内蛛网膜囊肿的第二位,占颅内蛛网膜囊肿的10%~20%。根据解剖位置可分为4类:小脑脑桥角区囊肿、中线区域囊肿、小脑半球囊肿、小脑上囊肿。部分幕下囊肿能够延伸到小脑幕切迹上区域。后颅窝囊肿应首选内镜治疗。
1、适应证:
(1)无症状的后颅窝蛛网膜囊肿无需手术治疗,可定期随访,观察蛛网膜囊肿是否增大。
(2)婴幼儿无症状的患者,如囊肿巨大,可积极手术治疗。
(3)出现明显的神经系统症状、体征或颅内压增髙者应该手术治疗。
2、手术技术要点:
根据囊肿部位选择钻孔部位,注意避开静脉窦,内镜直接进入囊肿或经小脑半球皮质进入囊肿,其目的是沟通囊肿和周围脑池和(或)第四脑室。无需行囊壁全切除或大部分剥除,应尽可能的多处造瘘,瘘口应足够大,以提高手术的远期疗效。

(三)大脑凸面蛛网膜囊肿
1、适应证:
对于有囊肿相关临床症状的患者应采取手术治疗。相关症状包括高颅压症状、局部压迫神经功能缺损症状、局部颅骨隆起和癫痫等。
2、手术技术要点:
囊肿-脑池造瘘术适合于邻近脑池的半球囊肿;囊肿-脑室造瘘术适合于紧贴脑室且不邻近脑池的半球囊肿,术中可同时行囊肿-蛛网膜下腔造瘘术,并尽可能切除游离的囊肿壁。
(四)四叠体池蛛网膜囊肿
四叠体池蛛网膜囊肿发病率较低,常合并多种发育畸形。内镜下囊肿造瘘术是四叠体池囊肿的首选治疗方法,若内镜治疗效果欠佳,可行囊肿-腹腔分流术。
1、适应证:
(1)有颅高压症状。
(2)压迫周围神经组织,引起症状,如Parimud综合征和行走不稳。
(3)婴幼儿巨大囊肿,即使无症状也应积极手术。
2、手术技术要点:
目前内镜治疗的手术入路主要有3种:
(1)侧脑室入路行侧脑室-囊肿造瘘术:适用于向侧脑室底壁和三角区突出的巨大囊肿,内镜先进入侧脑室行脑室-囊肿造瘘术,为避免瘘口闭合,瘘口要足够大。
(2)侧脑室-室间孔-第三脑室-囊肿造瘘术:适用于向上、向前突入的第三脑室后部囊肿。
(3)幕下小脑上入路囊肿-松果体池造瘘术+囊壁部分切除术:适用于向后、向下生长,主体位于小脑上的囊肿。有文献报道,在单纯应用囊肿-脑室造瘘术疗效欠佳时,可结合囊肿-脑池造瘘术,或联合ETV等疗效较好。因此,对于存在幕上脑积水的四叠体池囊肿,可以在囊肿造瘘的同时行ETV治疗。
此外,还有一类四叠体池囊肿沿环池扩大,可采用枕部三角区入路,行侧脑室-囊肿造瘘术。由于该入路无法兼顾第三脑室底部造瘘,可以行囊肿_基底池造瘘术。
3、并发症:
常见的并发症有硬膜下积液和脑脊液漏。同囊肿分流结果不同,内镜造瘘后四叠体池囊肿多是体积缩小,很少完全消失。

(五)鞍上囊肿
1、适应证和禁忌证:
适应证包括由鞍上囊肿引起的脑脊液循环障碍,继发颅内压增高、发育迟滞、头围增大、视力障碍、囊肿进行性增大。单纯的内分泌功能障碍而无其他临床症状的患者,造瘘术通常不能改善其内分泌障碍,可视为相对禁忌证。
2、手术技术要点:
手术的目的在于使囊肿与脑室脑池系统充分、永久地沟通。推荐进行囊壁部分切除+囊肿-脑室脑池造瘘术。穿刺点要兼顾室间孔与鞍上池间的手术路径,一般位于冠状缝前2~4cm,中线旁2?3cm,或者与瞳孔位于同一矢状面上,多选择右侧入路。经右侧脑室-室间孔进入第三脑室-囊肿腔,囊肿多已经把第三脑室底壁抬起经室间孔突入侧脑室。经过室间孔操作时,避免反复牵拉损伤穹窿等结构。造瘦方式包括囊肿-脑室造瘘术和囊肿-脑室-脑池造瘘术两种。建议采用后者,即打通第三脑室底壁、囊肿上壁、腹侧壁和脚间池[23]。切除囊肿上壁时要注意对切除边界的掌握,一般淡蓝色菲薄的囊肿壁可切除,而过多切除靠近脑室壁的区域易导致下丘脑功能障碍,出现嗜睡、多食等。
(六)症状性透明隔囊肿
透明隔两侧壁向两侧膨隆,且侧壁间距为10mm,可诊断为透明隔囊肿。透明隔囊肿的发病率很低,能导致症状的透明隔囊肿较为少见。内镜手术治疗是透明隔囊肿的首选方法,推荐行囊肿-脑室造瘘术。
1、适应证和禁忌证:
适应证为影像学诊断明确,并有透明隔囊肿相关的压迫症状。如果患者没有高颅压症状,而仅为压迫症状或其他症状(如精神行为异常、癫痫等),手术应慎重,须排除引起该症状的其他因素。
2、手术技术要点:
手术方法包括内镜下囊肿-脑室造瘘术(透明隔造瘘术)、开颅显微手术、囊肿-腹腔分流术和立体定向囊肿造瘘术。推荐内镜下囊肿-双侧脑室造瘘术,虽然建议双侧造瘘,通常单侧造瘘也能使囊肿缩小,一般囊肿瘘口>1cm时囊肿不会闭合,两侧造瘘有损伤对侧隔静脉的风险。额角穿刺造瘘点要选择较常规脑室穿刺靠外,因侧脑室无明显扩张,甚至狭小,最好在导航下穿刺侧脑室,导入工作镜。选择在囊壁无血管区切开囊壁,多在室间孔后5?10mm,位于胼胝体和穹窿之间的区域。
(七)侧脑室囊肿
侧脑室囊肿包括神经上皮样囊肿(脉络丛囊肿和室管膜囊肿)和蛛网膜囊肿,其中大多数为脉络丛囊肿。
1、适应证和禁忌证:
囊肿引起颅内压升高或出现压迫症状可手术。内镜手术是该疾病的首选治疗方法。无症状的患者(包括婴幼儿、儿童)不宜行手术治疗,可定期观察。
2、手术技术要点:
根据囊肿部位采用三角区入路、额角入路或枕角入路,行囊壁部分切除+囊肿-脑室造瘘术。推荐以造瘘为主,不勉强切除囊壁,在直视下电灼囊肿壁,使其逐渐皱缩,再切除囊壁,应以锐性切除为主,以防损伤正常结构。
(八)鞍内蛛网膜囊肿
鞍内蛛网膜囊肿临床少见,影像学上需要与空泡蝶鞍相鉴别,可行MR脑脊液电影成像进行鉴别。后者表现为鞍内不规则的脑脊液流动影,而前者鞍内没有此种流动的黑白影改变。
1、适应证和禁忌证:
影像学有明确的占位征象,临床症状出现类似于无功能垂体腺瘤的表现,包括垂体功能障碍、视力视野损害以及头痛等,可采用手术治疗。偶然发现的鞍内蛛网膜囊肿,若无症状可定期复查。
2、手术技术要点:
一般采用内镜经鼻囊肿切除术,开放鞍底前下壁显露鞍底硬膜,或磨除鞍底前壁和鞍结节骨质后,开放囊肿前方的硬膜。观察囊肿壁,切除部分或全部囊肿壁,可将囊肿腔与蛛网膜下腔进行开窗沟通。术中避免损伤垂体和垂体柄。良好的鞍底重建技术对于预防术后脑脊液漏非常重要。对于巨大的、鞍上生长较大的鞍内蛛网膜囊肿,可采用类似鞍上池囊肿的手术技术,造瘘位置可在视交叉和漏斗隐窝之间。对于位于垂体柄前方的鞍内囊肿,且垂体组织位于囊肿下方者,可经额底入路切除,必要时磨除部分鞍结节。
3、并发症:
鞍内蛛网膜囊肿的内镜经鼻手术可能导致严重的并发症,包括脑脊液漏、脑膜炎、视力下降、失明,严重者可因并发症而死亡。
来源:《中国神经内镜技术治疗脑室脑池系统疾病专家共识(2016)》
 浙公网安备
33010902000463号
浙公网安备
33010902000463号