相信很多人一定听说过有一个疾病称为“缠腰龙”,甚至听闻“缠绕身体一周可丧命”,其实这就是我们西医学中所说的带状疱疹。据患者描述,带状疱疹常有针刺、刀割、火烧、电击、鞭抽等多样的强烈的疼痛感,疼痛程度不亚于“生娃”。部分患者还会遗留后遗症,如带状疱疹后神经痛,就算疱疹消失,不少患者的疼痛仍会延续,短则一个月,长则数十年……
什么是带状疱疹?
带状疱疹是由水痘-带状疱疹病毒(VZV)引起的,看到“水痘”两字大家是不是就熟悉了呢?水痘具有传染性,水痘-带状疱疹病毒可以通过空气飞沫传播,所以有的人可能跟水痘病人接触时不注意防护,被传染了病毒,病毒在呼吸道局部黏膜内复制,入血形成初次病毒血症,继而在网状内皮系统中复制,形成第二次病毒血症,播散进入表皮细胞使其空泡化,从而出现水痘;部分病毒可长期潜伏于脊髓后根神经节或颅神经的感觉神经节,在机体抵抗力下降时再度激活,沿感觉神经轴索下行,同时引起局部表皮细胞及受累神经产生炎症、坏死,从而出现带状疱疹。所以,带状疱疹的发病关键点其中一点就是:免疫力低下。
哪些人是带状疱疹的高危人群?
上面讲了带状疱疹的发病原因,一是感染过水痘-带状疱疹病毒,二是免疫力低了。所以有以下情况的人群更容易被袭击:50岁以上中老年人。带状疱疹的发病率与年龄成正比,年龄越大,发生带状疱疹的几率越高,留下后遗神经痛的概率也越大。免疫抑制治疗。如化疗、激素治疗等……细胞免疫缺陷。如血液系统肿瘤、HIV感染。系统性疾病。如糖尿病、肾病、发热、高血压等……近期精神压力大、劳累等.
带状疱疹有哪些典型表现?
前驱症状:发疹前有轻度乏力、低热、食欲不振等全身症状,患处皮肤自觉灼热感或神经痛,触之有明显的痛觉敏感,也可无前驱症状即发疹。
好发部位:肋间神经(占53%)、颈神经(20%)、三叉神经(15%)及腰骶部神经(11%)。
皮损:沿某一周围神经区域呈带状排列,多发生在身体一侧,一般不超过正中线。
神经炎表现:受累患侧局部阵发性刺痛、烧灼痛,可伴有痛觉过敏、痛觉超敏。
病程:一般2-3周,老年人为3-4周。
伴随症状:淋巴结肿大(患部附近)、发热。
带状疱疹还有哪些特殊类型?
眼带状疱疹、耳带状疱疹、播散型带状疱疹等……
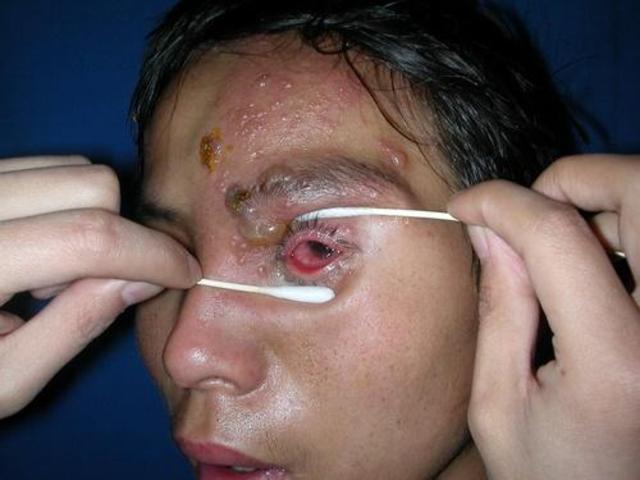
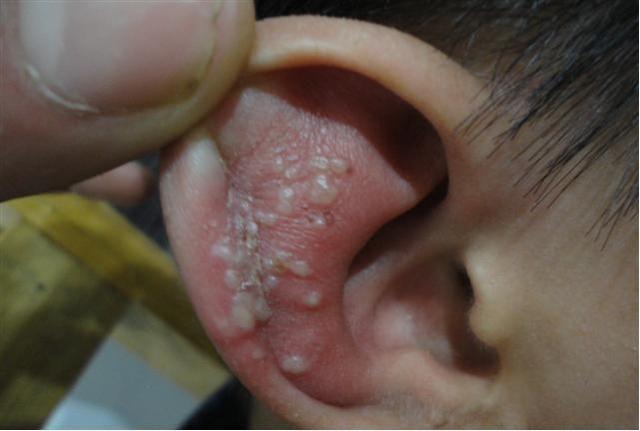
如何应付带状疱疹?
对于带状疱疹来说,预防>治疗。
1、识别症状:带状疱疹目前主要根据典型的临床表现诊断。有些不典型的带状疱疹需要和心绞痛、肋间神经痛、胆结石、胆囊炎、胰腺炎、阑尾炎等急腹症或女性妇科疾病、接触性皮炎、丹毒等多种疾病鉴别,有可疑表现的患者应及时就医,明确病情。
2、治疗方式:带状疱疹的治疗目标是缓解急性期疼痛,缩短皮损持续时间,防止皮损扩散,预防或减轻带状疱疹后神经痛(PHN)等并发症。①抗病毒治疗:关键在于早期、足量使用抗病毒药物。如阿昔洛韦、伐昔洛韦、泛昔洛韦、溴夫定等。可以缩短带状疱疹病程,减轻皮疹严重程度,加速皮疹愈合,减轻带状疱疹相关疼痛(ZAP)的持续时间或严重程度。抗病毒药物应在发疹后24-72小时内开始使用,获得最佳效果。②镇痛治疗:使用镇静止痛类药物缓解患者疼痛是带状疱疹治疗中的重要环节。③局部治疗:一般使用抗炎、干燥收敛外用药物。要注意累及眼部、口腔等部位时使用眼部等局部用药,必要时相关科室会诊。紫外线、频谱治疗仪、红外线等局部照射,可促进水疱干涸结痂,缓解疼痛。④糖皮质激素:目前在水痘-带状疱疹病毒感染的治疗中存在争议。多数观点认为短期激素治疗能缓解带状疱疹急性发作期的疼痛,加速皮损愈合,可作为急性期的辅助治疗措施。⑤免疫调节和营养神经的药物:目前尚无临床证据支持。带状疱疹诊疗难点:易错过抗病毒药物治疗的最佳时期。易出现后遗症,影响长期生活质量。老年人、免疫力低下者易并发带状疱疹后神经痛或出现其他严重合并症。可多系统累及。有带状疱疹病史者仍可复发。
3、带状疱疹防治,预防大于治疗。
提高50岁及以上易感人群的抵抗力是重要的基础预防措施。在与水痘病人接触时做好防护。带状疱疹患者应采取接触隔离措施,水痘及免疫功能低下的播散性带状疱疹患者还应采取呼吸道隔离措施直至皮损结痂。
接种带状疱疹疫苗,可降低带状疱疹疾病负担,目前权威指南,推荐50岁及以上的高发人群可接种带状疱疹疫苗,接种重组带状疱疹疫苗能够有效预防带状疱疹发生。