疼,跛,残——类风湿性髋关节炎
2016年01月10日 10995人阅读 返回文章列表
病理变化:
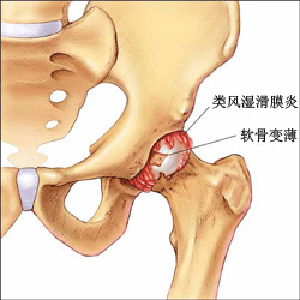
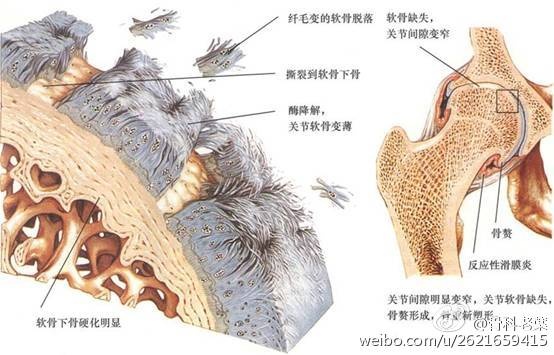
病变初期,滑膜充血、水肿、增厚,由于血管渗透性增高,故关节内渗出液增多。滑膜逐渐增厚,表面形成血管翳,侵蚀性长入软骨和骨表面,阻断软骨从滑膜液中获取营养,使软骨表面形成糜烂和溃疡。此外,增生的滑膜细胞、巨噬细胞及中性粒细胞等炎症细胞释放的蛋白多糖酶和胶原酶降解软骨基质中的蛋白多糖和胶原,从而加重软骨破坏。滑膜炎症可致纤维素性渗出吸收机化,造成相对关节面纤维强直。关节囊纤维化、韧带肌腱松弛、肌肉痉挛和萎缩,可导致关节挛缩、半脱位,造成关节畸形。由于关节畸形,活动受限,而出现邻近骨质疏松和肌肉萎缩。
临床表现:
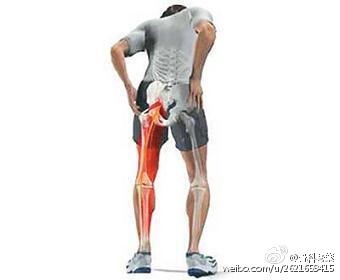
本病多见于青壮年,女性居多。发病一般呈隐袭性,先有乏力、纳差、低热、 手足麻木等前驱症状,随后出现单一或多个关节肿痛,侵犯最多的是小关节。几乎所有类风湿性患者都累及手和腕关节。累及髋关节的类风湿性关节炎的早期临床症状常不明显,由于关节深在,关节膨隆及增厚的滑膜常不易觉察。双髋疼痛、步态异常和关节活动受限,为髋关节受累常见表现。晚期呈关节僵硬和畸形,直至功能丧失,并有骨和骨骺的萎缩。实验室检查:血沉加快,类风湿因子阳性、CRP或ESR升高。
影像技术:
X 线平片是诊断本病重要的检查手段,通过检查结合其他部位的X 线改变和临床表现大多数都能确诊。CT 在显示病变细节方面优于平片。MRI 可以清晰地显示关节软骨、血管翳及骨质微小侵蚀灶,在早期诊断和观察病变活动性方面有很高价值。
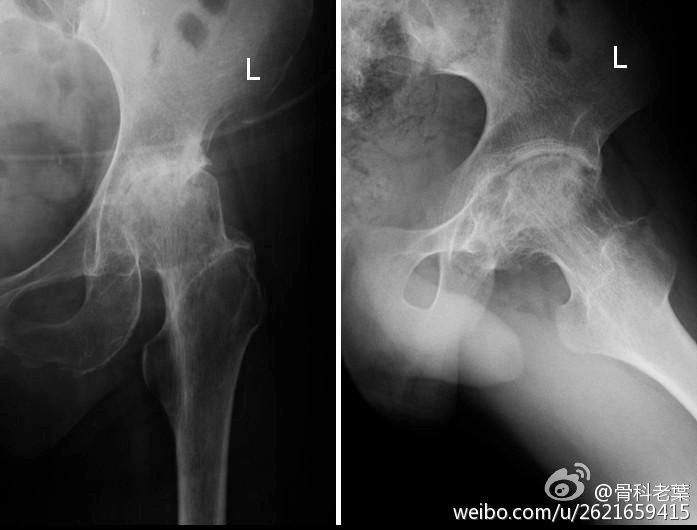
图片说明:(图示:左图髋臼上唇骨质毛糙,关节间隙变窄、模糊,股骨头关节面下缘见囊性变,右图出现关节僵直为晚期改变)
治疗:
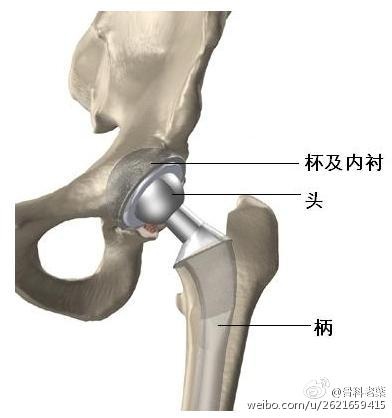
较严重者需卧床休息,当炎变反应转为中度或轻度时,应鼓励患者在无痛范围内做功能锻炼,并主动使用患肢。关节内注入醋酸氢化可的松或泼尼松龙,可使症状缓解。各种物理疗法可加速炎变消退,减轻痛苦。对疼痛严重、走路只限数步、关节功能明显受限者,可采用:①关节成形术;②全关节置换术。近年来对多数患者,即使是非老年患者,采用后者手术,也能获得较满意效果。
如果你想了解更多:
(1)关节间隙狭窄和消失:这是关节软骨破坏的表现。类风湿关节炎早期,关节滑膜炎性增生,胞浆素从血循环中进人关节腔(胞浆素是一种很强的软骨溶解素,使软骨基质的表层破坏)。接着出现软骨细胞破坏,释放出蛋白水解酶,包含组织蛋白酶,通过自身消化作用加速软骨破坏。根据滑膜炎症的范围和程度,可使关节软骨的破坏局限于关节**或整个关节,并由于充血性缺钙,在关节间隙发生改变的同时出现骨质疏松。
(2)髋臼突出:这种情况发生于髋臼**关节间隙消失后,髋臼**壁持续的显微骨折和修复使髋臼**壁成一骨性薄板。股骨头静力和动力压迫,髋臼乃逐渐向盆腔内呈拱形突出。
(3)股骨头萎陷:在髋关节最大负重区,即股骨头上部与髋臼顶部之间,关节软骨破坏,局部发生退行性改变,可出现股骨头糜烂萎陷,股骨头逐渐变成蘑菇状或碎裂变形,而导致髋关节向上、向外半脱位或中心型髋关节脱位。严重的髋关节类风湿关节炎,股骨头、颈可完全崩溃,髋臼变大,甚至发生股骨颈骨折。
(4)关节强直:类风湿关节炎的关节面边缘性增生,硬化,骨刺形成,关节间隙完全消失,出现关节融合、强直。
武汉协和骨科医院关节中心
叶树楠 每周一、周五全天门诊
 浙公网安备
33010902000463号
浙公网安备
33010902000463号