贺晓生教授—嗅沟脑膜瘤手术切除
2016年06月18日 7410人阅读 返回文章列表
贺晓生教授手术回放
——嗅沟脑膜瘤手术切除
患者,男,37岁。头痛2年加重3月伴视力减退入院。
查体:无明显神经功能受限症状,嗅觉存在。
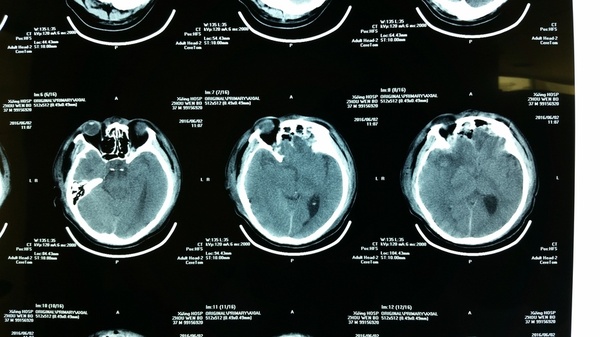
影像学检查:CT和MRI显示前颅底双侧嗅沟占位,右侧大,破坏前部大脑镰,颅底骨质局部破坏,右侧嗅沟受侵突出,周围水肿明显,占位效应显著,占位明显均匀强化;CTA显示瘤体供血丰富。
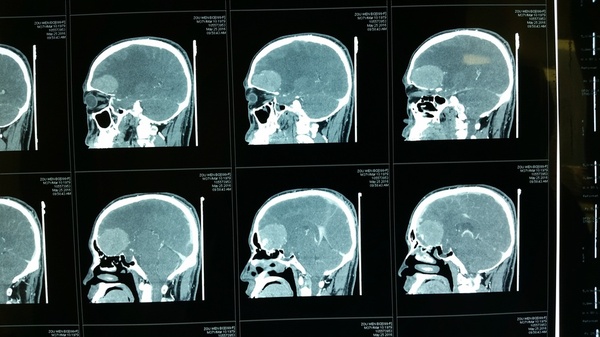
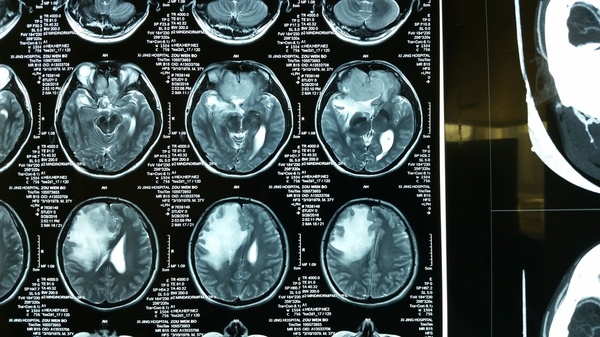
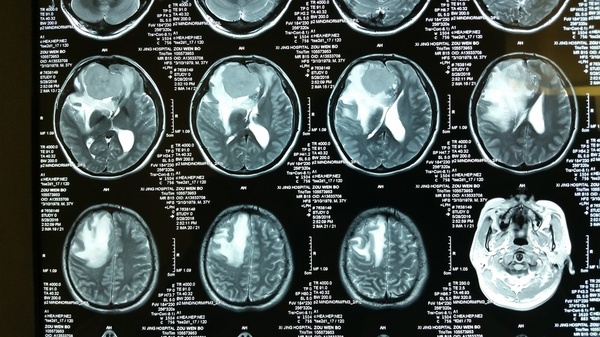
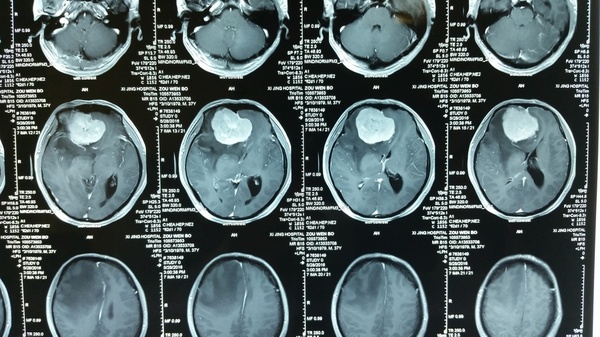
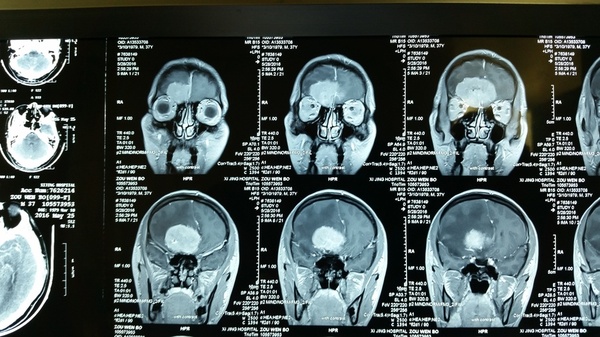
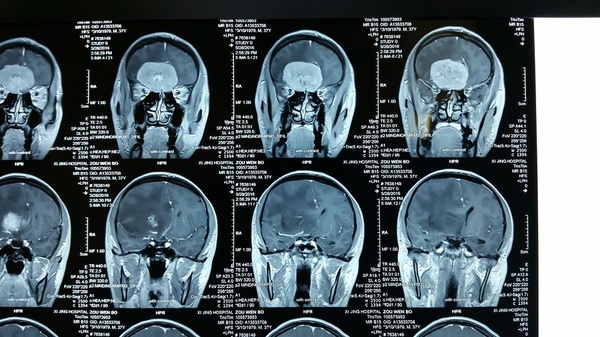
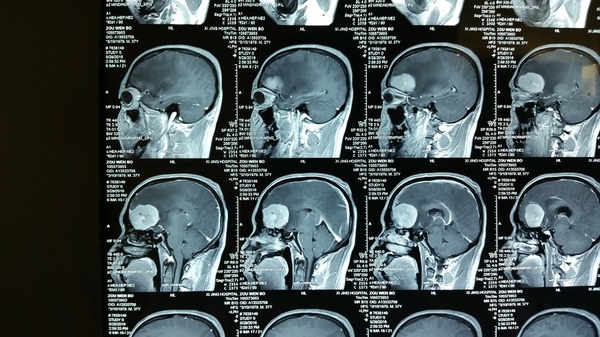
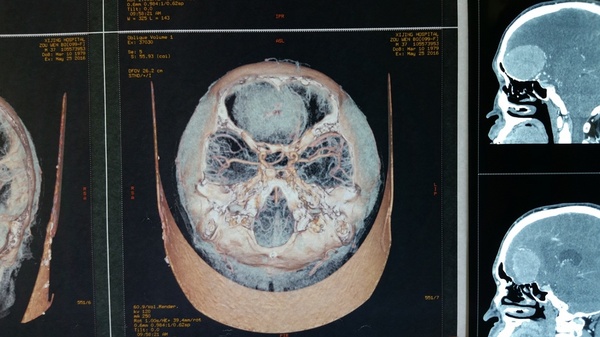
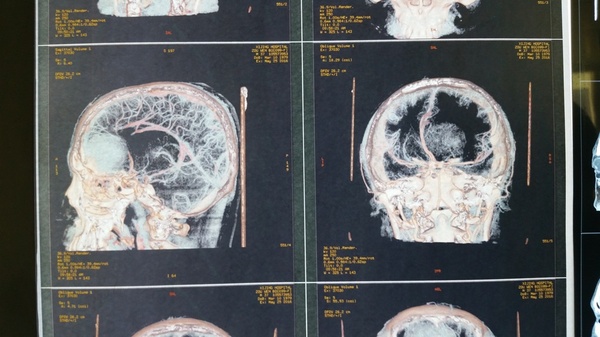
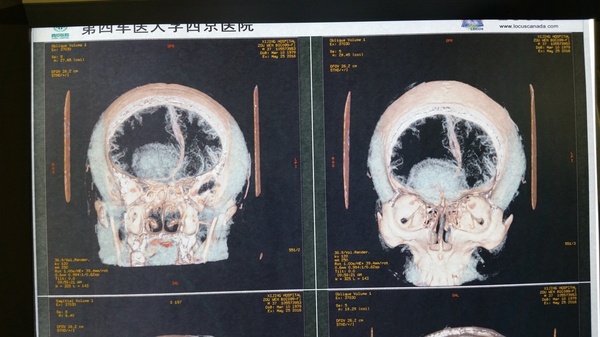
诊断:嗅沟脑膜瘤(右侧明显)
手术方式:冠状切口经前颅底入路嗅沟肿瘤切除术。
手术情况:术中磨除双侧额窦后壁,扩大瘤体底部显露。从硬膜外分离,电凝控制来自颅底的瘤体供血。见前颅底以嗅沟为中心,硬脑膜受累,殃及大脑镰前部,双侧嗅沟区骨质受破坏,大脑镰被瘤体贯穿。在CUSA辅助下,分块全切瘤体。电灼推移额窦粘膜。明胶海绵、骨蜡填塞额窦,游离筋膜片填塞窦腔,辅以翻转前额帽状腱膜覆盖开放的额窦,防止脑脊液颅底漏。
术后病理报告:嗅沟脑膜瘤
术后情况:恢复良好,嗅觉存在;术后6日出现脑脊液右侧鼻孔漏,予腰大池置管脑脊液外引流7日后,未在出现脑脊液鼻漏,停止腰大池引流。
术后复查头颅CT:肿瘤全切。
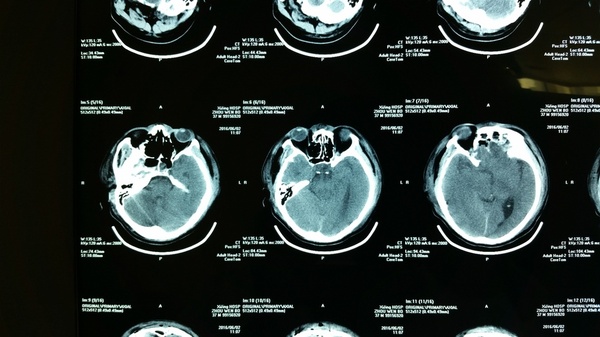
术后情况:恢复良好,脑脊液漏消失。

贺晓生教授分析:
脑膜瘤为颅内常见良性肿瘤,生长缓慢,多表现为慢性头痛,一般无特殊症状,多在中老年以后被检查发现,女性发病率高于男性。有观点认为,此病发生可能与刺激素有关,个别报道脑外伤后此病发生率也会增高。
脑膜瘤,多发生和起源于在硬脑膜上,好发于静脉窦旁、大脑镰、蝶骨脊、桥小脑角、小脑幕、鞍结节、嗅沟,海绵窦区,少数在大脑或小脑的凸面,以及脑室内。本病多可做到显微镜下完整切除,但仍有少数会复发,尤其是有恶性倾向的脑膜瘤。对此类脑膜瘤可以辅助放射治疗。
本例脑膜瘤,起源双侧嗅沟,右侧来源更突出。肿瘤向周围膨胀生长,破坏前颅底骨质和硬脑膜,穿透破坏大脑镰前部。本例采用头皮冠状切口,前颅底入路。术中开放额窦,以增大显露,并尽量电凝切断来自颅底硬膜的瘤体供血,减少切除瘤体时的出血。显露肿瘤时,减少对双侧额叶内侧面的牵拉,尽量不要牺牲汇入上矢状窦的双侧上吻合静脉,以期减少术后弥漫前额叶脑水肿的发生和静脉回流受阻造成的脑内出血。由于额窦开放,以及颅底硬膜的分离、电灼止血,加上嗅沟附近骨质破坏,极易并发脑脊液漏,多为鼻漏。强化额窦的填塞并覆盖翻转的前额帽状腱膜,有利于避免脑脊液漏的发生;采用腰大池置管引流脑脊液数日可治愈脑脊液鼻漏。
 浙公网安备
33010902000463号
浙公网安备
33010902000463号