腹腔镜胆道镜联合微创保胆息肉摘除术的临床应用
2014年12月01日 8335人阅读 返回文章列表
【摘要】目的:探讨保胆胆囊息肉摘除术的临床应用可行性。方法:2005年1月至2009年3月间,为83例胆囊息肉样病变患者行腹腔镜胆道镜联合微创保胆囊息肉摘除术。结果:施行保胆息肉摘除术83例,保胆成功74例,中转LC9例,无胆漏、胆道出血,无中转开腹、无死亡。手术历时60~220min。术后住院3~5d。随访保胆成功的74例6月至18月,无复发。结论:选择合适的病人,腹腔镜直视下了解胆囊的外观及粘连程度,帮助判断胆囊的去留,胆道镜对胆囊腔内的全面检查,了解胆囊粘膜胆固醇沉积程度、息肉的外观、血供、数目及胆囊管通畅情况,直视下的摘取息肉及确切的止血,可靠的胆囊壁切口缝合。施行腹腔镜胆道镜保胆息肉摘除术是一种简便、微创、有效、安全的手术方法。此方法即保留了有功能的胆囊又有选择性地预防了胆囊癌具有深远的临床意义。
【关键词】胆囊息肉样病变、外科手术、保留胆囊、腹腔镜、胆道镜
The Clinical Application of Combined Laparoscopic and Cholangioscopic Minimal Invasive Gallbladder Preserved Polypectomy( Attach 83 Clinical Reports)
Wenxue GUO, Hongbin XU, jiachen LI,Feng CHEN, Shaojun PANG, Xichao ZHAI, Shilong WANG Beijing
Aero space center Hospital Department of surgeryⅡ 100049
【Abstract】 The purpose : Discuss the feasibility of gallbladder preserved polypectomy on clinical surgery. Method: From January 2005 through March 2009, our department of surgery operated 83 combined laparoscopic and cholangioscopy minimal invasive gallbladder preserved polypectomy on the gall bladder polypus pathlogical changed patients. Results: we operated 83 gallbladder preserved polypectomy, in which 74 patients succeeded to keep the gallbladder, 9 cased were converted to laparoscopic cholectomy, no bile leakage, no hemobilia, no case were converted to open surgery, no expired. The operation lasted 60-200mins and the patients needed to be in hospital for 3-5 days after the operation. By following up the 74 patients who succeeded to keep the gallbladder, no recurrence appeared. Conclusion: Selecting appropriate patient, observe the appearance and degree of adhesion by laparoscope, judging whether to preserve gall bladder or not. Complete diagnosis of inner gall bladder with cholangioscope, discover the degree of accumulation of gallbladder membrane cholesterol, appearance of polypus, blood supply, numbers, and lumen of bile duct, polypectomy with appropriate hemostasis, incision closure. Combined laparoscopic and cholangioscopic gallbladder preserved polypectomy is an easy, minimal invasive, effective and safe surgery. This surgery, which is meaningful clinically, preserve functional gall bladder and selectively prevent gall balder tumors.
【Key Words】Gallbladder Polypectomy;Surgical Operation;Gallbladder Retention;Laparoscope;Oledochoscope
胆囊息肉又称之为胆囊隆起样病变(Polypoid lesion of gallbladder PLG),是一种常见病。随着B超及CT的普及,该病的检出率明显提高。国内报告人群中检出率为0.9%,B超检出率为1%~9%,占胆囊切除术的4.2%~12.3%,其中非肿瘤性息肉为92%[1]。目前根据影像学信息鉴别病变性质和是否有恶变甚为困难[2]。即使是非肿瘤性息肉,如何治疗尚无较规范的统一意见[3]。腹腔镜胆道镜联合微创保胆囊息肉摘除术即治疗了胆囊息肉又保留了有功能的胆囊,更重要的是对癌前疾病进行有选择的预防性切除。因此,微创保胆内息肉摘除术是治疗胆囊息肉、预防胆囊癌的最为有效的方法。我科在2005年1月至2009年3月间,为83例胆囊息肉患者行腹腔镜胆道镜联合微创保胆囊息肉摘除术,取得良好效果。
1 资料与方法
1. 1 临床资料
本组83例,男33例,女50例,年龄在25~60岁,平均38岁。有右上腹隐痛、不适等症状27例,单发息肉29例,多发息肉54例,息肉和结石并存5例,腺瘤样息肉2例,炎性息肉1例,无息肉样癌。
1. 2 手术方法
取脐上缘小弧形切口,插入气腹针注入CO2气体至腹内压达10~12mm Hg,插入一10mm Trocar,置入腹腔镜探查左右肝脏、胆囊壁血管情况、胆囊的外观及粘连情况,术前右肋缘超声所定胆囊底标记处切开皮肤皮下约2~3cm,钝性分离肌层,显露腹膜缝线悬吊腹膜并切开约 2.0cm,插入无损伤钳腹腔镜下直视夹住胆囊底并提出至腹壁切口,同时拆除气腹,将胆囊底提至切口处,切开胆囊底约1.0cm,缝线悬吊胆囊壁,于胆囊底切口置入胆道镜,边冲吸胆囊内胆汁边观察胆囊内粘膜情况及胆固醇沉积度、息肉大小数目外形、胆囊管胆汁返流情况,用胆道镜活检钳钳夹取出息肉(息肉标本立即送术中冰冻活检,以活检报告决定胆囊的去留),胆囊内的出血可用肾上腺盐水经导尿管反复冲洗胆囊。胆道镜再次检查自胆囊管开口处到胆囊底部,镜下确认胆囊内无息肉及活动性出血,吸净胆囊内胆汁,退镜,用5-0可吸收线胆囊壁全层转连续缝合胆囊浆肌层。将胆囊回纳入腹腔,重新建立气腹,腹腔镜下观察胆囊缝合处外观,了解有无渗血及胆漏后,拆除气腹,退出腹腔镜,间断缝合右肋缘下切口及脐孔上缘切口,皮肤用医用胶粘合。
2 结果
83例术中冰冻及术后石腊切片报告:胆固醇性息肉80例,腺瘤样息肉2例,炎性息肉1例,无息肉样癌。息肉最大直径2.2cm,最小直径0.2cm ,胆囊内息肉最多的为40枚。胆囊粘膜胆固醇沉积I度(20例)、II 度(10例)、III度(9例)。保胆成功74例,其中2例腺瘤样息肉中转LC,3例因息内太多无法镜下取净而中转LC,3例因胆囊过小及粘连无法拉出切口而中转LC。无OC。术后第一天下床进食,术后观察3~5d,出院及术后均无并发症。术后(出院前)、术后3月、6月、1年各复查次B超,以后每年复查一次B超,随访保胆成功74例3月至18月,无复发。
3 讨论
3. 1微创保胆息肉摘除活检术具备深远的临床意义
自从B型超声在临床上的普遍应用以来,胆囊息肉样病变(Polypoid lesions of the gallbladder,PLG)也就成为临床上十分普遍的疾病。然而,超声检查对PLG的性质判断甚为困难,因而对PLG行胆囊切除术的指征方面仍有不同的态度[4]。国内王秋生等提出对于PLG,如果胆囊功能尚好者,最好实施经皮胆道息肉摘除术,对胆囊功能欠佳者首选腹腔镜胆囊切除术[5]。胆囊息肉样病变临床常见,可分为肿瘤性和非肿瘤性。肿瘤性包括腺瘤和息肉样癌等,非肿瘤性病变则包括胆固醇性息肉、腺肌增生、炎性息肉等[6]。息肉术前诊断依靠B超诊断准确率较高,但不能明确界定息肉的性质[7]。而资料显示:恶性及有恶性倾向的约占54%[8]。目前仍将有症状的及有癌变可能的PLG考虑将胆囊切除,这种盲目性的胆囊切除必将其中一部分胆囊功能良好的且无癌变可能的胆囊切除,从而增加术中及术后并发症。本组83例,其中只有2例腺瘤样息肉为公认的癌前疾病,这种息肉是建议行预防性胆囊切除,其余的胆固醇性息肉和炎性息肉均不会癌变,如果按传统观念将这部分胆囊也进行预防性切除,实则造成胆囊切除的过度。随着腔镜技术的发展,施行腹腔镜胆道镜保胆息肉摘除术是一种简便、微创、有效、安全的手术方法。微创保胆息肉摘除活检术能彻底的取出息肉,不仅保留了胆囊而且去除了病灶,即保留了有功能的胆囊又有选择性地预防了胆囊癌,无疑为胆囊息肉的治疗开辟了新的途径。具备深远的临床意义。
3. 2腹腔镜胆道镜联合直视下手术更加安全可靠
本组保胆成功病例中无胆道出血,均未放置引流管,未出现胆漏。无死亡病例。腹腔镜在保胆安全方面的作用为:1 )能够清晰了解镜下胆囊的外观,了解它是否有粘连、通过其表面清晰血管结构可以判断胆囊壁是否有增厚,以此佐证胆囊的收缩功能。为客观判断胆囊的去与留提供依据;2 )腹腔镜直视下提夹胆囊底部避免了不必要的误伤,手术将会更加安全。3) 缝合后的胆囊放回腹腔后可以通过腹腔镜进一步检查缝合的完整性及是否存在有胆汁外漏,避免了术后胆漏的出现几率,再一次增加了手术的安全性。4 )直视下检查胆囊壁,可以弥补超声下遗漏的胆囊壁上的腺肌瘤。5)中转胆囊切除无需任何特殊准备工作,当即在腹腔镜下完成胆囊切除。所以,虽然在脐上缘多了一个孔,但它提高了手术的安全性,使保胆手术更加直观,避免了技术原因上的漏诊与误伤。为必要时切除胆囊做好了铺垫!
3. 3 胆道镜下息肉的大小和外观与其性质的关系
虽然目前有很多通过影像学检查对胆囊息肉大小和外观来进一步对其性质进行初步判定:直径在0.5cm以下的息肉多为良性,在1.0cm以上者则有可能为腺瘤样息肉或有恶性改变[9]。通过83例胆道镜直视下息肉的大小与外形并与术中病理报告吻合,我们得到如下结论:胆固醇性息肉可以是单发或多发,蒂可长可短,均较细,小的似“珍珠”,大的似“桑葚”或“珊瑚”,还可见呈“沙棘草”样的胆固醇沉积,呈白色或淡黄色。腺瘤样息肉一般是单发,可以混有胆固醇性息肉,蒂较短,亦细,呈粉红色,外观较光滑。炎性息肉为黄色或淡黄色。

[图-1]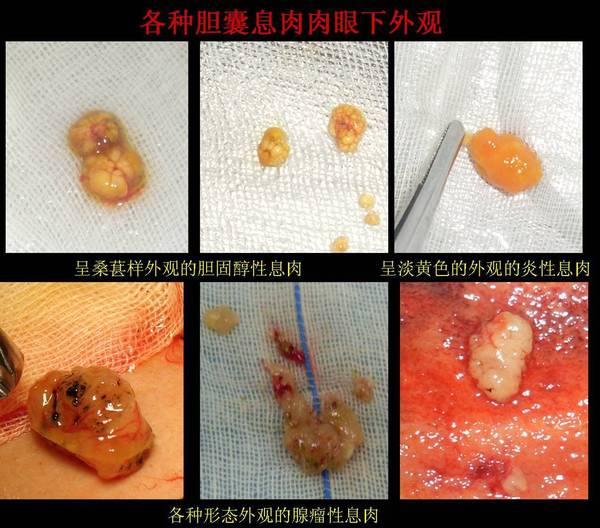
3. 4 术中冰冻活检即为保留胆囊提供了病理学依据又有选择的预防性切除胆囊
肿瘤性质的最高诊断依据是病理学诊断。而各种检查手段均只能对息肉外形进行描述,而这些外形描述仅只能作为参考,无法指导临床。国内王秋生等提出对于胆囊功能尚好PLG实施过经皮胆道镜活检等手段取得活检组织,然而,胆囊是一个空腔器官并储存有胆汁,人为建立经皮入胆囊的腔道供内镜进入,胆漏或出血的风险无法预测与预防,实施困难太大。如果我们在外科建议切除胆囊的PLG病人中(直径超过1cm的单发息肉;年龄超过50岁;连续B超检查发现增大;腺瘤样息肉或基底部宽大者;合并有胆囊结石或胆囊壁有增厚[10])先在术中取到息肉组织,并进行快速冰冻活检,最后依据病理学结果,对假性息肉的胆囊给予保留,真性息肉的胆囊给予预防性切除。这样既能保留部分有功能的胆囊,又能切除有癌变倾向的胆囊,实为一种严谨态度下获得的新的治疗方法。腹腔镜胆道镜联合保胆息肉活检术就是在这种思想下的产物。
1882年,德国名医Langenbuch倡导胆囊切除术迄今仍然被推崇为治疗胆囊的良性疾病的“金标准”[11]。微创保胆息肉摘除活检术是内镜和腔镜在外科领域的综合应用,开创了微创手术和胆囊息肉治疗的新境界,是治疗胆囊息肉样病变手段的一枝奇葩。它不仅保留了有功能的胆囊,且创伤小、手术安全性高、康复快、并发症少,尤其适合年轻患者。本方法临床应用时间尚短,远期的效果尚不能评估,需随访大宗病例。
 浙公网安备
33010902000463号
浙公网安备
33010902000463号